

研究背景
已知给予射血分数减低的心力衰竭(HFrEF)患者指南指导的药物治疗(GDMT),并上调至最大耐受剂量或靶剂量,可改善患者的临床结局。然而一些研究表明,目前临床实践中的患者通常没有得到最佳的GDMT方案治疗。HF患者易发生衰弱,而衰弱会增加HF发生和不良临床结局的风险。鉴于衰弱和HF并存的患者被认定为高风险亚组,GDMT的优化在这一人群中尤为重要。然而,以前尚未研究过根据衰弱状态的治疗模式。近期,发表于《JACC Heart Fail》上的一项对GUIDE-IT试验进行的事后分析,评估了HFrEF患者基线衰弱状态与不良结局风险和GDMT优化之间的关系。
研究方法
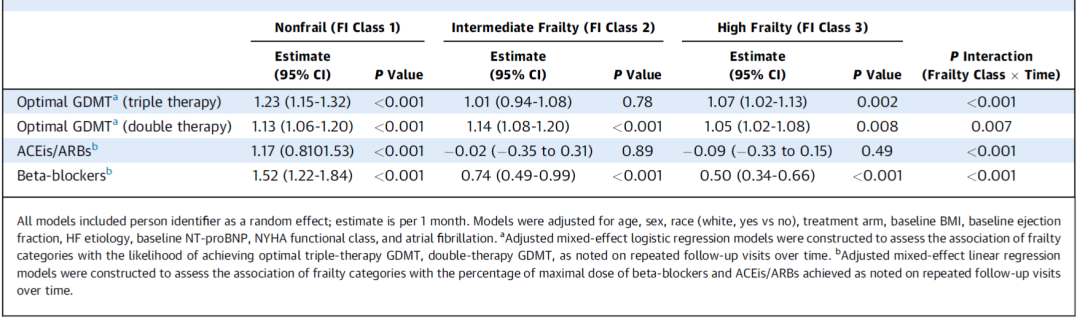
此分析纳入879名HFrEF患者,使用有38个变量的衰弱指数(FI)评估衰弱程度,并将患者分为3组,1级:非衰弱,FI<0.21;2级:中度衰弱,FI 0.21-0.31;3级:高度衰弱,FI>0.31。用多变量调整的Cox模型研究衰弱状态与临床结局的关系。使用调整后的线性和逻辑混合效应模型来评估各衰弱等级的最佳GDMT使用情况(β-受体阻滞剂、血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂和盐皮质激素受体拮抗剂)。最佳GDMT的标准与GUIDE-IT试验的先前报告一致,并遵循GUIDE-IT试验时的指南建议。本研究关注的临床终点是:1)GUIDE-IT试验的主要终点(首次HF住院时间或心血管死亡率);2)全因死亡率;3)HF住院。
研究结果
879名HFrEF患者的FI呈正态分布,18.5%的参与者(n=163)是非衰弱的,25.1%(n=221)具有中度衰弱,56.3%(n=495)具有高度衰弱。主要复合终点的累积发生率随着衰弱负担的增加而增加(非衰弱22.7% vs 中度衰弱33% vs 高度衰弱43.2%;Plog rank<0.001)(图1)。对于次要结局,在完全调整后的模型中,高度衰弱组患者的全因死亡率(HR:2.55,95% CI:1.25-5.20,vs 非衰弱组)和首次HF住院(HR:1.61,95% CI:1.08-2.40,vs 非衰弱组)风险也明显较高。
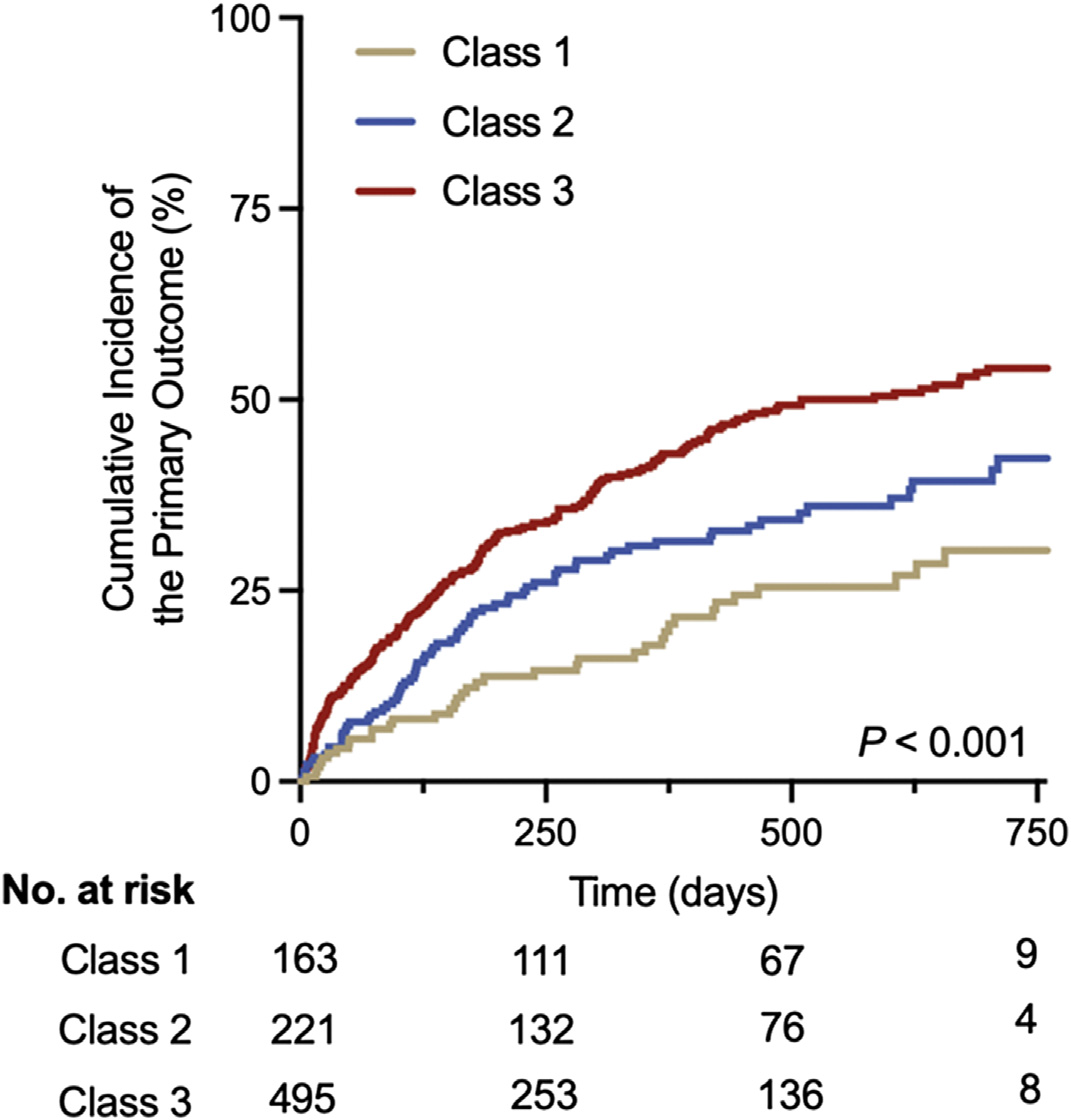
图1 基线衰弱状态与心力衰竭住院或心血管死亡风险的关系
接受最佳GDMT(二联疗法或三联疗法)的患者比例随时间推移而增加。在调整后的混合效应模型中,随着时间的推移,最佳GDMT的使用比例被基线衰弱负担所改变(最佳GDMT三联疗法的Pinteraction [FI等级×时间]:<0.001,最佳GDMT二联疗法Pinteraction=0.007)(图2和表3)。与高度衰弱组患者相比(基线至12个月:GDMT三联疗法为9.3%-17.7%,GDMT二联疗法为31.7%-40.5%),在非衰弱组患者中,最佳GDMT三联疗法(基线至12个月:9.8%-28.4%)和二联疗法(基线至12个月:38.7%-52.6%)的使用比例随时间推移的增量更为显著(图2和表3)。
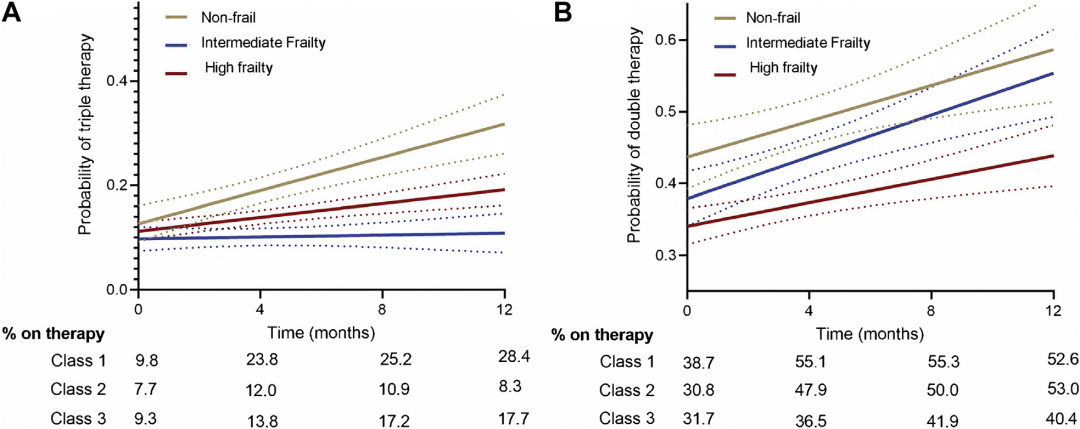
图2 基线衰弱状态与实现最佳指南指导的药物治疗方案(三联疗法或二联疗法)的可能性之间的关联
在GDMT的各个组成部分中,观察到类似的结果,与高度衰弱的患者相比,非衰弱和中度衰弱患者的ACEs/ARBs和β-受体阻滞剂的使用剂量有所增加(图3和表3)。
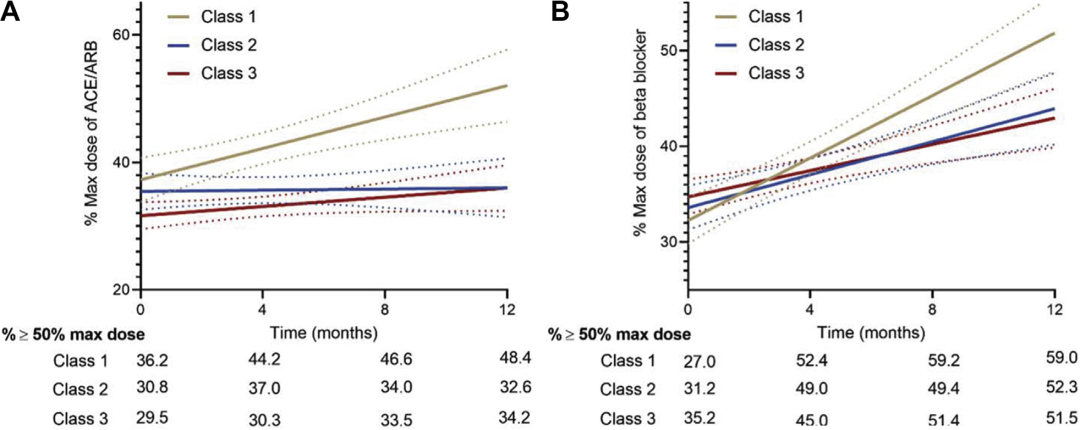
图3 基线衰弱状态与使用ACEI/ARB和β-受体阻滞剂的关联
表3 基线衰弱状态与12个月随访期间指南指导的药物治疗的优化之间的关联
研究结论
此项GUIDE-IT试验的事后分析为临床带来几处重要提示:首先,在HFrEF患者中,较高的基线衰弱程度与不良临床结局的风险显著相关。其次,GDMT对于HFrEF的疗效已经由循证医学证实,但有较高衰弱负担的HFrEF患者启用最佳GDMT方案的可能性更小,并且通过12个月的随访发现,此类HFrEF患者增加药物剂量达到最佳GDMT方案的可能性也更小。简而言之,衰弱负担较重的HFrEF患者更有可能出现不良结局,并且GDMT使用不足。
参考文献
Khan M S, Segar M W, Usman M S, et al. Frailty, Guideline-Directed Medical Therapy, and Outcomes in HFrEF: From the GUIDE-IT Trial[J]. Heart Failure, 2022, 10(4): 266-275.
责编:辛桉燃 庄晓峰
审稿:张宇辉