

欧洲心脏病学会(ESC)2012年定义:由于心脏结构和功能异常导致气短、乏力、水肿、静脉压增高、肺部啰音和心尖搏动弥散的临床综合征。
美国心脏病学会及美国心脏协会(ACCF/AHA)2013年定义:由于心脏结构和射血或充盈功能异常导致的复杂临床综合征,患者往往表现为气短、乏力、周围水肿、肺部啰音。
2014年中国中华医学会心力衰竭学组:心力衰竭(简称心衰,HF)是由于任何心脏结构或功能异常导致心室充盈或射血能力受损所致的一组复杂临床综合征,其主要临床表现为呼吸困难和乏力(活动耐量受限),以及液体潴留(肺淤血和外周水肿)。心衰为各种心脏病的严重和终末阶段,发病率高,已成为21世纪最重要的心血管病症。
关于血流动力学恶化概念 ACCF/AHA2013年:血流动力学恶化,其定义目前有3种,急性心力衰竭(acute HF)、急性心力衰竭综合征(acute HF syndromes)和急性失代偿性心力衰竭(acute decom-pensated HF)。引起急性心力衰竭因素不一样,处理措施不一样,其预后结果也不一样。
ACCF/AHA认为急性失代偿性心力衰竭定义较为合适,是指慢性心力衰竭在诱发因素的作用下血流动力学短期内恶化,表现为急性心力衰竭,可以与初发急性心力衰竭区别,因为二者临床过程差异较大。
ESC 2012年血流动力学恶化的定义:急性心力衰竭是指心力衰竭的症状、体征快速发作和改变,往往危及生命,需要住院治疗,大多数是慢性心力衰竭急性发作。2014年中国中华医学会心力衰竭学组的定义与其一致。
很显然,ESC将慢性心力衰竭急性发作与急性心力衰竭看成是同一概念。所以该方面内容纳入急性心力衰竭章节书写。而ACCF/AHA则认为慢性心力衰竭急性发作是血流动力学的急性恶化,定义为急性失代偿性心力衰竭,将其另加专门章节“心力衰竭住院治疗”书写,ACCF/AHA这种观点更符合疾病发展过程和有利于临床实践。
潜在遗传学病因作为心力衰竭病因 ACCF/AHA 2013指南确定了潜在遗传学缺陷作为心力衰竭的病因。 “我们已经发现,特发性扩张型心肌病实际上可能并不是特发性的,而是与遗传学异常有关。我们需要考虑建议对患者进行遗传学检查和对患者家属进行筛查。”
心力衰竭病因学遗传学缺陷为心力衰竭针对病因的个体化特殊治疗奠定了理论基础。
心力衰竭发病机制及其治疗靶点
心肌初始损伤因素 心肌初始损伤因素是指引起心脏损伤的直接病因:
(1)心肌缺血。
(2)血流动力学负荷过重。
(3)心肌疾病。
(4)遗传缺陷。
上述各种原因的初始心肌损伤因素引起心肌结构和功能变化,导致心室泵血和(或)充盈功能低下。
心肌初始损伤后果:
(1)心肌初始损伤严重者,直接引起急性心力衰竭,如急性心肌梗死、急性重症心肌炎等;
(2)较轻者,通过心脏器官水平代偿可以暂时维持心脏的泵血和(或)充盈功能,此时不激活神经内分泌;
(3)中间者,心脏器官水平代偿不能满足机体代谢需要,则需要激活体神经内分泌等机体整体水平的代偿机制,以暂时维持心脏泵血和(或)充盈功能。 此时过度激活的体神经内分泌,本身就是心脏的继发性损伤因素。
继发心肌损伤因素:神经内分泌过度激活 过度激活全身代偿因素:
(1)肾素-血管紧张素-醛固酮系统;
(2)交感神经儿茶酚胺系统;
(3)利尿及其抗利尿激素系统;
(4)多种细胞因子;
(5)其他器官系统,例如肾脏等亦参加心力衰竭的代偿过程。
这些全身代偿因素,一方面可以临时增加心脏泵血和(或)充盈功能,另一方面这些因素也是心肌的继发损伤因素。
正如柏格森名言:“促进生长的因素也是促进衰老的因素”,全身系统代偿因素亦是心脏的损伤因素。拮抗过度代偿神经内分泌系统是目前慢性心力衰竭的主要药物治疗靶点。
心力衰竭的促发因素 凡是能够增加心脏负担、抑制心脏泵血和(或)充盈功能的因素,都可作为心力衰竭的促发因素,这些往往是心力衰竭发展过程中附加的、而且是可以消除的因素。他们包括
(1)药物治疗缺乏依从性。
(2)容量超负荷。
(3)感染,特别是肺炎和败血症。
(4)严重脑损害。
(5)大手术后。
(6)肾功能减退。
(7)支气管哮喘。
(8)吸毒。
(9)酗酒。
(10)嗜铬细胞瘤。
(11)高输出综合征,如:甲亢危象、贫血、分流综合征等。
(12)急性心律失常(心动过缓、室速、室颤、房颤或房扑、或室上性心动过速)。
(13)负性肌力药物,如维拉帕米、地尔硫卓B-阻滞剂等。
(14)非甾体类抗炎药。
(15)心肌缺血(通常无症状)包括心肌梗死。
(16)老年心脏急性舒张功能减退。
心力衰竭发病机制三大学说及其药物治疗靶点 :
(1)血流动力学 理论核心是心脏收缩和舒张性能下降,外周阻力增加。治疗原则是改善血流动力学。临床应用药物:强心、扩张血管、利尿等治疗措施。尽管血流动力学作为治疗靶点的治疗方法经过循证医学检验后绝大多数是失败的,但是血流动力学仍然是目前指导心力衰竭急性血流动力学恶化的治疗和评价心力衰竭治疗效果的主要学说。
(2)神经内分泌学说 理论核心是神经内分泌及细胞因子过度激活。治疗原则是:拮抗过度激活的神经内分泌及细胞因子。已经获成功有:拮抗RAS系统、拮抗交感神经儿茶酚胺系统、利尿抗利尿系统。是目前心力衰竭药物治疗的主要靶点。
(3)负荷心肌病学说 理论核心是心脏的能量饥饿。治疗原则是:改善能量代谢。临床应用药物很多,但是都缺乏严格的循证医学证据。
心力衰竭患者临床演变过程
心力衰竭临床分期、分级 心力衰竭临床分为A、B、C、D四期,心脏功能分Ⅰ、Ⅱ、Ⅲ、Ⅵ四级。NYHA分级方法适用慢性心力衰竭;Forester分级方法,其再分为临床分级和血流动力学分级两种方法,主要适用急性心力衰竭,特别是急性心肌梗死合并的心力衰竭,Kilip分级方法,仅仅使用于急性心肌梗死合并的心力衰竭。
心力衰竭血流动力学周期性变化 慢性心力衰竭血流动力学恶化阶段:NYHAⅣ级,不能平卧,下肢水肿,可为心力衰竭C期、D期。其余为慢性心力衰竭血流动力学相对稳定阶段。
慢性心力衰竭血流动力学相对稳定阶段治疗
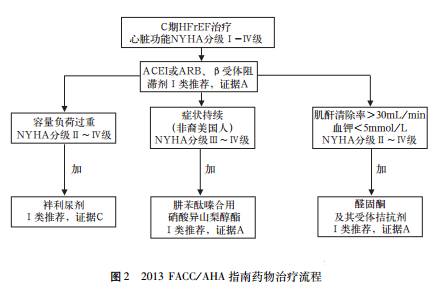
基础治疗药物 对HFrEF血流动力学相对稳定阶段而言,利尿药、血管紧张素转换酶抑制剂(ACEI)、血管紧张素受体阻断剂(ARB)、β受体阻滞剂和地高辛仍然是其基础治疗药物。
作为基础治疗药物新增加了醛固酮拮抗剂、醛固酮受体拮抗剂、肼苯酞嗪合用硝酸异山梨醇酯,这三组药物可成为心力衰竭药物治疗的有益补充。
在无禁忌证情况下,提倡补充ω-3脂肪酸(O-mega-3 fatty acids)治疗Ⅱ~Ⅳ心力衰竭(HFrEF or HFpEF),可减少死亡率。
其他药物治疗评价 抗凝血治疗适用于心力衰竭伴各种心房颤动;有高血压、糖尿病、脑卒中、一过性脑缺血发作病史者,抗凝不作为常规治疗措施。无适应证时禁止使用他汀(statin)。有待证明治疗HFrEF心力衰竭效果的药物包括:营养药物和激素。除终末期心力衰竭外,不主张静脉应用(非毛地黄类)正性肌力药物。
对HFrEF心力衰竭有害的药物包括:(1)(Ⅰ类)抗心律失常药物。(2)大多数钙拮抗剂(amlo-dipine除外)。(3)非甾体抗炎药。(4)噻唑烷二酮类等。
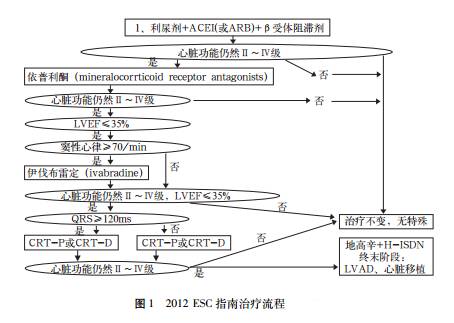
关于地高辛在心力衰竭应用地位的争论 ESC 2012认为,地高辛可用于有症状的心力衰竭伴心房颤动,亦可用于有症状的窦性心律的心力衰竭,EF小于40%者。但是在措施应用顺序方面放在很后。
ACCF/AHA2013则认为,对于HFrEF,除有禁忌证外,应用地高辛有利于减少患者住院率,因此在措施应用顺序方面明显靠前。2014年中国中华医学会心力衰竭学组的定义与其基本一致。
关于醛固酮拮抗剂及其醛固酮受体拮抗剂(MRA)与ACEI、ARB联合用药的争论 ESC 2012明确主张ACEI或者ARB和醛固酮拮抗剂及其醛固酮受体拮抗剂二联应用,并且醛固酮受体拮抗剂在措施应用顺序方面放在很前面。
2014中国成人心力衰竭防治指南ACEI与MRA联用:临床研究证实,两者联合可进一步降低慢性心衰患者的病死率(Ⅰ类,A级),又较为安全。在上述ACEI和β受体阻滞剂黄金搭档基础上加用MRA,这种三药合用可称之为“金三角”,应成为慢性HF-REF的基本治疗方案。与ESC 2012主张基本一致,并且提高到慢性HF-REF的基本治疗方案。
ACCF/AHA 2013认为醛固酮拮抗剂及其醛固酮受体拮抗剂最大的危险是高血钾。 适应证:血钾<5 mmol/L而且无高血钾病史,血清肌酐<25mg/L或者估计肾小球率过滤>30 ml/(min•1.73m2) 。几个大的临床试验发生率为2%~5%;注册人群发生率为24%~36%;应该避免ACEI、ARB和醛固酮拮抗剂及其醛固酮受体拮抗剂三联应用;对于ACEI或者ARB和醛固酮拮抗剂及其醛固酮受体拮抗剂二联应用没有明确建议。
显然三个指南中欧洲主张二联治疗,中国提高到基本治疗方案,而美国尽管亦主张二联应用,但是设置了一个明确的应用门槛,即血钾<5 mmol/L而且无高血钾病史,血清肌酐<25 mg/L或者估计肾小球率过滤>30ml/(min•1.73m2)。如果我们采信应用醛固酮受体拮抗剂的注册人群高血钾发生率为24%~36%,再加上慢性心力衰竭患者肾脏功能不全发生率高这一实事,作为基本治疗方案推广显然风险过大,特别在基层医疗单位推广更应该小心从事。
关于Ivabradine的应用争论 ESC 2012根据SHIFT研究结论主张在常规应用β受体阻滞剂和ACEI(ARB)后,心力衰竭患者窦性心律大于70次/min,应用Ivabradine治疗。2014中国成人心力衰竭防治指南基本与其一致。而ACCF/AHA2013则根本不主张应用,其根据是SHIFT结论不可靠。
ACCF/AHA 2013仔细分析SHIFT发现β受体阻滞剂应用率为90%,但是仅仅26%患者达到了足够剂量,并且该试验并未被入选人群为10917例的BEAUTIFUL试验1重复。
结合其他研究结果,减慢心率作为心力衰竭的治疗靶点看来还是有依据的,但是必须是在beta-受体阻滞剂应用足够剂量而心率仍然较快(大于70次/min),或者β受体阻滞剂禁忌、或者其他原因beta-受体阻滞剂应用不能达到足够剂量的前提下,应用Ivabradine减慢心率是合理的,除此以外过度扩大Ivabradine的应用范围尚缺乏足够证据。
关于心肌营养治疗措施 ACCF/AHA 2013心肌营养包括辅酶Q10(coenzyme Q10)、carnitine(肉碱)、taurine(牛磺酸)、antioxidants(抗氧化剂)等。
某些研究证明coenzyme Q10可以减少心力衰竭的住院率、减少呼吸困难和水肿, 但是结果不均一,某些研究结果不能证明其疗效。
2014中国成人心力衰竭防治指南推荐了曲美他嗪、左卡尼汀和辅酶Q10。同样认为这些药物均缺乏有力的循证医学证据。
ESC 2012未推荐心肌营养治疗措施。ACCF/AHA 2013未推荐曲美他嗪。
关于心肌营养概念目前尚未完全形成,ACCF/AHA 2013将牛磺酸、抗氧化剂也纳入心肌营养内容,显然不是十分妥当。 从药物作用机制来看这些药物可以分为:调节或者改善心肌能量代谢药物,如辅酶Q10、肉碱、曲美他嗪等;以及各种抗氧化剂:如如维生素A、C、E;类胡萝卜素(虾青素、角黄素、叶黄素,β-胡萝卜素等);微量元素:硒、锌、铜和锰等等。
调节或者改善心肌能量代谢作为心力衰竭治疗靶点在上世纪80年代AM.KATZ就已提出,目前已经成为心力衰竭研究的热点问题之一。但是首先需要解决的问题是概念的澄清和内涵的界定。众所周知线粒体是心肌细胞能量的主要来源,许多研究证明心力衰竭心肌线粒体结构和功能明显改变,同时心肌细胞高能磷酸键(磷酸肌酸) 明显减少,心肌处于“能量饥饿”状态。 因此将直接能保护心肌线粒体结构、改善心肌线粒体能量代谢功能的药物定义为能量代谢药物比较合理。 符合该内容的目前有辅酶Q10和肉碱。前者基础和临床研究较多。
慢性心力衰竭血流动力学恶化阶段住院治疗
首先要确定引起血流动力学恶化的原因,根据不同原因予以针对性治疗。在治疗方面,除了维持指南指导下的血流动力学稳定阶段药物治疗外,注重以下几个方面:
(1)治疗目标是稳定血流动力学,为心力衰竭长期治疗提供条件。
(2)利尿剂的应用,强调静脉和联合应用;
(3)肾脏替代治疗,超滤和血液透析术应用;
(4)如果患者血压不低,可应用硝普钠、硝酸酯类药物以改善血流动力学、增加利尿剂作用;
(5)抗凝血治疗,无禁忌证时可用抗凝血药物;
(6)精氨酸加压素V2受体拮抗剂治疗。在低血钠时应用;
(7)患者长期管理,在住院期间建立管理档案,以利于出院后院外管理。
关于D期心力衰竭
心力衰竭D期的诊断目前仍然没有标准。文献常常应用三个名称来表述:进展性心力衰竭(advance HF)、难治性心力衰竭(refractory HF)和终末期心力衰竭(end-stage HF)。除外常规治疗措施还包括:(1)限制水的摄入,特别是低钠血症时。(2)短期静脉应用正性肌力药物,不能长期应用。(3)冠心病心力衰竭, 可行冠状动脉血流重建术。(4)机械循环支持(mechanical circulatory support,MCS)已成为当代心力衰竭治疗策略的重要组成部分。(5)心脏移植。
2012 ESC指南与2013 FACC/AHA指南药物治疗流程比较
2013 FACC/AHA强调射血分数保留性心力衰竭(HFpEF)目前缺乏针对性治疗
在被诊断为心力衰竭的患者中,HFpEF约占一半,但迄今尚无特异性干预手段。新指南指出HFpEF的治疗目标是阻止或推迟病情进展。
目前治疗HFpEF的最佳方式是整体治疗。“大约90%的HFpEF 患者有高血压、冠心病、糖尿病、肾功能不全、房颤之类的合并症。在缺乏特异性治疗的情况下,针对这些合并症进行治疗使我们有机会改变该病的自然史。”底特律亨利福特医院的晚期心力衰竭和移植专家David E.Lanfear医生指出,这部指南关于HFpEF的建议“非常合理”,而没有对特异性药物给予支持。
2013 FACC/AHA强调患者管理
以患者为中心的心力衰竭患者系统管理:
(1)利用院内心力衰竭管理系统,识别出适宜接受指南导向药物治疗(GDMT)的心力衰竭患者,敦促医生改进院内心力衰竭管理系统,评估心力衰竭患者响应情况。
(2)有效治疗合并症, 改进过渡期治疗和出院计划,加强患者健康教育,处理妨碍治疗的社会心理障碍,以提高治疗依从性。
(3) 处理好由护士领导的多学科心力衰竭管理计划的内部协作。
(4)对每例患者进行随访,在出院后3 d内电话联系,并预约2周内复诊。
心力衰竭药物治疗以外的处理:
(1)健康教育;
(2)社会支持;
(3)限制盐的摄入1.5~3 g/d;
(4)减少体重和睡眠疾病的治疗;
(5)运动训练和心脏康复。
以上都是影响心力衰竭治疗效果的重要因素,对提高心力衰竭患者生活质量和延长寿命都有重要作用。
2013 FACC/AHA指南导向药物治疗概念
指南导向药物治疗概念(guiideline-directed medical therapy,GDMT)这一概念是指心力衰竭的治疗原则上必须遵循治疗指南;旨在使专科医生和初级保健医生都能方便地决定个体患者的最佳治疗方案。
关于心力衰竭心脏再同步治疗(CRT)
3项高质量试验提示,心脏再同步对轻至中度疾病患者有明显益处,提出了更具针对性的建议。
(1)对窦性心律,左束支传导阻滞,QRS间期大于150 ms患者提出的建议最强;(Ⅰ级推荐)。
(2)对窦性心律,无左束支传导阻滞,QRS间期大于150 ms患者提出(Ⅱa级推荐)的建议;
(3)对窦性心律,左束支传导阻滞,QRS间期 120~149 ms的患者提出(Ⅱa级推荐)的建议。
我们认为,这样有助于更好地区分最可能与不太可能从CRT中获益的患者。ESC 2012适应证相对较宽
2012 ESC、2013 FACC/AHA心力衰竭治疗指南的亮点
2012 ESC急、慢性心力衰竭治疗指南六大进展 :
(1)盐皮质激素受体拮抗剂(MRAs)依普利酮;
(2)窦房结抑制剂(sinus node inhibitor)伊伐布雷定;
(3)CRT新适应证:明显宽;
(4)心力衰竭血运重建:病因治疗;
(5)心室辅助装置:已经成为难治心力衰竭治疗措施的重要部分;
(6)经导管瓣膜急性介入治疗:纠正血流动力学。
2013 FACC/AHA心力衰竭治疗指南12亮点:
(1)指南编写结构变化较大;
(2)对心力衰竭的预后评估客观;
(3)指南导向药物治疗(guide-line-directed medical therapy,GDMT)概念;
(4)强调以患者为中心的心力衰竭患者系统管理;
(5)指出射血分数保留性心力衰竭(HFpEF)无特异性治疗;
(6)强调了心力衰竭血流动力学恶化的住院治疗;
(7)关于C期心力衰竭药物治疗以外的处理;
(8)关于C期心力衰竭的药物治疗的新变化;
(9)确定了心力衰竭心脏再同步治疗获益临床条件;
(10)关于D期心力衰竭;
(11)遗传缺陷作为心力衰竭病因;
(12)荟萃分析(Meta分析)结论仍然作为A级证据。
专家简介

医学博士,教授,博士生导师。国务院特殊津贴专家,教育部骨干教师,陕西省“35”人才,陕西省卫生厅“215”人才,原西安医科大学首批跨世纪学术带头人,中国民主同盟中央委员会委员,中国老年保健医学研究会心脑血管病专业委员会副主任委员、中国医院协会中西医结合医师分会心血管病专业委员会副主任委员、中华中医药学会络病分会副主任委员,中华医学会心血管病学分第七届委员会常务委员、心力衰竭专业组副组长、陕西省医学会第十一届理事会常务理事、陕西省医学会身心医学分会第二届委员会副主任委员、中国医师协会心血管内科医师分会第一届委员会常务委员、中国医师协会循证医学专业第一届委员会委员、中国医师协会高血压专家委员会委员、中国医院协会第一届理事会常务理事、中国医学科学院中国协和医科大学第五届学术委员会委员、陕西省医学会心血管内科分会第六届委员会主任委员、陕西省药学会临床药理专业委员会副主任委员。 《中国分子医学杂志》副主编,《中华心血管病杂志》特邀编委,《心血管疾病临床质量控制》主编,《国外医学心血管病学分册杂志》编委,《中华实用医药杂志》常务编委,《中华现代医院管理杂志》常务编委,《中华中西医杂志》常务编委,《西安交通大学学报》(医学版)编委,《西北医学教育》编委,《武警医学》编委,《中国卫生质量管理》杂志编委。