



1重症心脏瓣膜病的临床标准
——上海复旦附属中山医院心研所 2014
瓣膜疾病患者符合以下任意一条或以下标准者为重症瓣膜病患者。
(1)存在左室功能严重受损的巨大左室者(LVEDD>75 mm且LVEF<35%,或重度主动脉瓣狭窄患者LVEF<35%);
(2)存在重度右心衰的三尖瓣病变;
(3)合并需外科纠治的严重冠脉病变者;
(4)高龄(年龄>70岁)合并其它脏器功能明显损害者;
(5)存在重度感染、心衰、栓塞或出血需急症手术者。
2心力衰竭合并心脏瓣膜病的分类
(1)原发型:主要包括原发的主动脉瓣狭窄,二尖瓣关闭不全,未治疗的二尖瓣狭窄,未治疗的主动脉瓣关闭不全,在发达国家,瓣膜性心脏病在心衰病因中约占5%,但在发展中国家更高。
(2)继发型:瓣膜性心脏病作为心力衰竭的继发病变,尤其是二尖瓣返流,这种病变在射血分数减低型心衰的出现率约为25%-50%。
3心力衰竭合并重症瓣膜病的治疗策略
积极瓣膜的干预治疗
(1)主动脉瓣狭窄的处理策略和注意事项
重症患者接受主动脉瓣置换(AVR)治疗的生存率优于药物治疗;无禁忌症接受AVR、外科手术和经导管主动脉瓣置入术(TAVI)治疗均可,外科手术仍为推荐;外科手术有中危、高危风险的患者均可选择TAVI;不适合外科手术的推荐TAVI而非药物治疗;单纯球囊扩张可作为TAVI或外科手术的过渡措施。
注意事项:
应注意重视术前检查;检查应包括射血分数(EF)、病人症状、左室容积、室间隔厚度、心功能储备综合评估心脏状态;近期文献证实,多巴酚丁胺试验可用于重症主动脉瓣狭窄(AS)心脏收缩储备功能的检测,术前完善冠脉检查,积极改善心功能及心肌供血;谨慎使用强心、利尿药物,但ACEI和β受体阻滞剂有益。
2002年Alain Cribier成功施行第一例经导管植入主动脉瓣手术(TAVI),2017年,TAVI手术量全球突破 35 万例,70多个国家。PARTNER试验1年随访结局表明,有外科手术禁忌的患者行TAVR术后1年的死亡率为30%,几乎有一半的病人出现死亡或者生活质量及纽约心功能分级轻度改善。亚组分析表明,美国胸外科医师协会 (STS) 评分>15% 的患者TAVR相对药物治疗没有生存获益。TVT 注册登记的1年结局事件则显示,严重左室功能不良的患者与TAVI术后的死亡率和心衰复发率具有相关性。
(2)主动脉瓣关闭不全的处理策略和注意事项
30%<EF<50%者,推荐手术治疗;
EF<30%需谨慎,但并非为禁忌;
左室舒张末期内径(LEVDD)>65mm,EF>50%,则推荐手术治疗;
EF<50%且LEVDD>65,如评估风险较低,可手术治疗,若风险较高,可选择TAVI。
注意事项:
慢性无症状主动脉瓣关闭不全患者和左室收缩功能正常的患者,不建议常规使用血管舒张剂;
2017年AHA/ACC指南指出,ACEI、ARB、β受体阻滞剂与高生存率相关,但β受体阻滞剂应谨慎使用,避免降低心率、减少心博量;
主动脉内球囊反搏为禁忌。
(3)二尖瓣狭窄的处理策略和注意事项
该类患者若无手术禁忌,建议积极进行干预治疗;若患者无禁忌症、瓣膜形态尚可、不适合手术或手术风险较高,行二尖瓣球囊扩张术;若患者无手术禁忌、球囊扩张失败、合并其他手术或存在心脏血栓,则进行二尖瓣置换或成形术。
注意事项:
主要包括干预治疗前应常规使用利尿剂和正性肌力药等改善心脏功能;伴有房颤或血栓者、窦性心律但左房增大者,均应进行抗凝治疗;β受体阻滞剂对窦性心律的二尖瓣狭窄患者有增加心输出量、改善肺功能的获益。
(4)二尖瓣关闭不全处理策略
急重症二尖瓣关闭不全需积极调整尽早手术;慢性重症二尖瓣关闭不全需调整充分后根据情况而定;EF<30%的缺血性二尖瓣关闭不全要考虑存活心肌情况选择是否手术;EF<30%的其他二尖瓣关闭不全需要根据患者情况综合考虑手术或保守治疗;感染性心内膜炎引起的二尖瓣关闭不全应尽早手术。
(5)功能性二尖瓣返流对预后的影响
有研究筛查1250例LVEF平均为(32±8)%的心衰患者,包括缺血性及非缺血性的患者,27%的患者没有二尖瓣返流,49%为轻中度二尖瓣返流,24%为严重二尖瓣返流。研究显示,严重二尖瓣返流的患者无心衰住院时间的生存率最低,这与缺血和非缺血的心肌病患者结论一致。
严重二尖瓣关闭不全的经导管处理方法包括钳夹(MitraClip),冠状静脉窦环形装置(Coronary sinus annular devices),直接瓣环成型术(Direct annuloplasty),间隔缩短装置(Septal shortening devices),经皮neochords,经导管二尖瓣置换(Trancatheter MV Replacement)。此外,由Alfieri为退行性或功能性二尖瓣返流设计双孔口修复(Double Orifice Repair),这种手术与标准外科手术短期和长期临床结局相似,且修复后无新发的狭窄5年总体无再次手术的生存率为90%。多项研究表明,对于继发的二尖瓣返流的置换和修复有相似的结局,但修复有更高的复发率。
(6)三尖瓣关闭不全的处理策略和注意事项
重症患者术前应用袢利尿剂减轻全身水肿和肝淤血;术前右心功能、肺动脉压力和肝脏功能影响患者预后;左心系统手术时建议同期处理三尖瓣;三尖瓣修复手术不会明显增加手术风险;三尖瓣修复优于置换术;必须换瓣时,瓣膜的选择是个体化的,机械和生物瓣膜总体存活率无显著差异;对严重右室收缩功能障碍或不可逆肺动脉高压患者,手术要谨慎。
严重三尖瓣关闭不全干预主要包括完全瓣膜成型(Complete annuloplasty),部分瓣膜成型(Partial annuloplasty),眼肌折迭瓣膜成型(Cinching annuloplasty),边对边成型(Edge-to-edge),瓣叶扩大(Leaflet augmentation)和瓣膜置换(Replacement)。
对于功能性三尖瓣返流的导管选择主要有瓣叶修复,瓣膜成型,置换或其他。世界上有400例三尖瓣病变患者,常规经股静脉途径应用Mitraiclip,对前瓣和间隔瓣叶应用1-2个夹子。经食管超声, 经胃部的图像可了解三尖瓣的位置和制定手术计划,决定钳夹的瓣叶。目前的挑战是三尖瓣更脆弱,接合缝隙更大,图像也没有标准化,未来需要具有三尖瓣的更长的输送系统的新设备。研究表明,应用Mitraclip后随访患者超声发现,三尖瓣返流有明显减低,同时,NYHA分级和6分钟步行试验有显著的改善。
(7)联合瓣膜病变的处理策略和注意事项
各瓣位一般应遵循单瓣位病变的建议;同时考虑症状、病变严重程度、室腔重塑、手术风险和预期手术结果等;干预的时间及方式必须个体化。
心脏移植/心室辅助治疗
(2)心室辅助治疗可作为等待心脏移植的过渡,或为患者争取更多的时间等到合适的供体;
(3)可为急性心衰患者提供短期替代支持,待心脏功能恢复后撤除;或为终末期心衰患者提供长期替代,支持患者携带人工心脏长期生存。
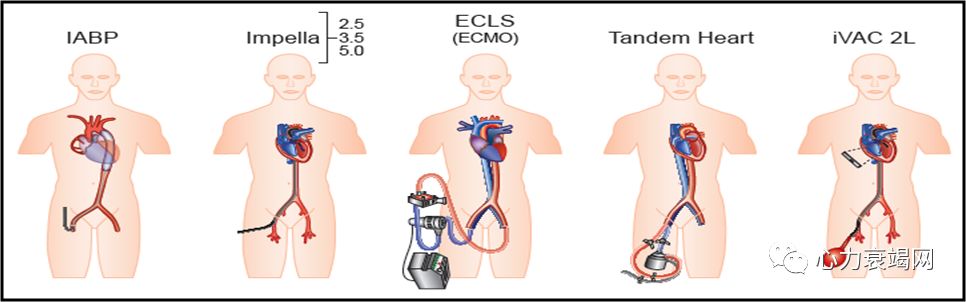
左室辅助装置和人工心脏
注意事项:
是心室辅助技术适应证为心脏功能衰竭D期,主要并发症为血源性感染、血栓栓塞、右心功能障碍等。
药物治疗
(2)目前,我国选择药物治疗的标准包括疾病种类、心功能情况(EF<40%)、预期寿命、年龄及经济情况、家属意愿等。
(3)指南推荐使用的相关药物包括利尿剂、正性肌力药物、硝酸酯类药物、ACEI、ARB、β受体阻滞剂等。
总 结
(1)重症心脏瓣膜病往往并发严重、难以矫正的心力衰竭,因而适当、及时的处理病变瓣膜,对心衰的控制至关重要;
(2)重症心脏瓣膜病的处理一方面需要矫正瓣膜障碍(狭窄或关闭不全),另一方面要注意心脏的整体储备功能以及重要脏器的功能状态,患者年龄以及一般状况等;
(3)重症心脏瓣膜病的处理可以是外科修补或瓣膜置换,也可以是微创手段处理瓣膜病变;
(4)重症心脏瓣膜病变要尽早发现、尽早纠正,以免发展至顽固性心力衰竭。