

GDMT(Guideline-directed medical therapy),又被称为指南指导的药物治疗。在日益强调循证医学证据的当下,从临床试验中获取的心衰GDMT策略及目标剂量在证据层面是坚实可靠的。以指南中I类推荐药物为例,鉴于其对预后的显著改善,建议所有不存在禁忌症的患者均应积极使用。但从临床实际来看,心衰GDMT的目标剂量达标率普遍不高。即使在设计了严谨治疗方案的临床研究中,GDMT的目标剂量达标率也不能让人满意。[1]
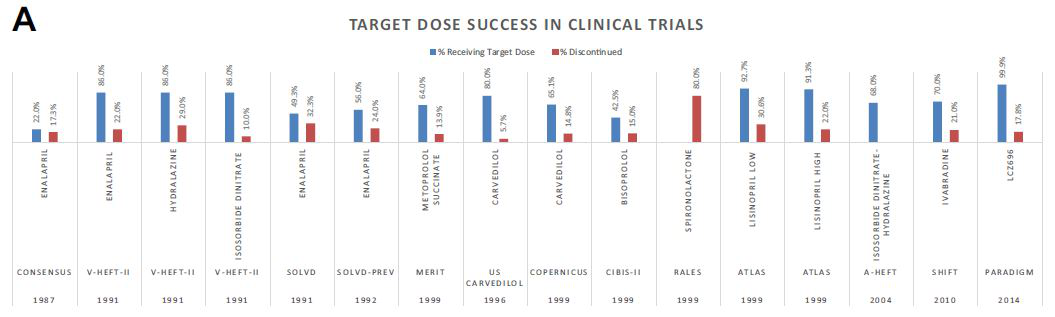
图1 不同心衰研究中药物达到目标剂量的比例
以心衰治疗中的I类推荐药物β受体阻滞剂为例,即使在以心率为重要观察指标的SHIFT研究中,该药物的使用率也并不理想。在基线β受体阻滞剂使用比例高达89%的前提下,最终达到目标剂量的患者比例仅为26%。[2]
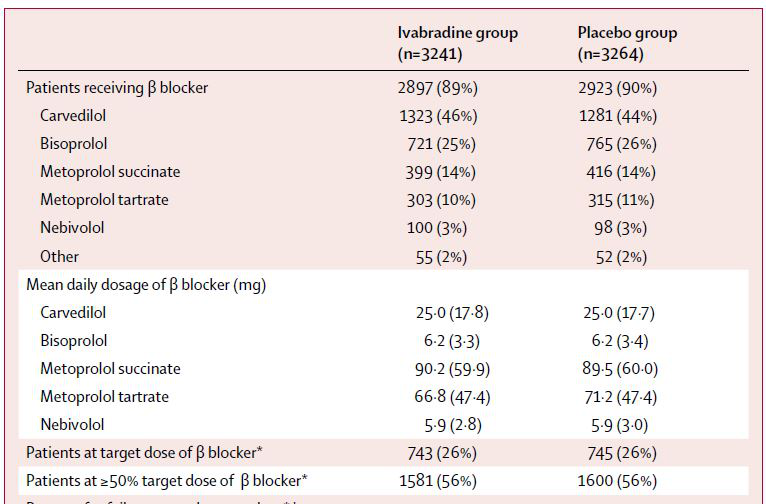
图2 shift研究中β受体阻滞剂使用情况
由此看来,很多疾病治疗领域的患者并没有接受GDMT的目标治疗剂量或最大耐受剂量。而未充分使用GDMT,必然使得患者无法达到与临床研究结论一致的显著获益。造成GDMT在指南推荐和临床实际应用中巨大差异的原因可能有两点:一是患者对GDMT的耐受差异。在CHAMP-HF(BP)研究[3]中发现:剔除发生不良反应、禁忌症或预期寿命较短的人群后,β受体阻滞使用比例从67%上升到82.7%。正如风险治疗悖论(Risk-treatment paradox)现象所描述的:越严重的心衰患者往往越难得到好的心衰治疗。对存在不耐受或者较虚弱的患者,使用严格标准的GDMT可能会导致患者病情波动。[4] 加之临床研究中的受试者无法代表该疾病在真实世界中的全部患者,因此以临床研究数据为基础制定的GDMT在实际应用中带来的获益可能会小于研究数据。二是临床实践者存在用药惯性,且GDMT执行情况无法标准化衡量。[5]参与试验的医护人员会声称自己已经按照符合研究规定的GDMT来实施,但实际情况可能是只采用了GDMT推荐药物中的一种或几种,而非全部药物的足剂量应用。目前并没有统一标准来衡量患者接收到的治疗方案到底是遵守还是偏离了GDMT方案。
到底如何使得指南落地,如何将临床研究的成果转化成为实践性更强的指导措施,如何缩小临床研究结论与临床实际获益的差异?或许可通过以下三点来改善这些问题。
第一,对GDMT方案进行优化,并提升医生对GDMT的认识。应更注重达到目标剂量的患者比例,而不是一味追求全部患者都达到目标剂量。[1]后者也是临床上较多医生在实施GDMT受阻时最常见的困扰。同时,在标准化治疗之外,更注重个体化用药,充分考虑到临床试验不能代表的患者群,如老年虚弱患者等的实际情况。另外,目前GDMT I级推荐药物一般都是可改善死亡风险的,但这并不意味着症状改善不重要。因为症状缓解标准很难统一,且对达标时间要求不严格,因此较少研究会以症状改善作为研究主要终点,从而导致了GDMT I类推荐中较少有改善症状的用药记录。[5]
第二,住院期间及早使用GDMT有助于改善长期随访过程中的用药依从性。PRIME-HF研究[6]在常规治疗基础上加用伊伐布雷定,观察出院前早期应用伊伐布雷定对长期随访中药物依从性的影响。结果显示出院前应用伊伐布雷定可以增加随访180天时该药物的使用率,且心率得到了进一步控制。住院期间起始GDMT方案,有利于积极滴定药物、及时处理不良反应,为优化GDMT提供了重要的时机。
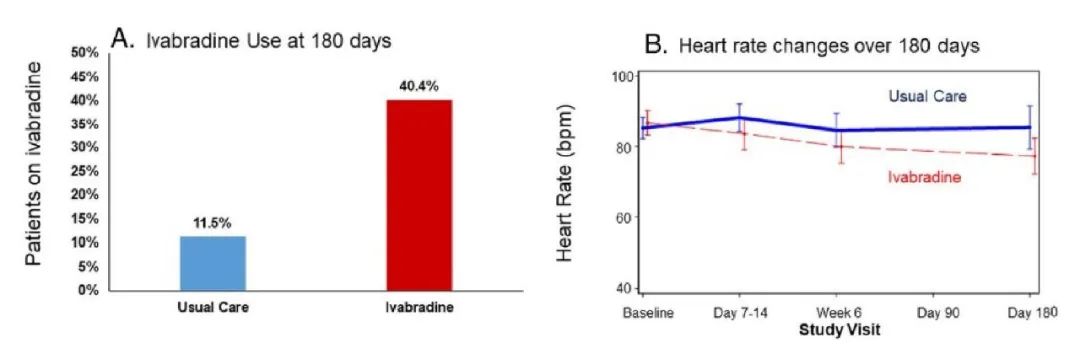
图3 随访180天时使用伊伐布雷定的患者比例(左),P=0.002;随访180天期间两组心率变化(右)
第三,GDMT多药联用优于单药使用。PRIME-HF研究[6]中显示出院前应用伊伐布雷定并不会导致随访180天时β受体阻滞剂用量减少。Bagriy[7]和Optimize[8]研究中也显示,伊伐布雷定与β受体阻滞剂联合使用时,有助于后者剂量上调。
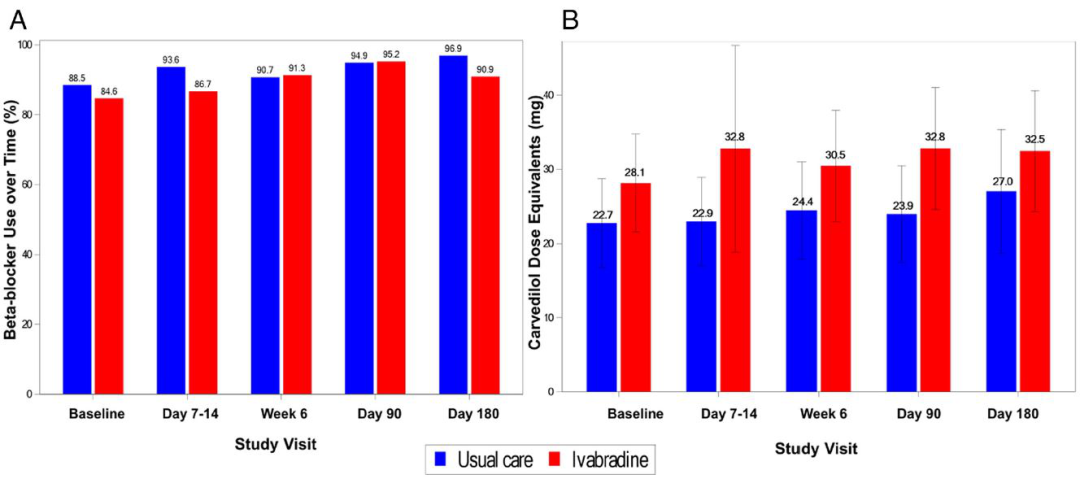
图4 PRIME-HF研究中随访180天时β受体阻滞剂的使用比例
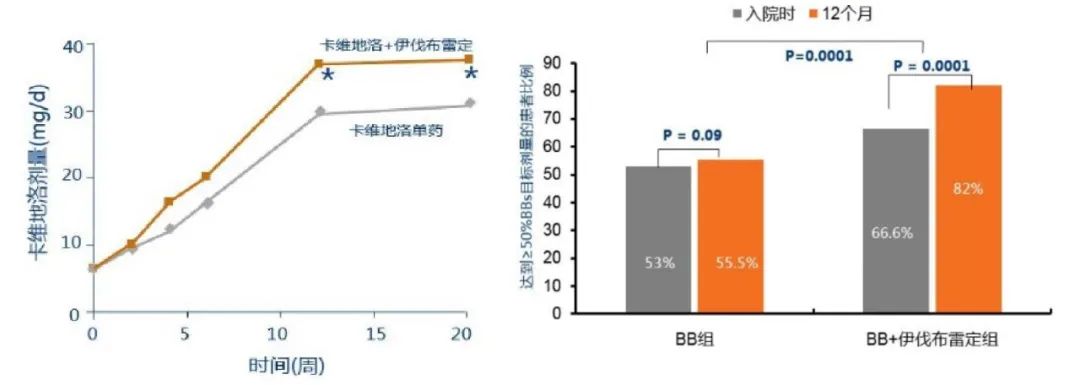
图5 Bagriy研究,卡维地洛+伊伐布雷定联合治疗组患者接受的卡维地洛剂量更高(左);OPTIMIZE研究,院内起始伊伐布雷定联合BBs治疗12个月,达到≥50%BBs目标剂量的患者比例更高(右)
综上所述,指南对于临床用药的指导地位毋庸置疑,但是如何将指南推荐的用药方案落实于临床,如何让临床患者收获到与研究结果相类似的获益,还需要广大医学工作者共同努力。

毛威,教授,医学博士,主任医师,心血管内科学教授,博士生导师,浙江省中医院院长。美国心脏病学会专家会员(FACC),卫生部首批心内科专科医师准入国家考官,浙江省医学会心血管病分会候任主任委员,浙江省中西医结合学会心血管病分会主任委员,中国医师协会中西医结合医师分会心血管病学专家委员会副主任委员,中国医师协会中西医结合医师分会心脏介入专家委员会副主任委员,中国中西医结合学会心血管专业委员会常务委员,中国医师协会心血管内科医师分会指南与共识工作委员会委员,中华医学会心血管病分会心力衰竭学组委员,浙江省医学会起搏与电生理分会常务委员,浙江省心血管重点创新类学科带头人。
参考文献
1. Bozkurt B. JACC Heart Fail. 2019 Apr;7(4):359-362.
2. Swedberg K, Komajda M, Böhm M, et al. Eur J Heart Fail. 2010 Jan;12(1):75-81.
3. Peri-Okonny PA, Mi X, Khariton Y, et al. JACC Heart Fail. 2019 Apr;7(4):350-358.
4. Jarjour M, Henri C, de Denus S, et al. JACC Heart Fail. 2020 Sep;8(9):725-738.
5. Packer M, Butler J, Filippatos G, et al; Eur J Heart Fail. 2020 Dec;22(12):2393-2398.
6. Mentz RJ, DeVore AD, Tasissa G, et al. Am Heart J. 2020 May;223:98-105.
7. Bagriy AE, Schukina EV, Samoilova OV,et al. Adv Ther. 2015 Feb;32(2):108-19.
8. CI Saldarriaga, et al. Eur J Heart Fail. 2017, 19 (S1): 231
责编:田鹏超