

心力衰竭(心衰)是多种心血管疾病的终末阶段,是全球慢性心血管疾病防治的重要内容。最新流行病学数据[1]显示我国现有35岁以上心衰患者约890万,心衰患病率1.3%,5年生存率仅为34%。而除了高患病率和高死亡率外,心衰患者还长期承受着活动耐力下降、劳累时气短、心悸或心跳不规律等不适症状的困扰,生活质量非常差,为其个人和家属带来沉重的心理压力及经济负担。2018年《中国心力衰竭诊断和治疗指南》[2]及2016年《欧洲心脏病学会急慢性心力衰竭诊断和治疗指南》[3]均将改善临床症状和生活质量作为心衰治疗的重要目标之一。
自1990s起,心衰新药III期临床试验要求以评估对心血管结局的影响为主要研究终点[4],随之上市的新药均以显著改善心衰住院率和/或死亡率为依据,而这些药物对心衰症状、活动耐力及生活质量的改善作用并未得到充分的重视和评估。近期发表在Eur J Heart Fail(影响因子13.965)[5]一篇综述文章梳理了常见心衰治疗药物现有的随机研究,评估这些药物对心衰症状、活动耐力以及生活质量的影响,为医生制定临床用药方案提供更多参考依据。
传统金三角药物
ACEI/ARBs、β受体阻滞剂、醛固酮受体拮抗剂目前缺乏对活动耐力和生活质量改善的确切证据。
尽管有临床研究显示部分血管紧张素转化酶抑制剂/血管紧张素II受体拮抗剂(ACEI/ARBs)类药物具有改善心衰患者临床症状的作用:例如卡托普利在射血分数降低的心衰(HFrEF)患者中显示出改善美国纽约心脏病协会(NYHA)心功能分级的趋势;培哚普利在射血分数保留的心衰(HFpEF)患者中有改善心衰症状和活动能力阳性结果的试验数据,但是现有的关于ACEI/ARBs在心衰患者中应用的研究,很少采用生活质量(QoL)评分量表来评估其对心衰患者症状的影响,因此目前尚无有力证据支持ACEI/ARBs药物可改善心衰患者的生活质量(图1)。
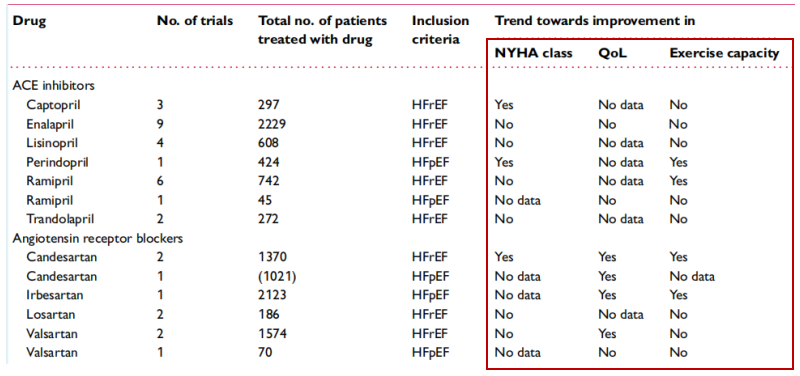
图1 ACEI/ARBs对NYHA心功能分级、活动耐力及QoL的整体疗效
注:现有随机研究中一半以上证据缺乏疗效在本表格中标注为无效(No)。
β受体阻滞剂在心衰领域中的最早报道可以追溯到1966年。β受体阻滞剂的心衰关键临床试验大多数完成于1990s-2000s年代,很少对症状负荷、活动耐力和生活质量进行充分评估。近10年发表的研究中,卡维地洛、美托洛尔尽管在治疗后发现患者活动耐力和生活质量的改善,但与对照组比较多无显著差异,因此也不能得出确切获益的结论。此外,有研究数据表明,应用非选择性β受体阻滞剂后,患者的活动功能受到一定程度的抑制,这种抑制在患者身上表现为活动时感到“疲劳感”[6]。综上,β受体阻滞剂亦没有改善活动耐力和生活质量的确证性证据(图2)。
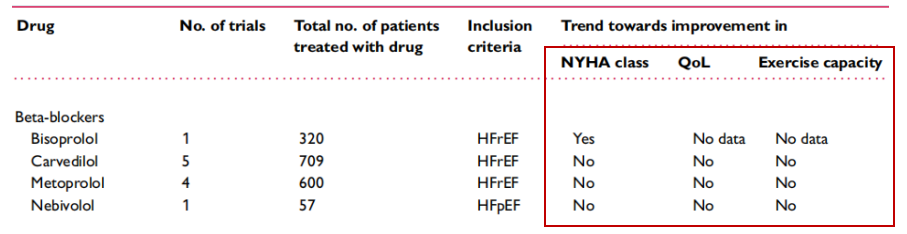
图2 β受体阻滞剂对NYHA心功能分级、活动耐力及QoL的整体疗效
注:现有随机研究中一半以上证据缺乏疗效在本表格中标注为无效(No)。
几乎很少有研究报道HFrEF患者中使用醛固酮受体拮抗剂(MRAs)可改善QoL。此前一项研究以峰值摄氧量(peak VO2)作为研究靶点,但研究结果发现醛固酮受体拮抗剂未能增加HFrEF患者峰值摄氧量。相对而言,MRAs在HFpEF患者中评估对活动耐力和生活质量改善的研究较多,但目前研究结论并不一致。两项基于MRAs在HFpEF中应用的荟萃分析显示MRAs对6分钟步行距离(6MWT)、峰值摄氧量以及QoL评分的影响不大。目前大型研究SPIRIT-HF正在进行中,期待能带来好的研究结果。因此,基于目前已有的临床证据,MRAs并不能改善心衰患者的活动耐力和生活质量(图3)。

图3 醛固酮受体拮抗剂对NYHA心功能分级、活动耐力及QoL的整体疗效
注:现有随机研究中一半以上证据缺乏疗效在本表格中标注为无效(No)。
If通道阻滞剂—伊伐布雷定
伊伐布雷定可显著改善HFrEF患者心功能、活动耐力和生活质量。
近期来自中国的一项研究报告显示,伊伐布雷定在院内急性心衰发作后血流动力学稳定阶段起始用药,2周后可见左室射血分数(LVEF)的快速恢复,NYHA心功能分级显著改善[7]。前瞻性队列研究OPTIMIZE研究(n=436)结果显示:出院前在常规治疗基础上联合伊伐布雷定,1个月后心衰失代偿症状和再住院发生率显著下降82%[8]。2020年Cardiol Res期刊发表的一项Meta分析对伊伐布雷定在心衰患者左室舒张功能、活动耐力、生活质量方面的影响作了系统评价[9]。共筛选出符合条件的13项随机对照研究,总计881例患者。Meta分析结果表明,伊伐布雷定可显著改善心衰患者的舒张功能(E/A值,E/e'值)、活动耐力(peak VO2及6MWT)、和生活质量(基于MLHFQ量表)(图4,5)。从目前已有的临床数据看,伊伐布雷定具有改善心衰患者活动耐力及生活质量的作用,这一作用在HFrEF更加显著。
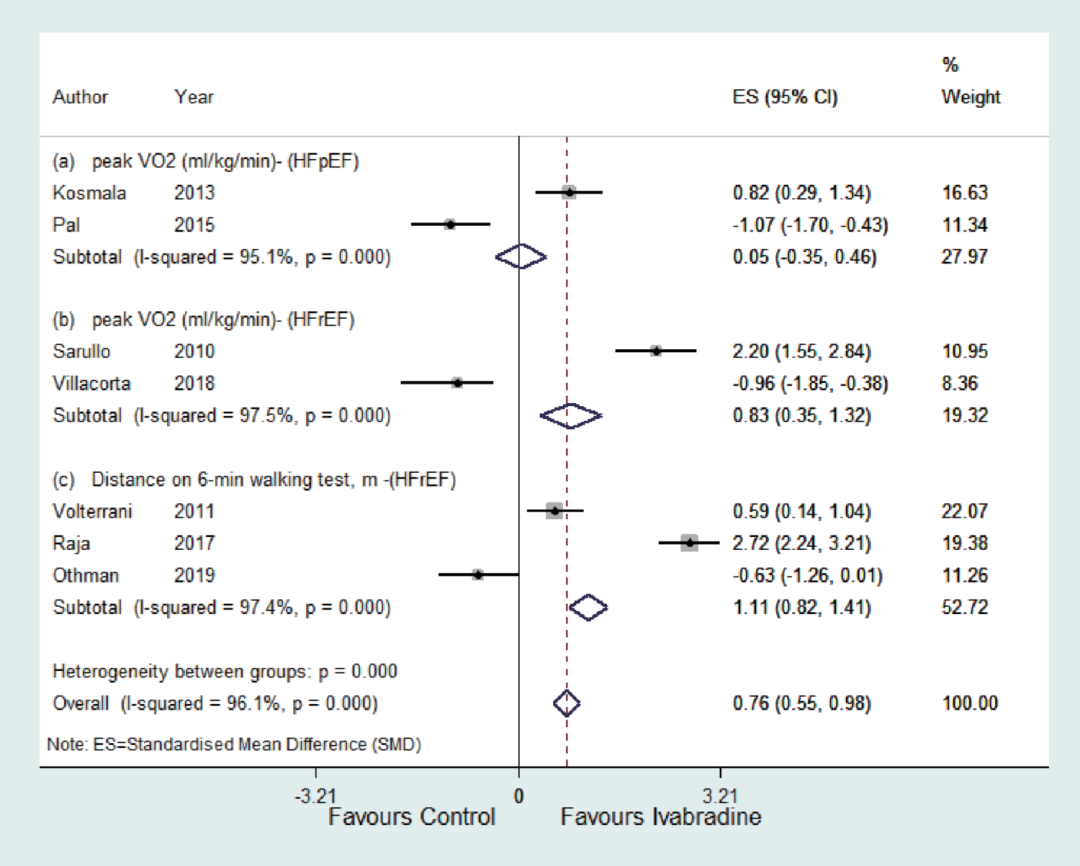
图4 伊伐布雷定与对照组比较在HFrEF及HFpEF患者中对活动耐力的影响
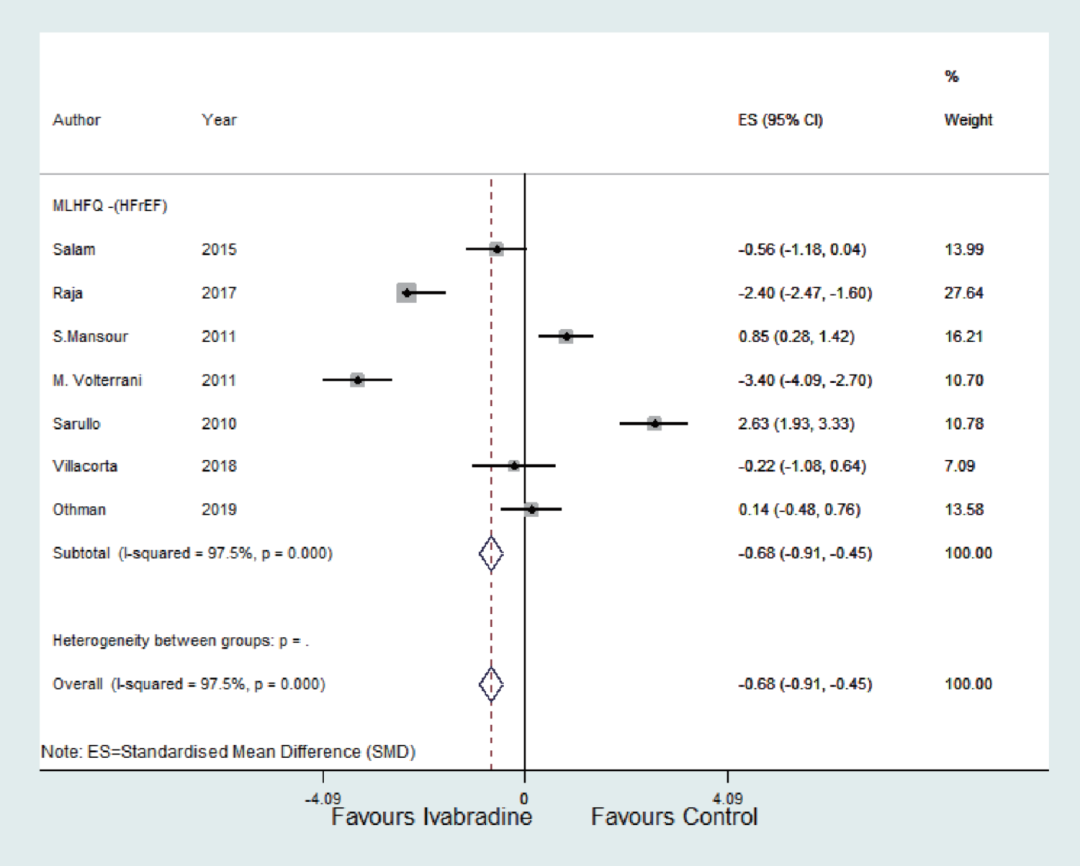
图5 伊伐布雷定与对照组比较在HFrEF患者中对生活质量(MLHFQ)的影响
血管紧张素受体脑啡肽酶抑制剂(ARNI)
沙库巴曲缬沙坦在HFrEF和HFpEF患者中可改善生活质量,但对活动耐力的影响尚需更多探索。
在针对HFrEF患者进行的PARADIGM-HF研究中,接受沙库巴曲缬沙坦治疗8个月时,堪萨斯城心肌病患者生活质量量表(KCCQ)各项评分较基线均明显改善(KCCQ-临床总评分+0.64,KCCQ-全面评分+1.13),且显著优于依那普利对照组(KCCQ-临床总评分 +0.64 vs -0.29, P=0.008;KCCQ-全面评分 +1.13 vs -0.14, P<0.001)[10]。沙库巴曲缬沙坦组报告生活质量恶化(KCCQ评分降低5分以上)的患者比例显著低于依那普利组(27% vs 31%, P=0.01)。在针对HFpEF患者进行的PARAGON-HF研究中,治疗8个月时,沙库巴曲缬沙坦治疗组和缬沙坦对照组KCCQ-临床总评分均较基线有所下降(-1.6 vs -2.6, 总体下降1分,95% CI 0.0-2.1)。沙库巴曲缬沙坦组KCCQ-全面评分增加5分以上的患者比例显著多于缬沙坦对照组(33% vs 29.6%, OS 1.3, 95%CI 1.04-1.61)[11](图6)。

图6 沙库巴曲缬沙坦对NYHA心功能分级、活动耐力及QoL的整体疗效
注:现有随机研究中一半以上证据缺乏疗效在本表格中标注为无效(No)。
心衰合并症的治疗在改善心衰患者活动耐力和生活质量方面的证据
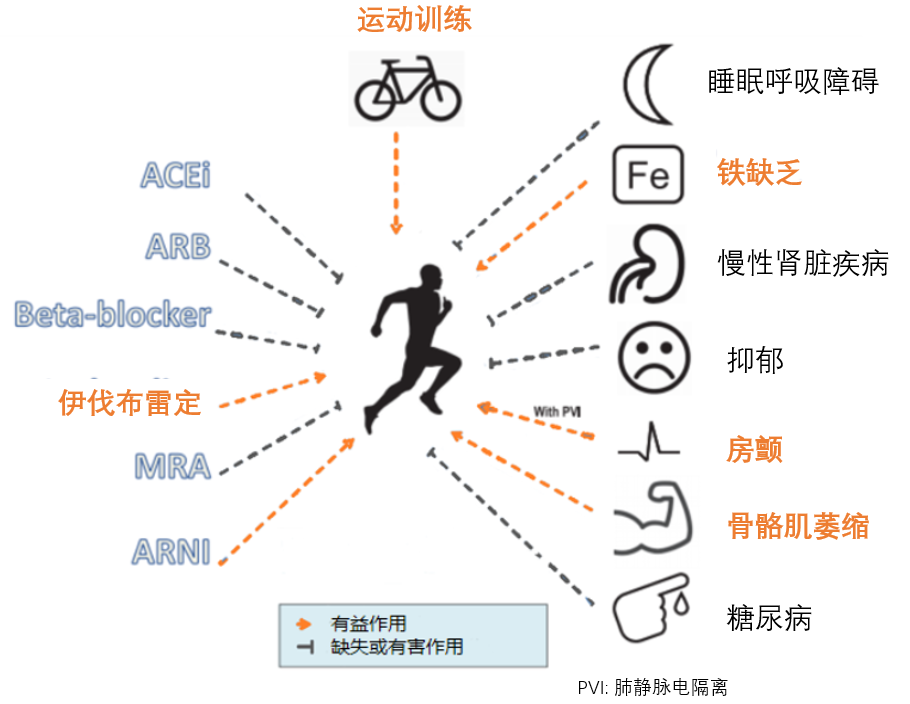
国内外心衰指南一致推荐稳定的心衰患者应鼓励进行规律的体力活动和适当的运动训练,从而改善患者的活动耐力和生活质量。
针对房颤、骨骼肌萎缩、铁缺乏合并症的治疗可同时改善心衰患者的活动耐力和生活质量。
睡眠呼吸障碍、慢性肾脏疾病、抑郁、糖尿病合并症的现有药物治疗在同时改善心衰患者活动耐力和生活质量方面不支持或缺乏证据。
专 家 点 评
心衰是进展性疾病,患者长期承受着心衰相关临床症状及功能受限所带来的沉重负担,生活质量不断下降。对于改善患者临床症状、增加活动耐力及提升生活质量的未被满足的治疗需求越来越受到临床医生、卫生组织及监管机构的重视。2013年CIRCULATION发布美国心脏协会(AHA)科学声明[12],指出心衰治疗要关注患者自己报告的健康状况,包括对自觉症状、功能受限情况及健康相关的生活质量的评估。2019年美国食品药品管理局(FDA)发布的《心衰药物开发指南草案》中也阐明[13],如果一个心衰新药在临床试验中被证实对患者的症状或身体机能有改善,即便没有显示改善生存期或降低患者住院风险方面的益处,也可以被批准。从这些指导性文件可以看出,改善患者生活质量正在逐渐成为心衰治疗的重要目标之一。
既往在心衰中进行的大规模临床试验主要集中在心衰患者不良预后的评估,本篇文章系统地梳理了当前主要几类心衰治疗药物的随机试验研究结果。目前传统金三角药物在此方面的证据相对不足,需要未来大规模临床研究去进一步探索。新的心衰治疗药物在改善心衰患者生活质量方面的结果让人振奋,伊伐布雷定可显著改善HFrEF患者的活动耐力和生活质量;沙库巴曲缬沙坦在HFrEF及HFpEF患者中改善生活质量显著优于依那普利/缬沙坦。此外,其它一些辅助治疗措施及合并症的治疗对于改善心衰患者临床症状可能会产生积极的影响。例如有氧运动训练、对铁缺乏的患者静脉注射铁补充剂、以及房颤的患者积极转复窦律,这些干预手段在帮助心衰患者提高活动耐力及长期改善生活质量方面显示出了一定的价值。
总之,既能改善心衰发病率和死亡率,又能对心衰症状、活动耐力及生活质量有作用的药物被临床所急需。期待越来越多以心衰症状及生活质量的变化为研究终点的大型临床随机对照研究来为心力衰竭的临床个体化治疗提供更多证据。

黄晓红,国家心血管病中心,中国医学科学院阜外医院特需医疗中心副主任,特需医疗二病区主任。博士生导师,教授,主任医师。中国医师协会心力衰竭专业委员会副主任委员,国家心血管病专家委员会心力衰竭专业委员会副主任委员,国际心脏研究会中国转化医学工作委员会委员,北京医学会心血管病学分会老年心血管病学组委员,中央保健会诊专家。《中华心力衰竭和心肌病杂志》副主编,《中国分子心脏病杂志》编委等。作为项目第一负责人,承担多项科研课题,累计科研经费超过700万元。发表学术论文80余篇,其中在国际核心刊物发表SCI论文36篇。
参考文献
1.Gao R et al. China Hypertension Survey Investigators. Eur J Heart Fail. 2019 Nov;21(11):1329-1337.
2.中国心力衰竭诊断和治疗指南2018.中华心血管病杂志. 2018;46(10):760-789.
3.Piotr Ponikowski, et al. Eur J Heart Fail. 2016 Aug;18(8):891-975.
4.Fiuzat M, et al. JACC Heart Fail. 2020 Jun;8(6):429-440.
5.Stephan von Haehling, et al. Eur J Heart Fail. 2020 May 11.
6.E Fellenius. Int J Sports Med. 1983 Feb;4(1):1-8.
7.Wei Wu, et al. Exp Ther Med. 2019 Jul;18(1):305-311.
8.CI Saldarriaga, et al. Eur J Heart Fail. 2017, 19 (S1): 231.
9.Theresa Ruba Koroma, et al. Cardiol Res. 2020 Feb;11(1):40-49.
10.Lewis EF, et al. Circ Heart Fail. 2017.
11.Solomon SD,et al. N Engl J Med. 2019 Oct24;381(17):1609-1620. .
12.John S Rumsfeld, et al. Circulation. 2013 Jun 4;127(22):2233-49.
13.https://www.fda.gov/regulatory-information/search-fda-guidance-documents/treatment-heart-failure-endpoints-drug-development-guidance-industry.
责编:庄晓峰