
在2019中国国际心力衰竭大会暨中国医师协会心力衰竭专业委员会第四届年会上,四川省人民医院孔洪教授为我们带来了题为《标志物组在心肾综合征中的应用证据和经验》的精彩报告,现将其精华内容整理如下。

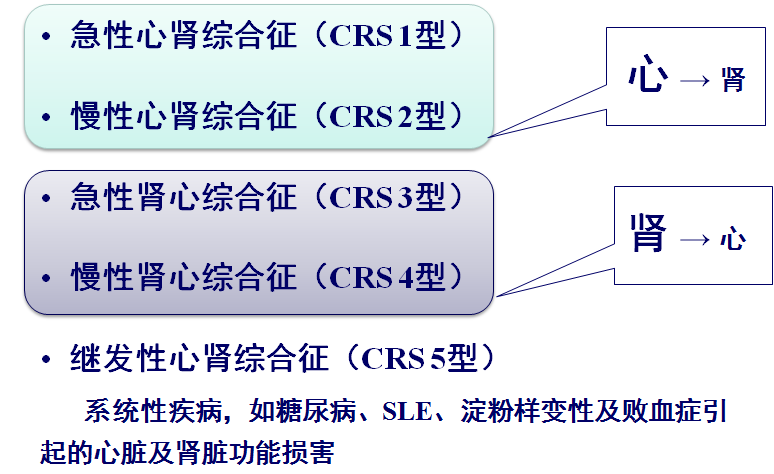
心肾综合征 CardiorenalSyndrome,CRS
➤ CRS最早在1951年由Ledoux提出,主要指心脏衰竭导致肾脏损害的病变。2008年Rocon等提出了CRS的新定义,即心肾功能在病理生理上的紊乱,其中一个器官的急性或慢性病变可导致另一器官的急性或慢性病变。
➤ 2010年,KDIGO/ADQI 发表专家共识,明确地将CRS定义为:心脏和肾脏其中一个器官的急性或慢性功能障碍可能导致另一器官的急性或慢性功能损害的临床综合征。
KDIGO:改善全球肾脏病预后
ADQI:急性透析质量指导组

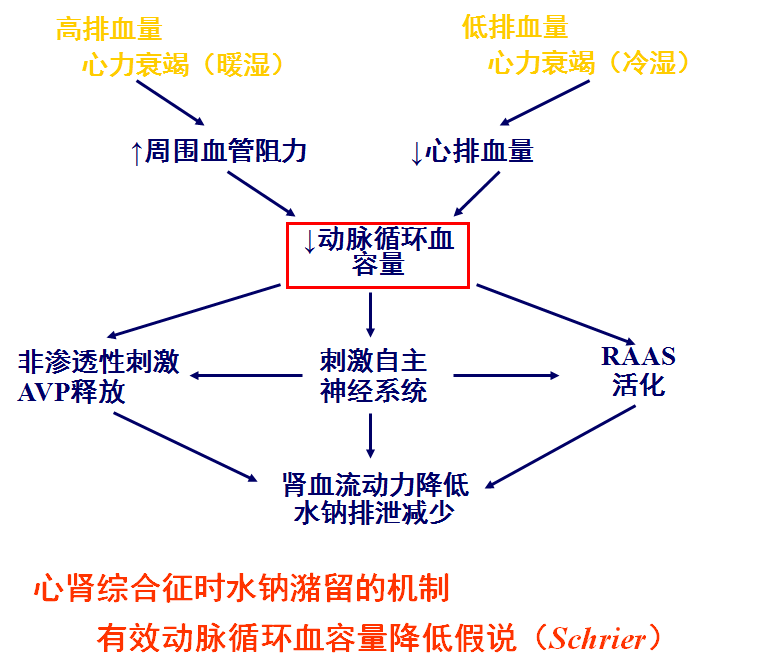
心肾综合征的发病机制尚未完全明确,血流动力学、神经激素机制、炎症反应等公认在心肾综合征发生中起重要作用。
3. 交感神经系统激活是心肾综合征的快速发展的重要原因。

心衰时评价心脏功能的生物学标记物分类
2017ACC/AHA/HFSA联合发布了心衰管理指南
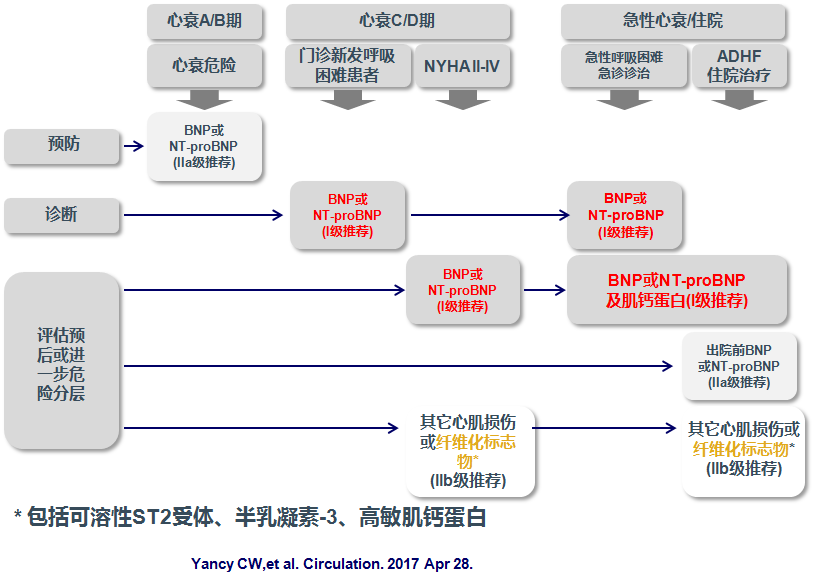
生物标志物的应用指征

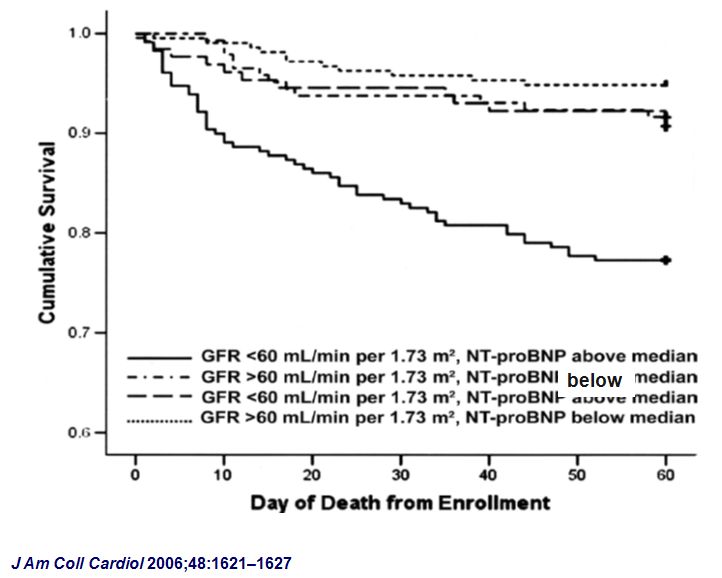
NT-proBNP水平+肌酐清除率
更好预测肾功能不全患者一年死亡率
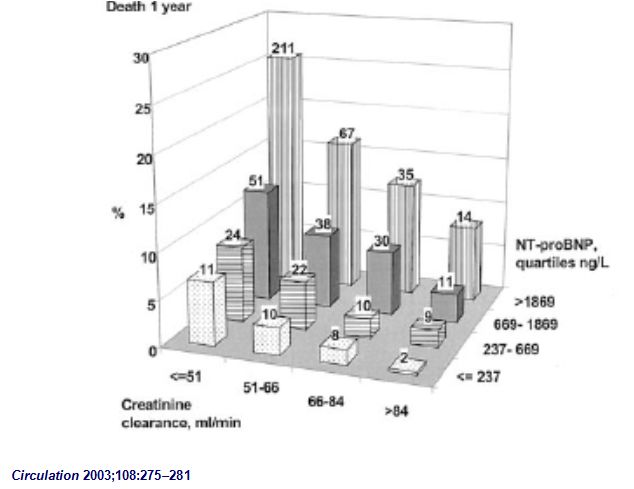
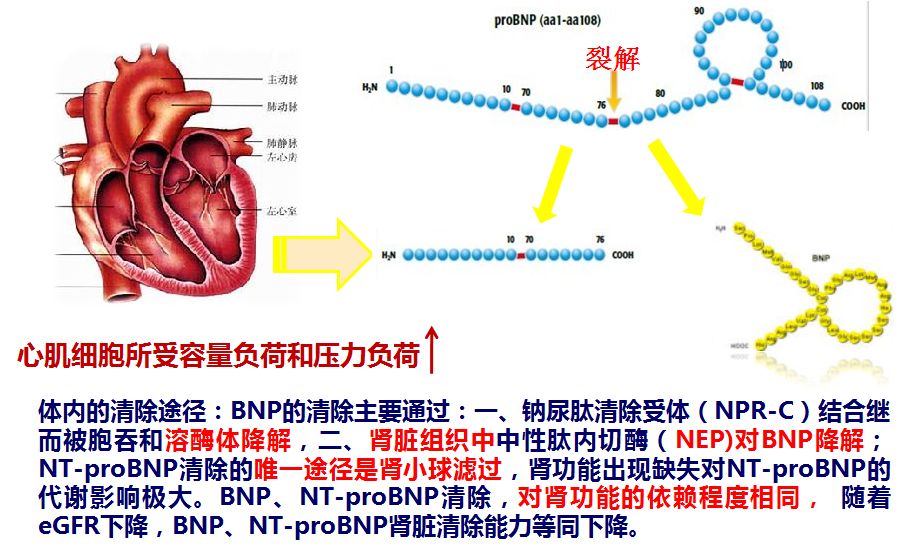
目前关于心肾综合征患者究竟是心脏疾病还是肾功能不全时的肾脏清除异常推动了BNP /NT-proBNP升高仍有争议,现有观点普遍认为心脏和肾脏的异常可能共同导致了BNP /NT-proBNP水平升高,但心脏原因可能是导致BNP/NT-proBNP升高更为重要的元素。
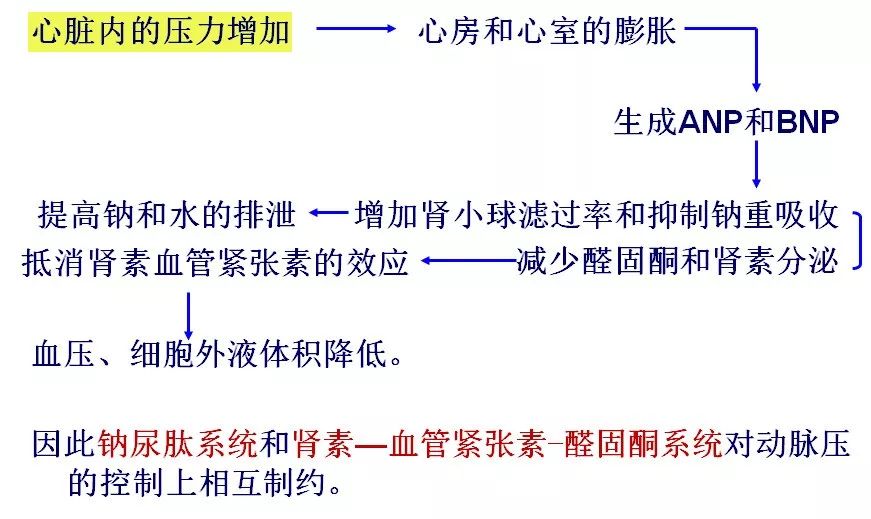
➤ 血流动力学1:动脉低灌注—小球滤过率下降,缺血肾脏组织中的受体、降解酶活性变化;心肌细胞和循环中的 pro-BNP的糖基化改变,活性降低;
➤ 血流动力学2:静脉瘀血及压力升高,肾静脉压、肾间质压升高,肾小囊内压升高,滤过压降低;间质压升高—组织水肿,影响受体(效应受体、清除受体)活性,影响降解酶的-中性内切肽链酶(NEP)活性
➤ 神经内分泌:RAAS、SNS 系统活化,肾血流下降,NPs 作用的效应部位肾脏受影响, NPs 效应减低,平衡紊乱;
➤ 伴随其他的作用:营养,贫血-组织缺血;低蛋白-同等情况下的静水压升高,另利尿剂的携带及运送受阻,水钠潴留;
➤ 水溶性ST2为一个心肌纤维化的标志物, 可以预测心衰患者的入院和死亡慨率,还可以为利钠肽类增加额外的预测价值。
➤ ST2是心衰检测中最具特异性、生物变异性低的标志物;不受年龄、性别、种族、肾功能等因素干扰;单一阈值(>35ng/ml),数值容易解读
➤ Galectin-3(半乳糖凝集素-3),可溶性β-半乳糖苷酶结合糖蛋白由活化巨噬细胞表达,刺激心肌成纤维细胞增殖和前胶原分解,参与心肌细胞炎症和纤维化过程。
➤ Gal-3对心衰预后的预测价值在校正了NT-ProBNP或肾功能后减弱。但在心衰容量负荷变化过程中相对稳定,尤其可以作为心衰早期心肌纤维化,心室重构和肾脏损害的预测指标。
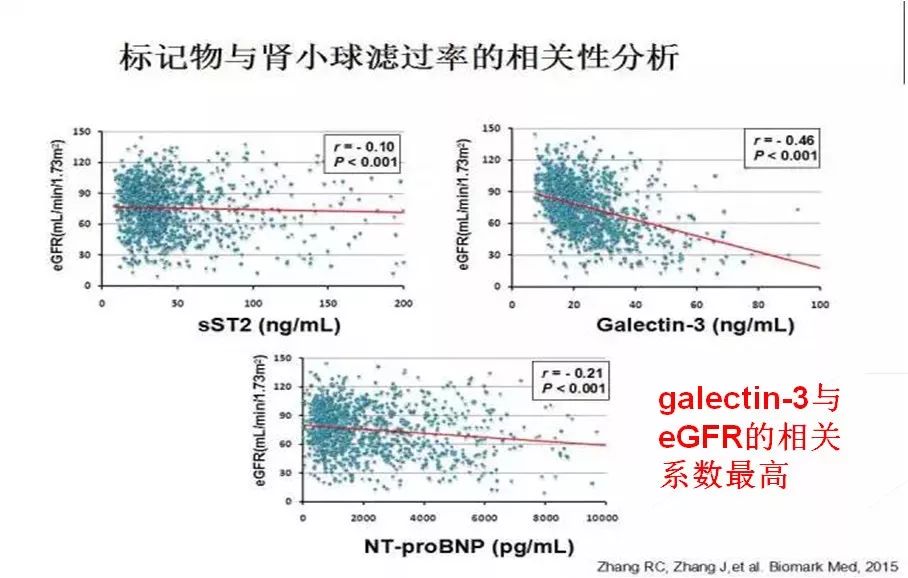
sST2、galectin-3及NT-proBNP与肾小球滤过率的相关性分析
不同肾小球滤过率患者sST2、galectin-3及NT-proBNP预测死亡的ROC曲线
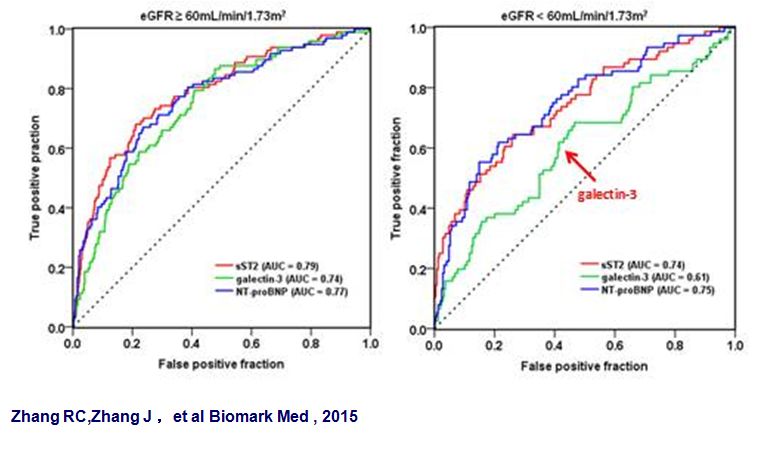
心衰患者galectin-3的浓度更易受到肾功能的影响
sST2在不同肾功能的心衰患者均能为预测模型增加额外信息
galectin-3在eGFR>60mL/min/1.73m2的患者可以明显增加模型的预测价值,但在eGFR≤60mL/min/1.73m2患者中的预测价值尚不明确
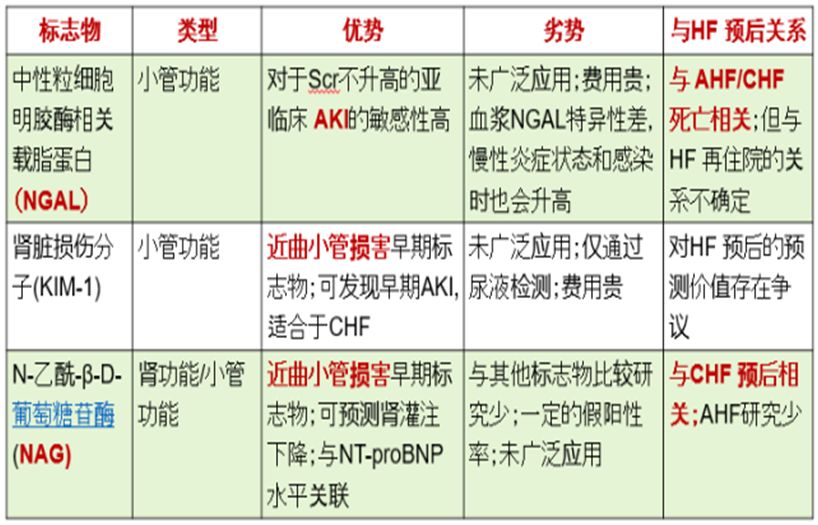
急性心肾综合征 (AcuteCardio—renalSyndrome):
此型CRS在临床上十分常见,指由于心功能的急剧恶化导致的急性肾损伤(AKI),以血清肌酐 (SCr)升高>O.3mg/dl或较基础值升高 25%,对利尿剂抵抗为主要特点。
心功能急剧恶化而人院的患者,除急性ACS患者,大多数系慢性心力衰竭急性加重,患者可能由于介入治疗导致的造影剂肾损害 、或急性心衰时心输出量的明显减少 、短时间内静脉压的急剧增加导致肾脏淤血等急性肾损伤(AKI) ,甚至直接导致急性肾衰竭 (ARF)的发生。对于此型综合征应在积极纠正心衰诱因的同时,应用标志物密切关注肾功能的早期检测指标并进行适当的干预。
急性肾损伤(AKI)分为新发AKI和慢性肾脏病基础上的急性肾损伤(acute-on-chronickidneyinjury,ACKI) 。
研究结果表明,急性心力衰竭住院患者中ACKI的发生率明显高于AKI;ACKI患者利尿剂拮抗的发生率高于AKI,全因死亡和心血管原因的死亡率均明显高于AKI,而肾功能恢复的可能性则明显低于AKI。
鉴于心血管疾病患者中慢性肾脏病非常普遍(30%),且ACKI导致不良预后的风险明显高于AKI,故对1型心肾综合征的风险评估应考虑分为AKI和ACKI两个亚型。而且除常用的eGFR监测外,灵敏度较高的早期肾损伤标志物也很重要。
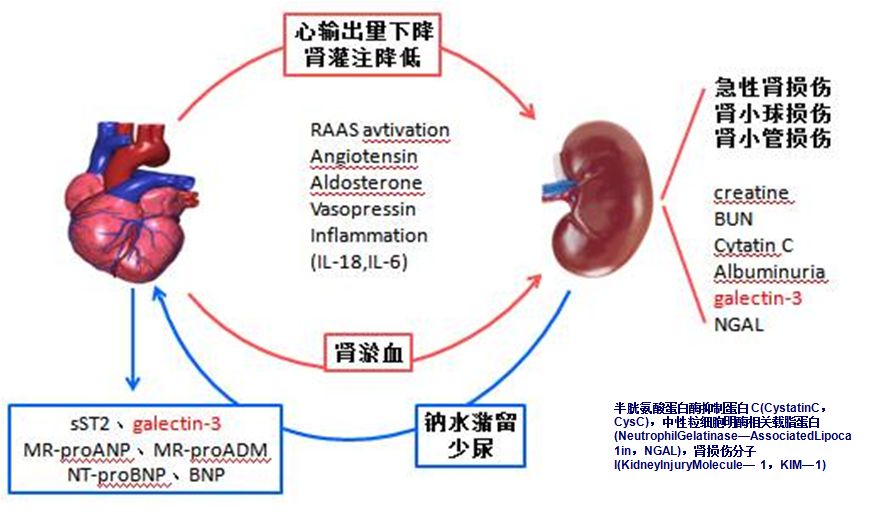
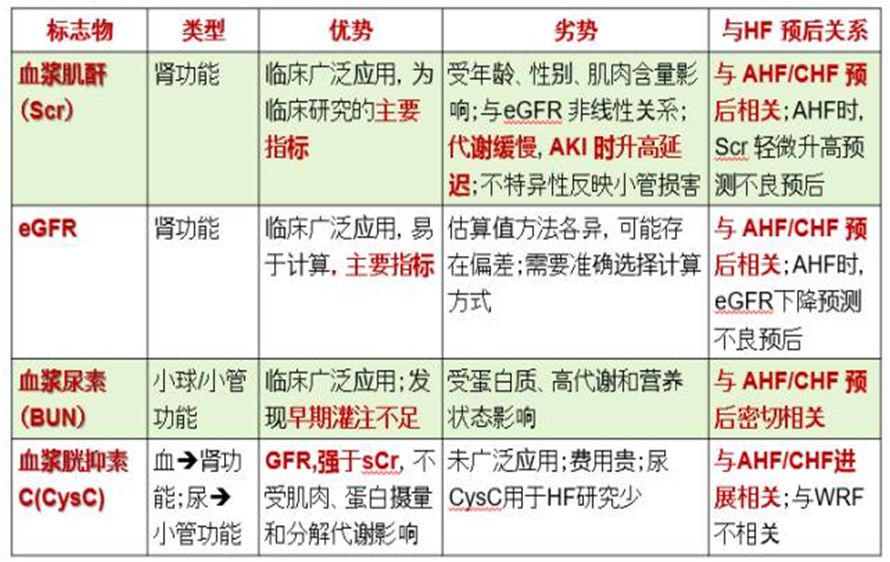
生物标记物:中性粒细胞明胶酶相关载脂蛋白(NGAL)、肾损伤分子(KIM—l)是近些年发现较SCr等更早反映肾功能损害的新型生物标记物。
NGAL是诊断急性肾损伤的最有效生物学标志之一,当发生急性肾毒性或缺血性损害时,血浆和尿液中NGAL在短时间内明显升高,实验发现,在缺血肾脏发生的极早期(2h内)即可在血、尿中检测到NGAL明显上调;研究发现它在CKD基础上发生AKI方面同样具有灵敏的诊断价值和预测作用。
KIM一1可被视为一种无创 、快速 、灵敏的新型AKI标志物 。不同于NGAL等在AKI后的一过性表达,KIM一1能够在损伤后的12—24h内持续表达且性质稳定,因而更有利于临床检测 。
HallWK,WaikarSS,JohnsonA,eta1.Urinarybiomarkersintheearlydiagnosisofacutekidneyinjury.KidneyInt,2008,73(7):863—869.
慢性心肾综合征(ChronicCardio—renalSyndrome)
慢性心衰肾功能恶化定义为:血肌酐升高≥26.5 umol/L,且上升≥25% 或eGFR下降≥ 20%;慢性心力衰竭患者肾功能恶化的患病率大约25%,肾功能恶化与不良预后和住院时间延长相关。Hebert等调查发现,收缩功能衰竭的患者(射血分数≤40%)超过25%伴有慢性肾脏病。伴有慢性肾功能不全的心衰患者预后往往不佳。对于高龄、高尿酸血症及营养状况较差的CHD患者,II型CRS的早期诊断和早期治疗尤为重要。通过SCr等在此类病人中发现的肾损害往往已不在早期阶段,建议在进行慢性心功能不全的诊治的同时,及时由敏感且稳定的肾功能指标来进行评估和干预 ,可有效改善预后 。
生物标记物:血浆胱抑素(CysC)是近年来报道较多的标记物,其在监测肾小球滤过率(GFR)方面比SCr发挥着更优的作用。性能上,CysC在有核细胞中稳定生成且仅在肾脏代谢,其血中浓度由肾小球滤过率决定,而不依赖任何外来因素,如性别、年龄、饮食的影响,是一种反映肾小球滤过率变化的理想内源性标志物。被认为在评估GFR时可靠的指标,CysC的显著升高(较基础值升高 50%)发生在AKI后的8~24h,较SCr早1.5天,较NGAL的血浆/尿液升高晚约为2h/4h 。在应用上,各个水平的CysC都比SCr具有与eGFR更高的相关度。
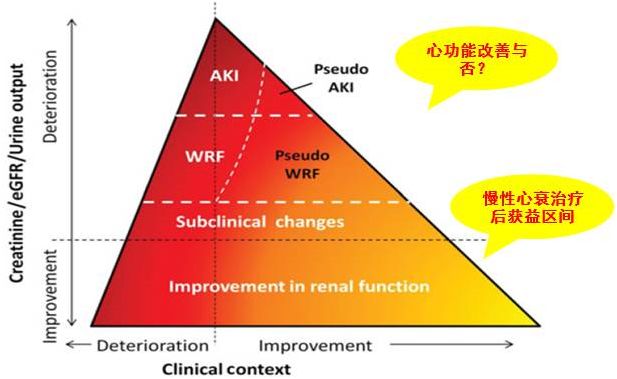
➤ 血液浓缩、血容量减少、血压下降时的肾功能恶化者,其预后比无明显诱因者好。此外,对利尿剂的反应也可作为预后的简易指标。研究提示,对利尿剂反应良好的心衰患者,尽管出现血肌酐升高的现象,预后还是相对良好。
➤ RAAS治疗后Scr↑,并不会因为肾功能恶化而获益减少。
➤ RAAS阻滞剂引起的肾功能恶化多数与不良结局无关。
➤ RAAS阻滞剂的强大保护效应的净获益均衡了肾功能恶化的副作用。
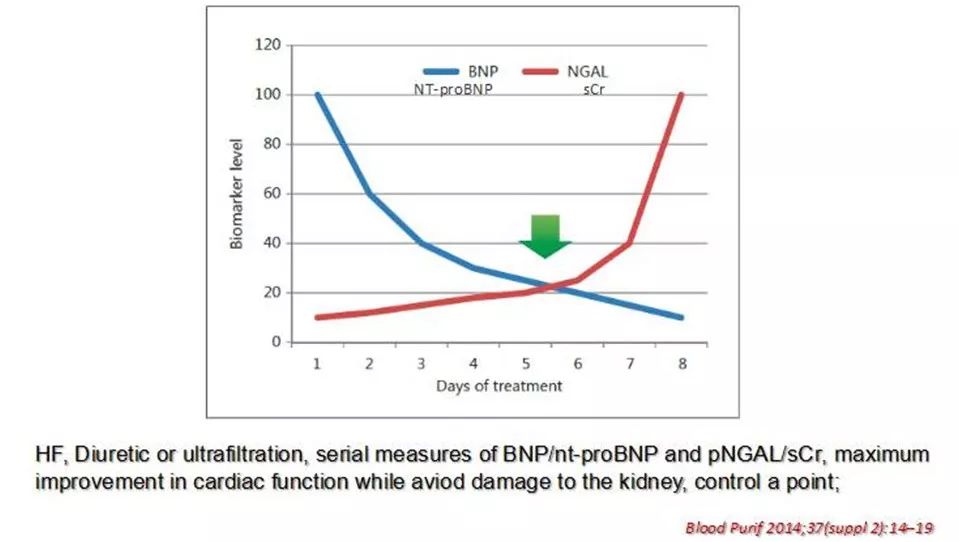
推荐以肾功能改变与对利尿剂治疗反应作为参考依据的治疗策略:
①关于利尿剂的应用,由于大剂量的利尿剂易导致电解质紊乱、循环血容量减少,干扰神经体液平衡,导致肾功能恶化,可能增加心力衰竭和肾衰患者的死亡率,指南推荐呋塞米每天最大剂量120-160mg;
②心衰治疗过程中,及时纠正低血压与心源性休克,维持肾灌注,早期识别急性肾功能不全尤其重要。临床上可根据患者对利尿剂的反应、尿量、血肌酐、内生肌酐清除率来评估肾功能,结合急性肾功能不全的标志物KIM-1、cCysC、NGAL等,尽早明确急性肾功能不全的诊断。
③审视ACEI/ARBs类药物应用时机与剂量,防治高钾血症发生,对已用ACEI 者发生失代偿性心力衰竭不是停用 ACEI 的指征。
④心功能IV级患者,不推荐过早使用β受体阻滞剂,除非严重的低心搏出量已纠正。
⑥要尽可能避免使用对比剂,若确有必要,推荐使用等渗、非离子型对比剂,使用前后要进行扩容治疗。
①由于 ACEI、ARB 类药物可扩张肾小球出球小动脉,降低肾小球囊内压,防止和延缓 CKD 进展,因此在慢性心力衰竭尽可能应用。
②合理的水盐管理,在控制细胞外液容量的同时,注意减少器官充血。
③应避免进一步增加肾损害,如使用碘对比剂、非甾体抗炎药及其他肾毒性药物。
急性肾心综合征(AcuteReno—cardialSyndrome)
此类综合征是以AKI造成的心功能紊乱为特点,导致AKI不良预后的因素中,更多的是合并肾外脏器损害,其中最重要的就是心功能损害。急剧恶化肾功能引起的心功能紊乱主要体现在以下几点:水钠潴留引起高血压 、酸中毒和尿毒素血症致心肌收缩力降低及心包炎,高血钾引起心律失常。缺血性肾损伤可激活炎性通路,加重心肌细胞凋亡。双侧肾动脉狭窄是Ⅲ型CRS中的特殊类型,41%的患者出现急性肺水肿,其机制是RAAS的过度激活。目前Ⅲ型crs的相关文献较少,其流行病学特征有待更进一步的研究数据报道。
生物标记物:炎症反应是心肾互损机制 中一 个重要的方面 ,在 AKI中也存在 ,并对心功能造成损伤。这种炎症主要表现在标志物水平的升高上,包括急性反应蛋白CRP和炎症因子,如TNF、IL一6、IL—l和lL一8等。炎症指标也可以作为心功能分级和死亡率的预测指标 。

慢性肾心综合征 (ChronicReno—cardialsyndrome)
是以原发性CKD导致的心室肥厚、心脏收缩及舒张功能障碍为特点。CKD肾小球滤过率降低,水钠潴留,血容量增加,诱发或加重心功能不全。促红细胞生成素(EPO)绝对或相对不足产生贫血,贫血加重心室重构。而CKD患者交感(SNS)及 RAAS激活,炎症激活。涉及多种传统和非传统危险因素,通过对危险因素的评估及干预来减缓甚至降低心血管疾病的发生,对于改善病情进展及降低死亡率具有重要的意义。
生物标记物:NPs一主要调控水钠平衡的激素族 ,共有 A、B、c三型 ,以B型为主要心功能标记物 。在HF患者中,BNP浓度与纽约心脏病协会NYHA分级(r=0.45)、左室射血分数 LVEF(r=一 0.48)、钠盐浓度(r=一0.32)等各项心衰参数有良好的相关性 。排除心源性因素干扰时,BNP或 NT—proBNP浓度与eGRF间存在显著的负相关 ,因此,当 BNP应用于CKD患者的心功能评估时,有如下特点:
(1)随着eGRF的下降,血浆 BNP或 NT—proBNP指示浓度阈值将升高;
(2)受下降的肾功能影响,其浓度越高 ,用于诊断左室功能不全的准确性下降 、敏感性升高。尽管在CKD晚期 ,尤其是终末期的透析治疗患者中,BNP对心功能评估的准确性受到影响 ,但仍有研究证实其对心脏重构方面参数的预测评估具有显著统计学意义。
- VondrakovaDagmar,MalekFilip,OstadalPetr,eta1.Correlation ofNT — proBNP,proANP andnovelbiomarkers:Copeptin and peoad一renomedullin with LVEFand NYHAinpatientswithischemicCHF.non—ischemicCHFandarterialhypertension.IntJCardiol,2011,150(3):343—344.
- Soleimani,Alireza,Nasiri,eta1.PrognosticValueofB —typeNatriureticPeptideforAssessmentofLeftFunctionin PatientsWithChro—nicKidneyDisease.IranianJKid,2011,5(4):242—247
继发型心肾综合征(SecondaryCar—diorenalSyndrome)
临床特点及病因:急性或慢性全身性疾病所致的心肾功能不全。
诱发疾病:败血症、糖尿病、淀粉样变、红斑狼疮;急性严重败血症最为常见,作为此型 CRS中最常见的病因,发病率呈上升趋势并伴随较高的死亡率。
生物标记物: 肾脏功能相关生物标记 ;约有11% 一64%的脓毒症患者疾病进程中出现AKI并伴随高的死亡率 。TNF和IL一1是脓毒症致AKI的发病中两个关系密切的细胞 因子,可作为脓毒症患者中肾功能损伤的早期标记物。
心功能相关生物标记物;心功能不全在脓毒症患者中也常见 ,约有30% 一80%的患者血清中可检测到明显升高 的肌钙蛋白T。
AKI和(或)心功能不全引起的进行性液体潴留,可通过增加左室壁张力等多种方面加重心、肾损害。BNP作为容量感受性标记物 ,伴随着脓毒症病情的加重呈现升高趋势。此外 ,研究证实BNP升高的脓毒症患者,其死亡率明显升高 ,故BNP也可作为死亡率的预测因子。
- BagshawSM,LapinskyS,DialS,eta1.Acutekidneyinjuryinsepticshock:clinicaloutcomesandimpactofdurationofhypotensionprior
toinitiationofantimicrobialtherapy.IntensiveCare Med,2009,35:87l一881
- Zanotti—CavazzoniSL,HollenbergSM.Cardiacdysfunctioninse—veresepsisand septicshock.CurrOpin CritCare,2009,15:392—397.
- KristaLTurner,LauraJMoore,SRobTodd,eta1.Identi?cationofCardiacDysfunctioninSepsiswithB—TypeNatriureticPeptide.JAmCnllSurg,2011,213:139— 147
心肾综合征与心肾衰竭是一个疾病谱的两极,反映心脏和/或肾脏病的严重程度,但在处理上完全不同。通过临床表现及心肾标志物组的监测,可以早期发现并早期干预。治疗原则为:同时关注心脏和肾脏;避免过度利尿,使血容量正常化;发现CRS的易患因素;阻断心脏和肾脏之间不良的相互作用;个体化治疗。
➤ 心肾联合损害临床较为常见,必须充分认识心脏和肾脏之间的相互关系
➤ CRS的生物学标记物对病情的早期诊断、危险评估、判断预后有重要意义。
➤ 心肾衰竭治疗的关键是维持患者脆弱的水电平衡 ,纠正心肾衰竭导致的血流动力学异常,改善症状,防治心肾进一步损伤。
➤ CRS的重要性巳日益被关注,其病因学、生物学标志物和治疗领域的研究都在进行中。但仍缺乏兼具早期诊断和预测预后的理想的生物学标志物及心肾治疗的相关研究,这可能成为未来的研究热点。
孔洪教授
四川省人民医院
四川省医学科学院•四川省人民医院心衰中心主任。中国医师协会心力衰竭专委会委员、中华医学会心血管病分会心力衰竭学组委员、中国心脏联盟心血管疾病预防与心脏康复专委会委员、四川省医学会心电生理与起搏专业委员会委员、西部精神医学协会中青年医师心身医学专委会委员、四川省精神医师专委会委员、中国中西医结合学会脑心同治专委会心律组委员。
参与多项科研课题,完成多项国内外GCP研究,曾获四川省科技进步三等奖。担任《中华心力衰竭和心肌病杂志》编委,《中华老年心脑血管病杂志》特约编辑。






















