


2019 CIHFC
在2019中国国际心力衰竭大会暨中国医师协会心力衰竭专业委员会第四届年会上, 白求恩国际和平医院王冬梅教授为我们带来了题为《CRT无应答的思考》的精彩报告,现将其精华内容整理如下。

一. CRT无应答定义
NYHA心功能改善≥ 1级
6-MWT增加≥ 25%
LVEF增加≥ 15%
LVESV减少≥10%
二. CRT无反应的可能原因
植入电极位置不佳
严重的左室扩大,不可逆的二尖瓣环扩张和严重返流
QRS波时限<120ms
RBBB
术前严重肺动脉高压及右心衰竭
术前肾功能不佳(Scr增高)
心肌缺血或MI
持续性房颤(心室率控制不佳)
不适当的装置优化(AV/VV间期)
选用最佳CRT系统
药物治疗不佳
三. CRT无应答的思考
1. 心电图要求---QRS时限
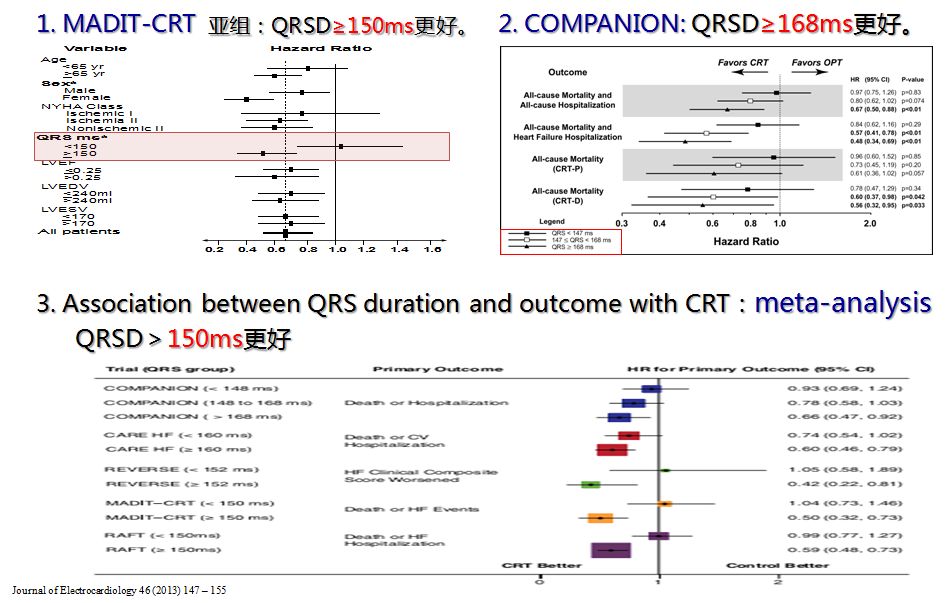
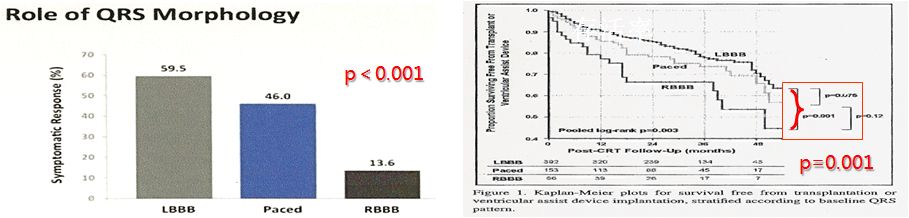
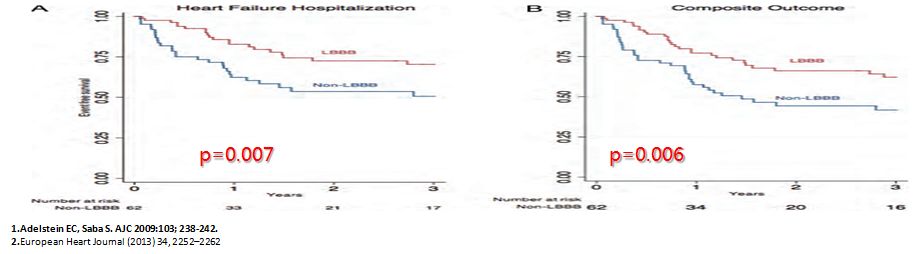
QRS形态
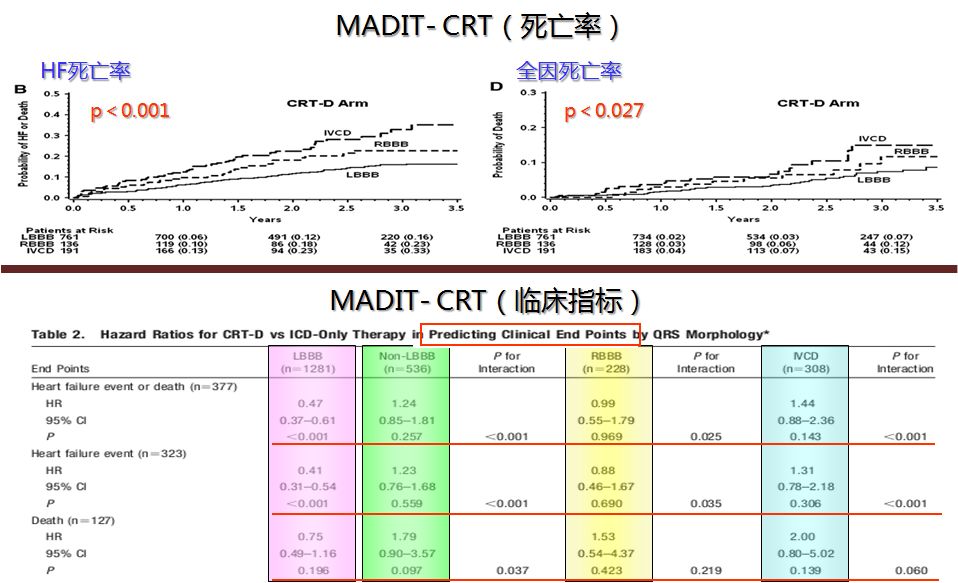
心肌缺血本身就是CRT无应答的独立预测因子。
MIRACLE研究显示缺血性心肌病患者尽管也从CRT中获益,但获益的程度小于非缺血性心肌病。
Lim等研究发现在CRT术后,患者急性血流动力学改善和远期逆转心室重构的效应与左心室电极置入区域的心肌存活能力有关。
Ypenbur等认为瘢痕面积和心肌存活能力与CRT应答率直接相关,左心室电极置入区域的瘢痕组织可能阻碍患者对CRT的应答,因此术前选择病源时对瘢痕及心肌存活能力进行评估是非常必要的。
研究表明:缺血性心肌病患者,瘢痕组织面积越大、数量越多和左心室电极所处位置瘢痕密度越高,CRT无应答率越高。
➤ 严重冠脉狭窄需要血管重建治疗。
➤ 大室壁瘤和心肌瘢痕的患者影响CRT疗效。
二尖瓣返流的改善似乎与二尖瓣几何形态学无关(手术前、后舒张末二尖瓣口直径和面积无明显改变),而且,二尖瓣返流减少并未随时间延长而进一步减少。
器质性二尖瓣反流,CRT改善返流程度是有限的。
严重肺动脉高压引起右心室严重扩张及收缩功能障碍
Stern等研究显示, 68例患者,12个月的随访结果显示:
PASP≥50mmHg组CRT术后存活率低(P =0.02),临床状况及逆转左室重构等指标均比PASP<50mmHg组差(P =0.045)
沈阳军区总医院资料:
PASP>50mmHg组病死率高(占28%),心衰恶化死亡占62.5%。
逆转左室重构差。
Kirubakaran等,伴COPD患者,术后无应答率增加(P =0.08)
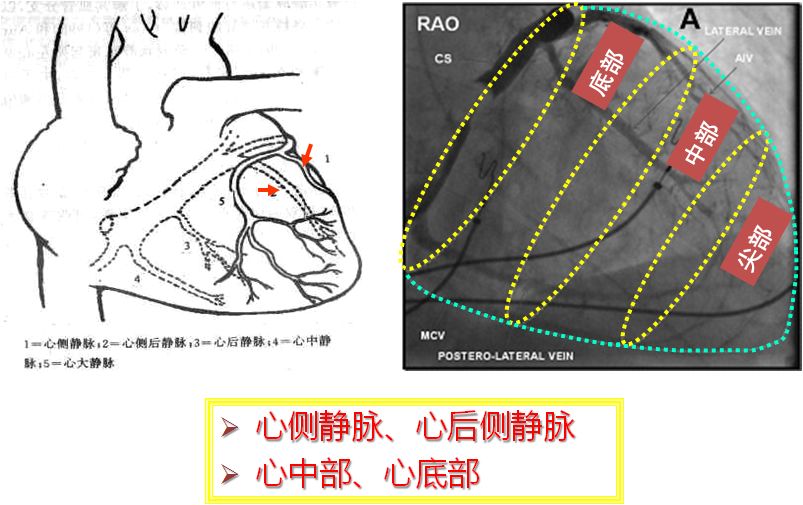
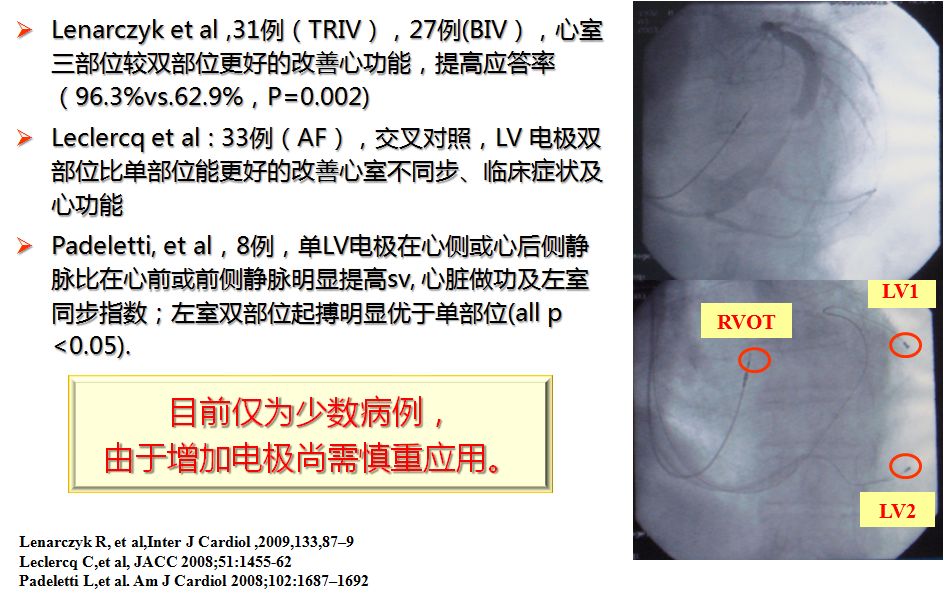
左室电极的位置
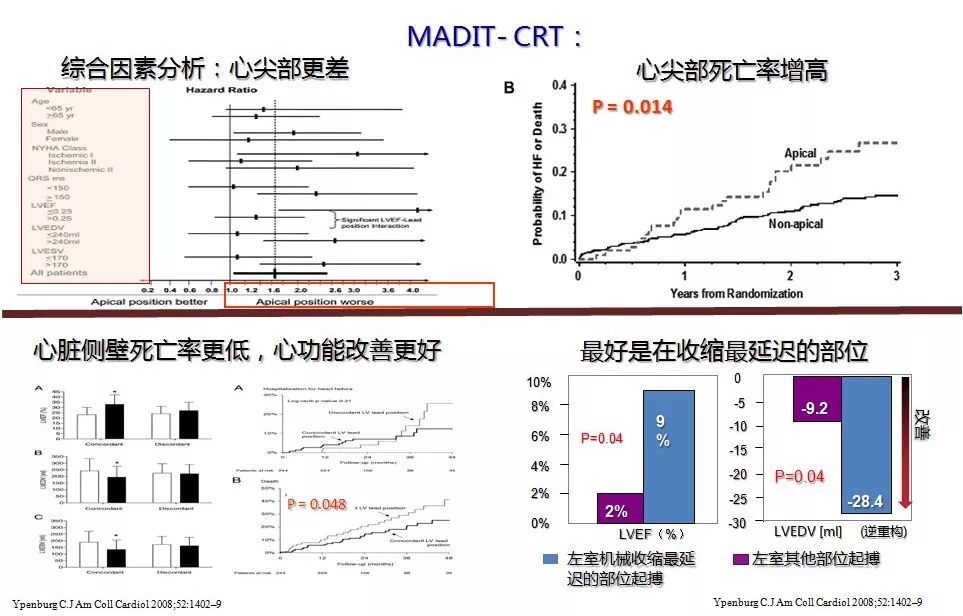
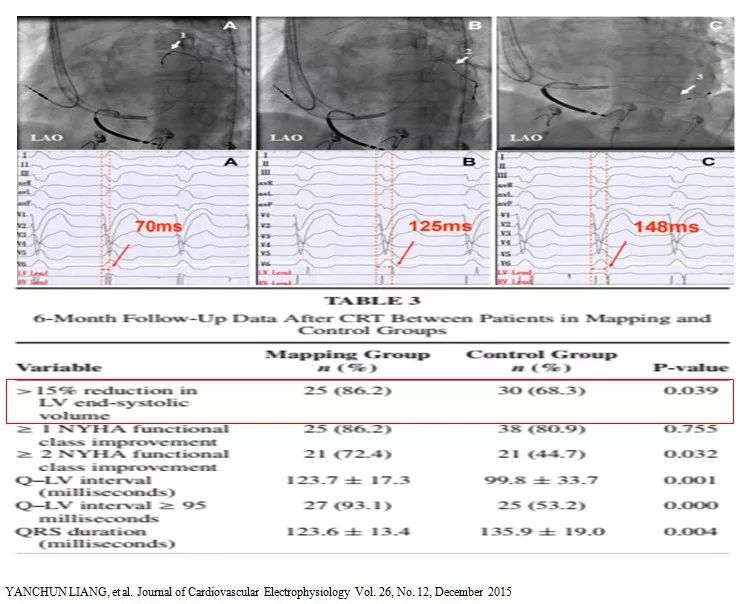
Visionwire导丝标测QRSD最窄的部位
1. BIV起搏%与患者的生存率
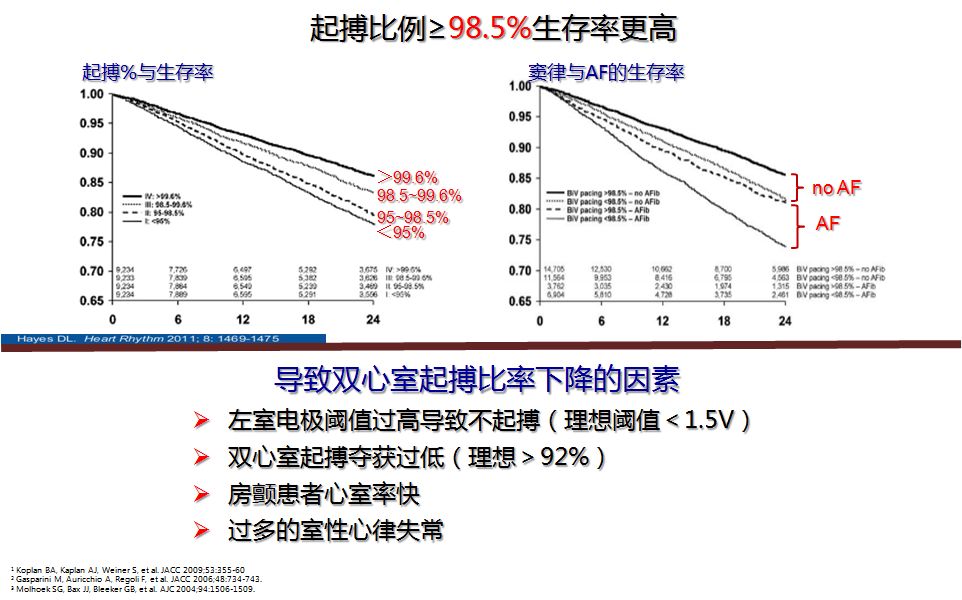
快心室率的解决方案:
CRT+药物:β受体阻滞剂和地高辛
CRT+房室结消融术:
CRT+心房房颤消融术:
CRT+心房起搏超速抑制:MASCOT 研究显示:对阵发性房颤患者,增加30~80%心房起搏频率是安全的,并可有效的控制房颤发生,而不会影响CRT的疗效。
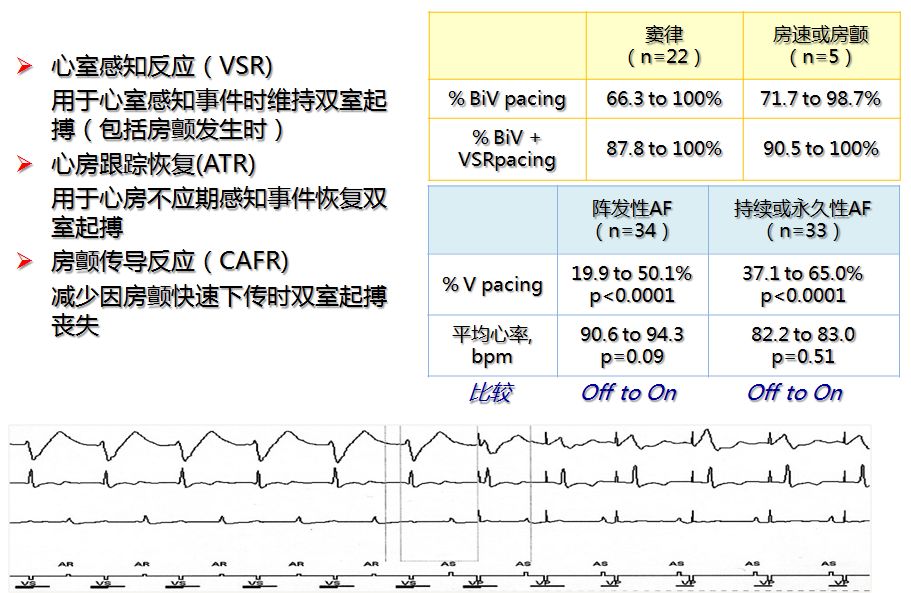
程控起搏器:房颤传导反应(CAFR)
查找原因,去除可逆原因,如:电解质紊乱等
药物治疗:β受体阻滞剂、胺碘酮
程控起搏器功能
- 心室感知反应(VSR,仅限于VVI模式,美敦力)
- DDT模式
- 心房跟踪恢复(ATR)
程控起搏器
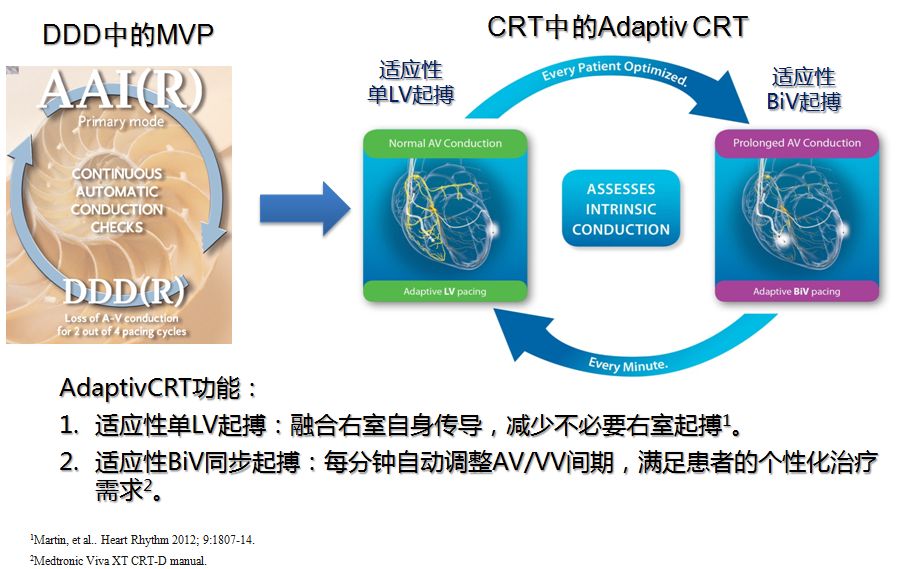
2.AV/VV间期优化

3.充分发挥起搏器的功能

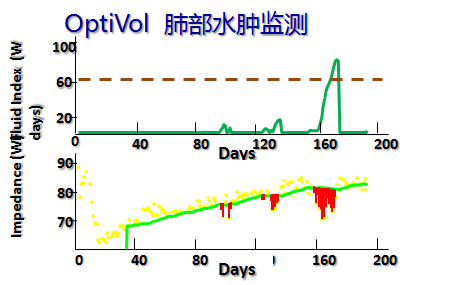
在心衰住院前约两周即可提供早期预警1
- 在每次充血性事件入院前阻抗下降先于病人症状和心衰入院1
- 算法敏感性达 76% ,假预警低1
可以作为液体潴留状态的替代指标123
所有右室双极除颤电极导线均适用4
4. 术后药物治疗
ACEI/ARB(血管紧张素受体-脑啡肽酶抑制剂(ARNI))
Β受体阻滞剂
利尿剂
醛固酮拮抗剂
洋地黄

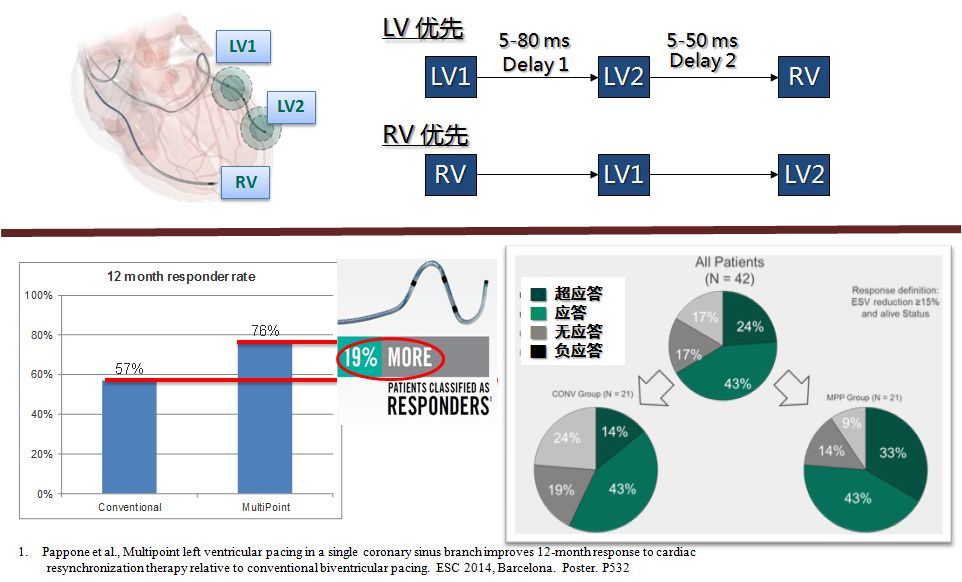
2. MPP:左室多位点起搏功能
3. 左室双部位起搏(LV 双电极)
4. 希普氏系统起搏(HBP)
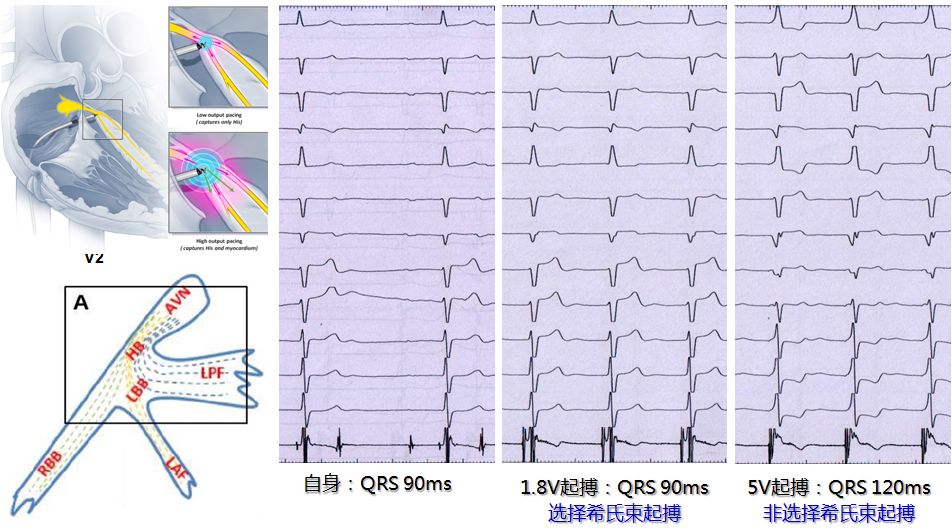
希氏束起搏治疗心衰的临床试验
韩宏伟等报道,14例心衰患者成功植入于希氏束植入起搏,术前术后对比QRS时限缩窄(P=0.002);LVEDD缩小(P=0.009);LVEF增加(P=0.012);6MWD增加(P<0.001);心功能改善P<0.001)。
于海波等报道,18例患者,LVEF为27%±5%。HBP成功率为89%,HBP术后1个月的LVEF为37%±6%,较基线明显提高(P<0.01)。
黄伟剑报告单中心、前瞻性研究,74例心衰伴LBBB患者,其中56例HBP治疗成功(30例完成3年随访) 。研究结果提示,HBP能够纠正大多数LBBB(97%)。HBP长期随访能够提高超声检测的心室逆重构参数,改善心功能:左室舒末容积显著缩小(137.9ml→52.4ml),EF明显升高(32.4%→55.9%) 。
Sharma等对39例心衰伴RBBB、QRS≥120ms的患者行HBP治疗,随访15个月。结果显示,HBP手术成功率达95%,RBBB纠正率78%。LVEF由31%±10%增长为39%±13%(P=0.004),纽约心功能分级由2.8±0.6降至2±0.7。
Orchetta等对16例经房室结消融后的房颤患者交叉对照研究,随机右室起搏组及旁希氏束起搏组,在纽约心功能分级、生活质量评分以及6min步行试验等方面,旁希氏束起搏组均优于右心室起搏组。
Abdelrahman等观察765例患者,希氏束起搏组(332例)和右室起搏组(433例),结果显示因心衰的住院率分别为12.4%及17.6%,死亡率分别为(17.2%对21.4%)。
Lustgarten等对29例患者随机地分为希氏束起搏组和双心室起搏组,随访6个月,后再将两组患者的起搏方式进行互换并再次随访6个月。其中12例患者完成了总计1年的随访,在QRS时限、QOL、心功能、6minMWD及LVEF,两组较术前均明显改善。
Huang等在对1例72岁的女性心衰行CRT治疗无应答的患者进行了左束支起搏,在1年的随访中未因心衰再住院治疗,LVEF由32%上升至62%,左心室舒张末容积由76 mm降至42 mm,脑钠肽(BNP)由577 pg/ml降至20 pg/ml,纽约心功能分级由Ⅳ级降至Ⅰ级。
希氏束起搏使宽QRS时限缩窄,实现心脏再同步治化。
希氏束起搏能改善宽QRS时限心衰的心功能指标。
目前样本量均较小,尚无长期、大样本的降低住院率及死亡率等硬终点的临床试验研究。
希氏束起搏的长期并发症尚不清楚。
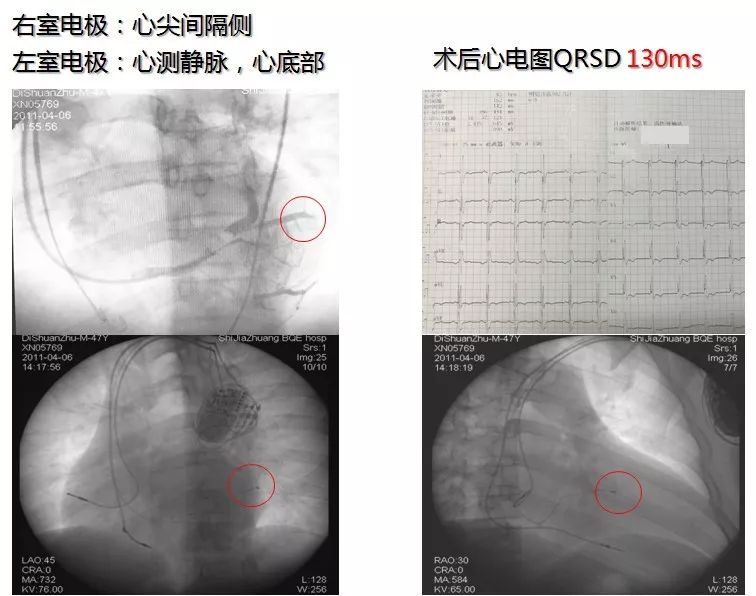
CRT-D无应答个案
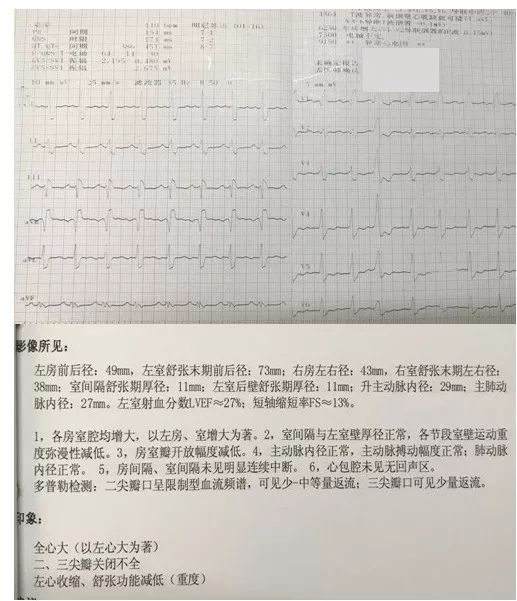
患者 男性 55岁。心慌气短8年。
高血压病史10年,糖尿病史3年。
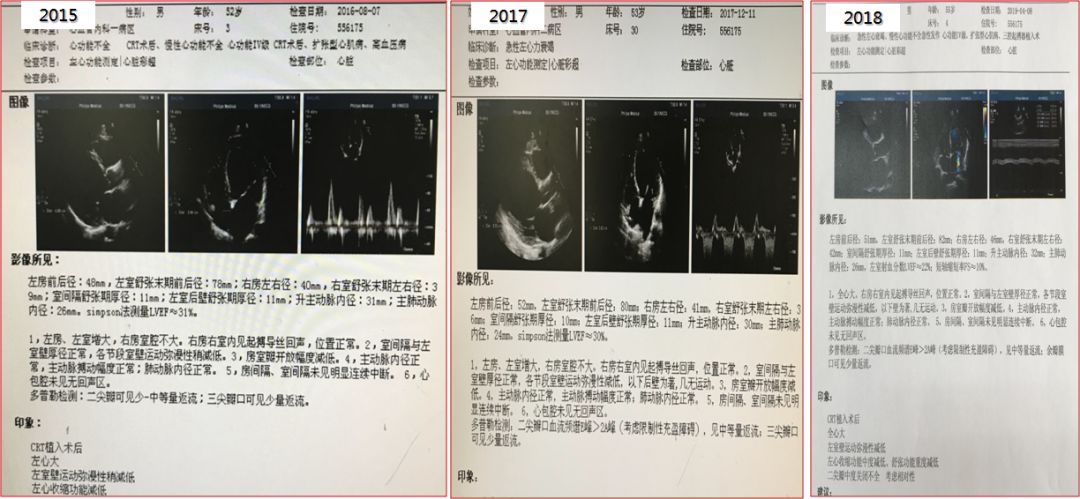
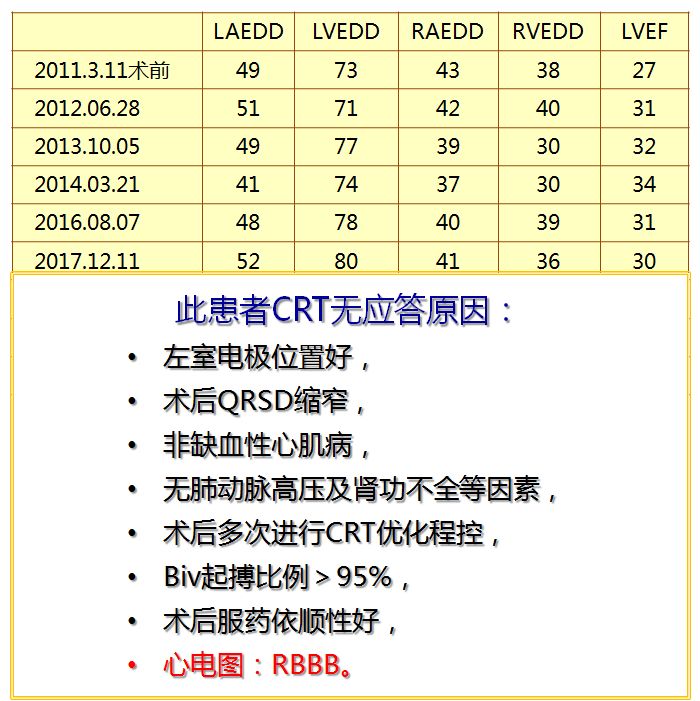
心电图:窦性心律,RBBB,QRSD 174ms。
心脏超声:LAEDD49mm, LVEDD73mm, LVEF27%。
诊断:高血压心脏病 心功能Ⅳ级,Ⅱ型糖尿病。
2011-3 植入CRT。

小 结
提高CRT术后应答率应从源头抓起。
忽视任何环节均可降低CRT应答率。
努力开发新器械的应用可明显提高应答率。
术后综合管理是提高应答率的必要措施。
有条件的患者配合新药可提高应答率。
王冬梅教授
白求恩国际和平医院