心房颤动的流行病学
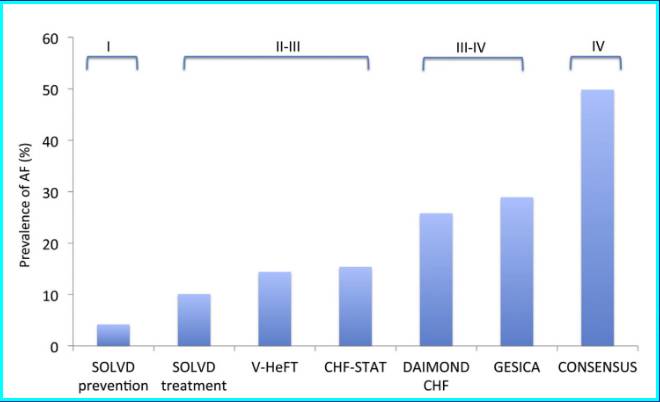
ATRIA研究显示美国成人房颤患病率1%,随年龄增加而增加。
Framingham研究显示40岁以上成人一生中房颤发生风险为25%。
房颤增加脑卒中、体循环栓塞、心力衰竭风险,增加患者死亡率2倍 。
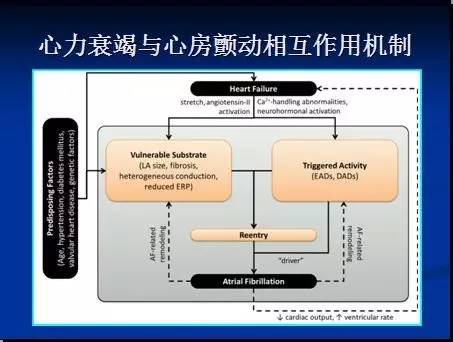
相互影响、互为因果。
冠心病、高血压、心肌病、糖尿病、心脏瓣膜病、甲亢是心力衰竭和心房颤动的共同危险因素。
心力衰竭导致神经内分泌系统、尤其是肾素血管紧张素醛固酮系统激活,导致心房扩大及纤维化及房颤发生。
房颤快速心室率,导致:1)心动过速心肌病;2)神经内分泌系统激活;3)房室同步功能丧失、舒张期缩短,心排血量下降,心房血液瘀滞,导致右房及肺动脉压力升高,引起心力衰竭。
体格检查的重要性

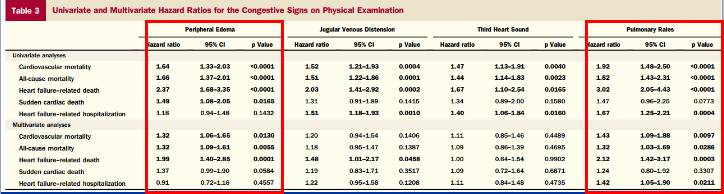
注意:HF合并AF患者最应注意的体征是周围水肿和肺部啰音
感染:肺感染
发热
贫血
甲亢
急性缺血
电解质、酸碱平衡紊乱
西地兰
胺碘酮
静脉Beta-受体阻滞剂(艾司洛尔)
非二氢吡啶CCB(地尔硫卓)
电转复(TEE,抗凝治疗)
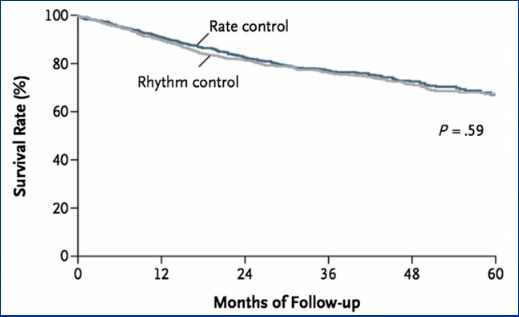
1. “节律控制” 与“心率控制”之争
AF-CHF研究:1376例合并房颤射血分数下降的心力衰竭随机分为节律控制组(胺碘酮,索他洛尔,多非利特)和心率控制组,随访37个月,两组死亡率无差异,两组间生活质量评分,六分钟步行试验及心功能分级变化无差异。
2. “节律控制” 与“心率控制” 策略选择
RCT研究入选心衰合并慢性房颤患者,而新发房颤患者可导致血流动力学不稳定,心衰加重,应积极转复
RCT研究未入选症状严重的患者,心衰患者症状严重者可以考虑节律控制
心衰患者合并房颤症状不明显者,或心率控制后症状显著缓解者可采取心率控制
严格心率控制降低心动过速心肌病风险
左室舒张功能下降和肥厚型心肌病患者出现房颤后心房收缩功能丧失,血流动力学恶化,建议节律控制
3.心率控制目标-RACEII研究
入选614例静息心室率>80次/分的永久性房颤患者,其中60例有HF住院病史,93例射血分数<40%,214例有憋气症状,NYHA II-III级,主要终点心血管死亡,HF住院及血栓栓塞和致命性心律失常,随访3年
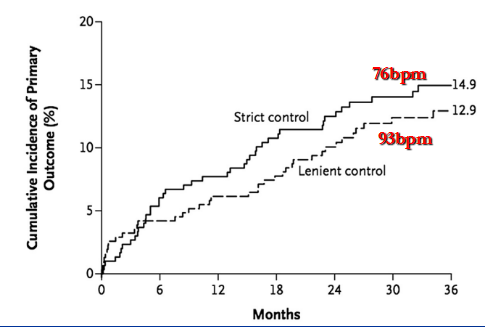
宽松心率控制静息心率<110次/分,严格心率控制静息心率<80次/分,中度运动时心率<110次/分
药物:B-阻滞剂,非二氢吡啶类CCB,地高辛
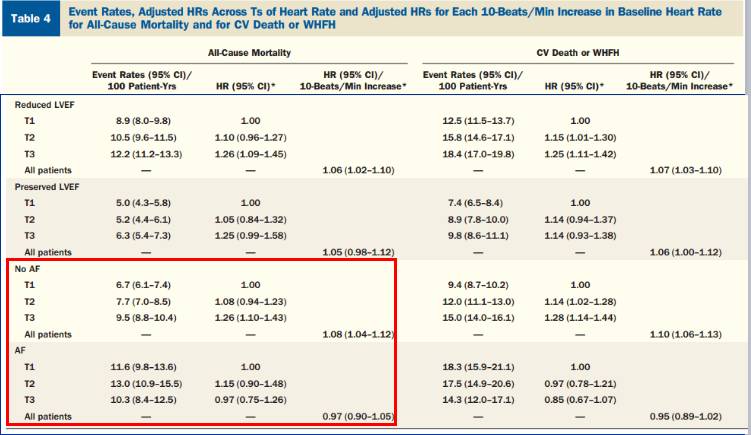
4. 心衰合并房颤患者降低心率不能改善患者预后—与窦性心律有别
5. 心室率控制


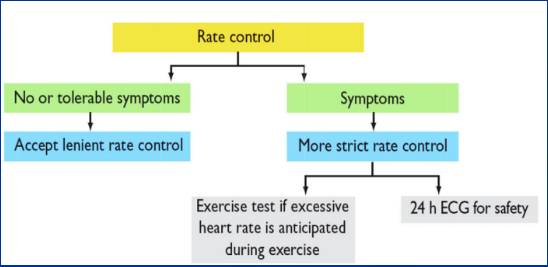
6. ESC2010房颤指南对心率控制的建议
心率控制目标静息状态<110次/分(宽松策略)
患者症状明显或出现心动过速心肌病时可可采用严格控制策略静息状态<80次/分,中度运动状态<110次/分
达到严格心率控制目标后应进行24小时动态心电图检查评价安全性
7.药物选择
Beta-受体阻滞剂(IA)
有效控制房颤患者静息和运动时心室率,降低心力衰竭患者死亡率,指南IA推荐
控制运动时心室率优于地高辛
慢性心衰合并房颤患者首选(目前仍有争议),小剂量起始
可以导致静息心率减慢和运动耐量下降
不同患者对Beta阻滞剂反应不同可能与
Beta -1受体基因多态性有关(Arg389Gly)
注意监测:低血压、 液体潴留和心衰恶化、心动过缓和房室阻滞
i.房颤患者应用β-受体阻滞剂的临床效果与β1受体基因多态性有关

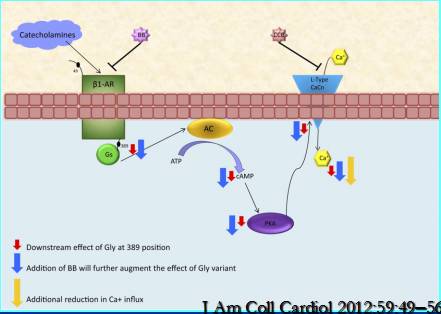
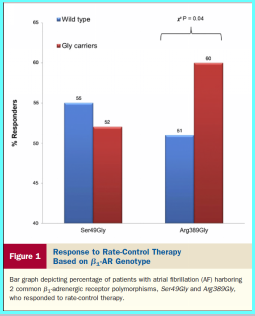
i i.Beta-受体阻滞剂不能改善心衰合并房颤患者预后

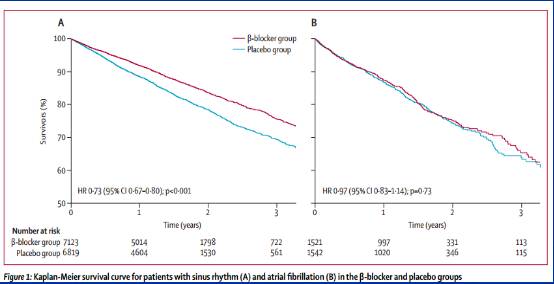

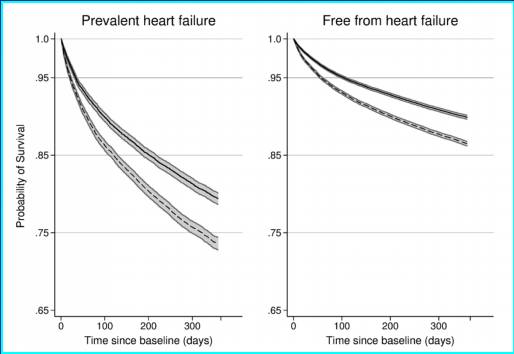
入选丹麦全国39000心衰患者,Beta-受体阻滞剂降低全因死亡率25%
地高辛(DIG)
可以用于慢性收缩性心力衰竭合并房颤的心率控制
主要降低患者的静息心率
与Beta阻滞剂合用可以更好控制心率,减轻症状,改善心功能
治疗窗窄,存在药物间相互作用,老年患者、肾功能不全患者,应用其它药物(华法林、胺碘酮)可能增加地高辛血药浓度,应小剂量使用
洋地黄中毒的识别和处理
i.DIG试验
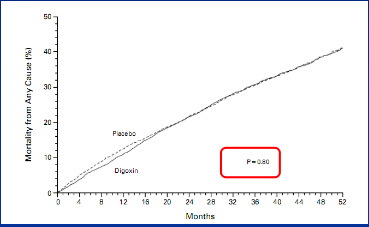
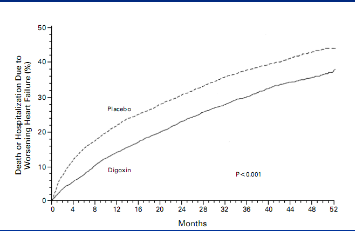
1997年地高辛研究组对美国和加拿大302个临床中心的6800例有心衰症状且LVEF<45%的患者进行平均37个月的随访,其中实验组在应用利尿剂和ACEI类药物基础上加用地高辛,平均0.25mg/d,结果显示地高辛不能减少心衰患者的死亡率。但可以降低全因以及由于心衰恶化所致的住院风险。两组之间比较P<0.001。至此,奠定了地高辛在心衰治疗中的地位。
ii.地高辛的心衰患者死亡率的影响





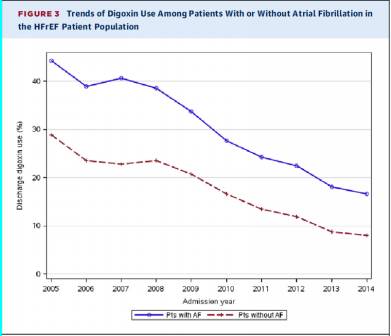
117,761 HFrEF患者,出院时地高辛应用比例从2015年33%将至2014年10.7%,应用地高辛的临床因素包括房颤、ICD植入史,COPD和糖尿病
iii.2015年BMJ地高辛最新荟萃分析

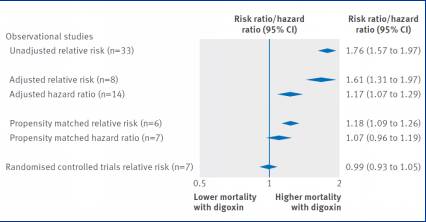
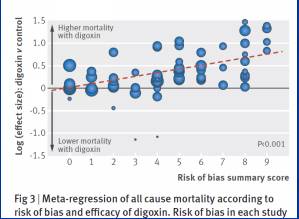
iv.RCT荟萃分析结果
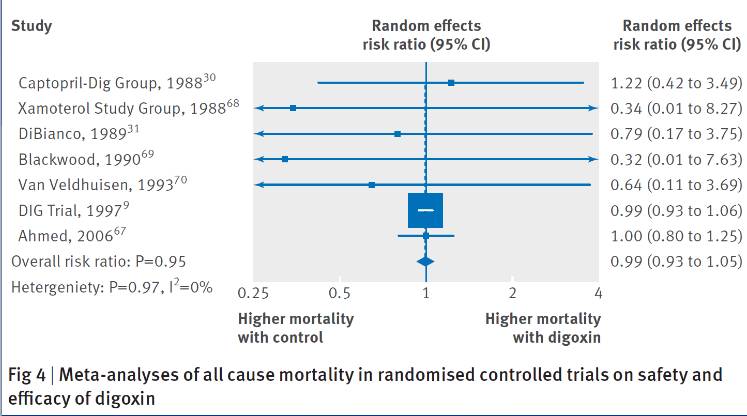
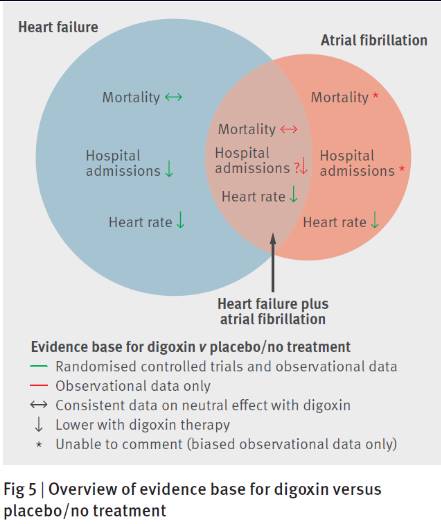
胺碘酮
有效控制慢性心衰合并房颤患者的心室率
由于其潜在的心脏外副作用,目前用于Beta-阻滞剂和地高辛效果不佳时的二线治疗
在一些国家未被批准用于心率控制
静脉胺碘酮可用于急性心衰患者伴房颤快速心室率血流动力学不稳定时的心率控制
非二氢吡啶类CCB
地尔硫卓和维拉帕米因其负性肌力作用应避免用于收缩性心衰合并房颤患者
对射血分数保留的心衰患者可以谨慎应用
单一用药和联合用药
心衰合并心房颤动的处理-心率控制

8. 非药物选择
AVN消融+起搏器植入
适应人群:
1)症状严重,药物不能有效控制心室率的患者
2)CRT术后保证100%双室起搏
局限性:
1)如果患者存在间歇性窦性心律时,如不植入心房电极会导致房室同步丧失
2)起搏器依赖
3)长期右室起搏心功能恶化的风险(推荐双室起搏或室间隔起搏)
1. III类抗心律失常药物
胺碘酮
目前转复房颤最常用的药物
CTAF和SAFE-T研究证实胺碘酮在维持窦性心律方面优于索他洛尔
心衰合并左室射血分数下降的患者可安全应用,胺碘酮转复为窦性心律的患者死亡率下降
胺碘酮的主要心血管副作用为症状性心动过缓,女性多见,部分患者植入永久起搏器
Tdp发生率<0.5%
心脏外副作用:肝毒性:转氨酶升高,肝衰竭
肺毒性:肺纤维化,甲低或甲亢
索他洛尔
钾通道阻滞剂,非选择性Beta受体阻滞剂
肾脏清除
SWORD显示心肌梗死后左室射血分数下降患者,d-索他洛尔增加死亡率,主要与增加室性心律失常有关
专家建议对LVEF下降的心衰合并房颤患者只有植入ICD后才能安全应用索他洛尔
索他洛尔维持窦性心律作用较胺碘酮差
伊布利特
LVEF<40%慎用,增加Tdp风险
多非利特
DIAMOND研究证实在心衰患者有效,TdP风险,FDA要求院内心电监护72小时,国内无药
决奈达隆
ANDROMEDA研究显示服用2个月增加LVEF<35%症状性心衰患者死亡,提前终止
心衰合并心房颤动的处理-节律控制

2.上游治疗
ACEIs/ARBs
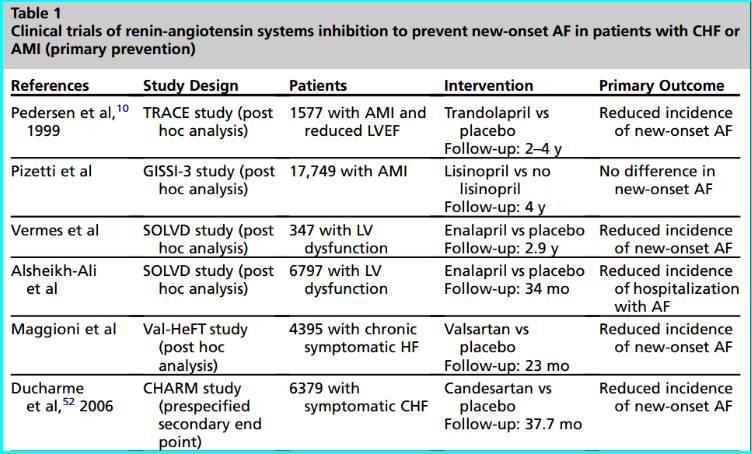
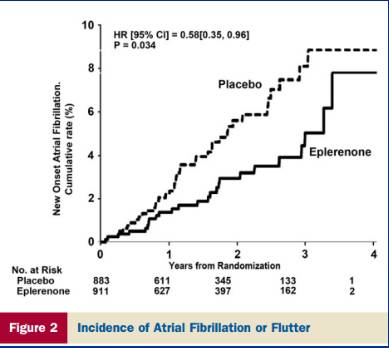
醛固酮受体拮抗剂
依普利酮降低轻度收缩性心衰患者新发房颤风险
nEMPHASIS-HF研究的后续分析

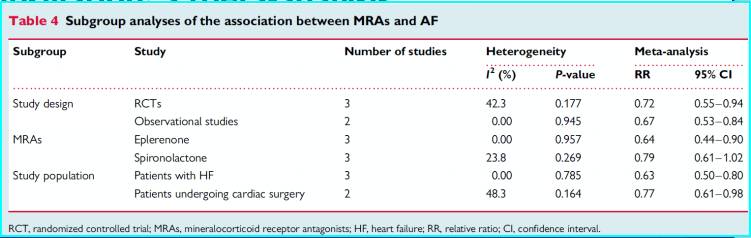
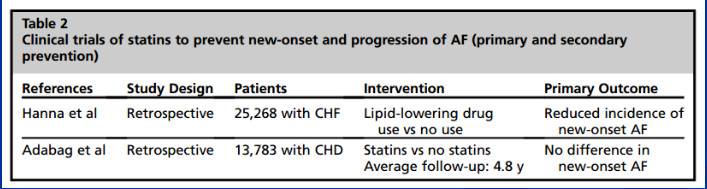
他汀类药物
他汀预防房颤荟萃分析汇总
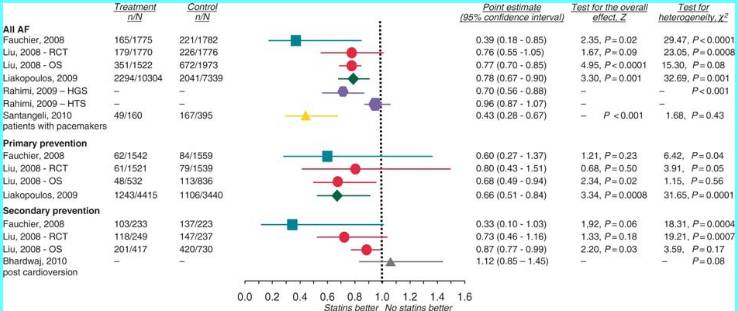
他汀类药物预防心力衰竭患者房颤

3.房颤合并心力衰竭患者射频消融(RFCA)治疗
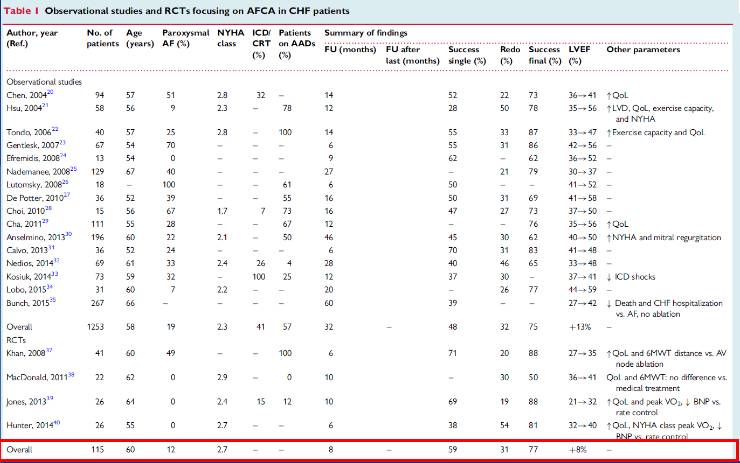
RFCA患者选择
LAD<45mm
LVEF 35-45%
心动过速心肌病
持续房颤患者获益大,避免心动过速心肌病发生
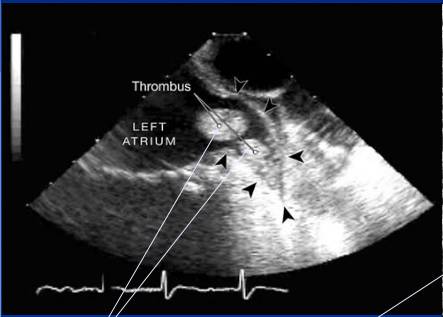
左心耳血栓

图中直线所指为:左心耳内膜受损和血栓性物质
1. 心衰合并房颤患者的卒中风险评估
应对所有心力衰竭合并房颤患者(CHADS>=1) 进行卒中风险评估, CHADS>=2患者进行抗凝治疗
心衰合并房颤患者常常合并其它导致血栓风险增加的危险因素:如高龄、冠心病、瓣膜病、肾功能不全、糖尿病等
同时进行出血风险评估
2.CHADS2和CHA2DS2-VASC
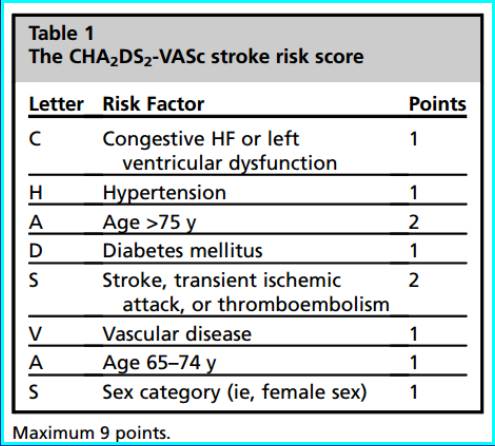
3.CHADS2与CHA2DS2-VASc评分中“C”的含义
尽管目前国际流行的两大卒中危险分层方案CHADS2与CHA2DS2-VASc评分方案中均把“心衰”作为房颤卒中的一个危险因素, CHADS2中的“C”原本指需住院的充血性心力衰竭,而CHA2DS2-VASc中的“C”指存在左室功能不良的症状或体征或者近期有急性失代偿性心衰发作,没有具体考虑LVEF是否异常。
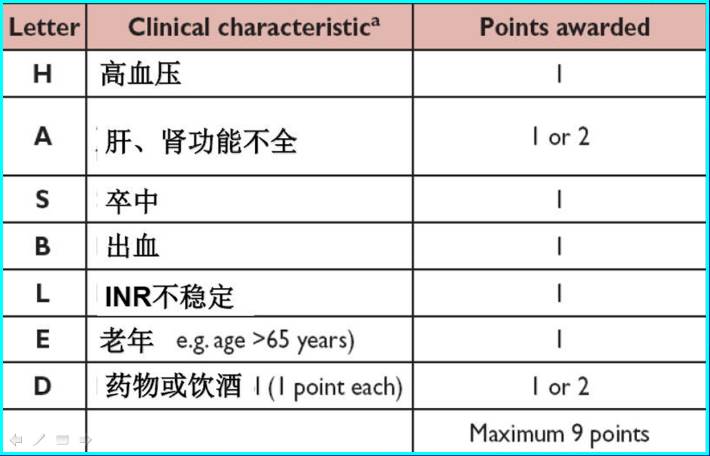
4. HAS-BLED评分
5.华法令
循证证据最充分、使用最广泛的口服抗凝药物,应用历史超过50年。
非瓣膜病房颤研究荟萃分析显示,华法林可使卒中的相对危险度降低64%,全因死亡率显著降低26%
剂量个体差异大、药物-药物/食物相互作用常见,需频繁监测,加上医生对华法林所致出血的过度担心,影响了其在临床实践中的广泛应用
来自国内外的调查都显示华法林应用不足,国内尤为明显,在房颤患者中的使用比例不超过10%
6. 胺碘酮与华法林合用可导致TTR不稳定,增加患者血栓栓塞风险

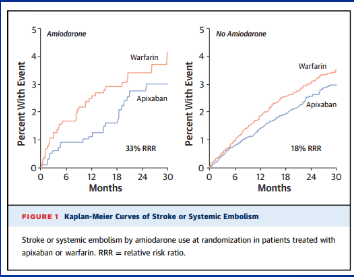
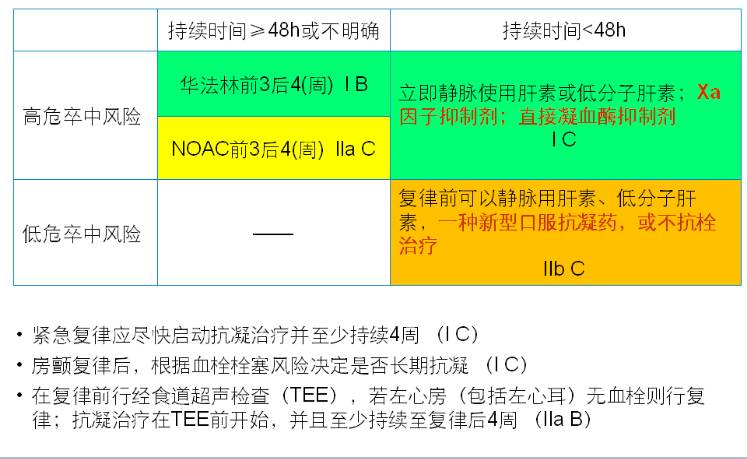
7. 药物或电复律血栓栓塞预防ACC/AHA/HRS2014房颤指南
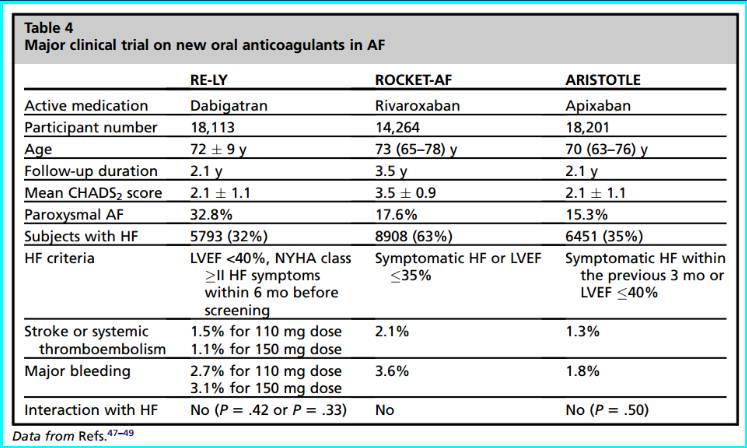
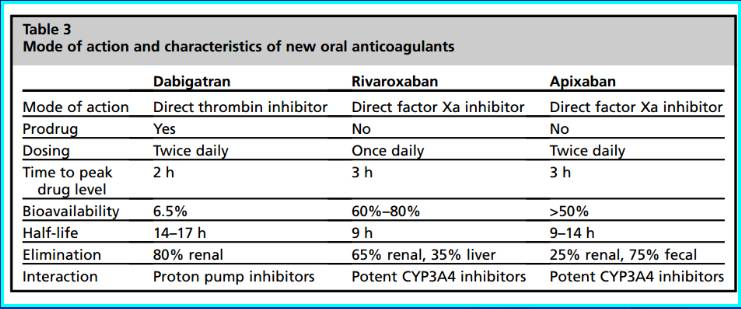
8. 新型口服抗凝药物
9.新型口服抗凝药物临床试验