


在2017中国国际心力衰竭大会(CIHFC)暨中国医师协会心力衰竭专业委员会年会上,来自中国人民解放军总医院的董蔚教授为我们带来了“心力衰竭合并心律失常的临床诊治”的精彩报告。

一、心力衰竭患者中的心律失常流行病学
导致心衰患者住院的原因中心律失常占13.5%,位列第3位
导致住院的原因占比
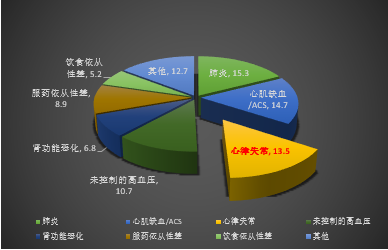
多数合并有1个以上上述原因
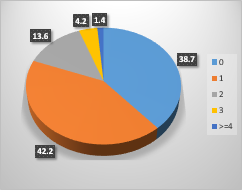
从不同国家住院心衰患者的注册研究看,住院心衰患者基线水平合并有房颤的患者占24-44%

[1]
◆因HF住院的患者,18.1%在住院期间会新出现AF1
◆不同来源HF合并AF情况
—急性心衰住院患者44%
—慢性心衰住院患者37.6%2
—门诊心衰患者25-37%3
◆不同心功能合并AF情况,NYHA分级I级<5%,IV级50%3
HF与AF共存的可能原因是二者存在共同的危险因素,如
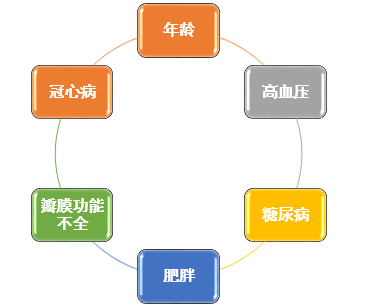
HF与AF二者关系
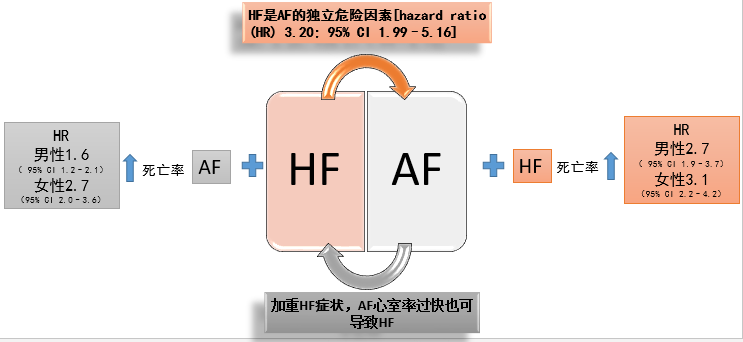
[2]
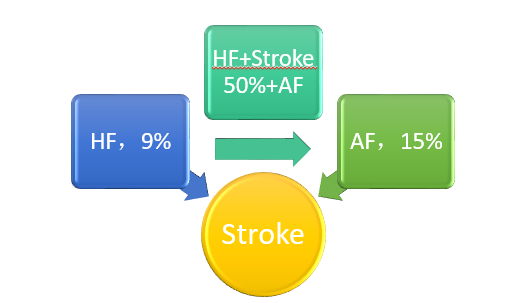
缺血性卒中及系统性栓塞的风险

◆包含的类型多:室性早搏、非持续性室速、持续性室速、室扑
◆准确评估困难:心电图、动态心电图、植入装置
◆不同类型室性心律失常预后不同
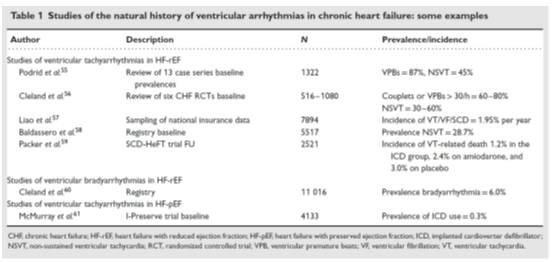
室性心律失常对心力衰竭患者预后的影响
[3]

心力衰竭合并的其他心律失常-房性心动过速及心房扑动
◆房性心动过速及心房扑动,约30%HF合并房速
◆可加重心衰症状,影响CRT起搏效率
◆减慢房室传导的药物有时受制于HF难以奏效
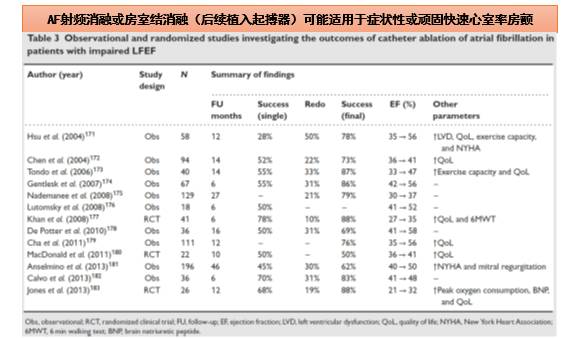
◆顽固性房速可以考虑射频消融及起搏器植入
◆房扑可行射频消融,在预防栓塞方面与房颤等同对待
心力衰竭合并的其他心律失常-缓慢性心律失常
约6%的心力衰竭患者合并缓慢性心律失常

二、心力衰竭合并不同临床情况下的心律失常
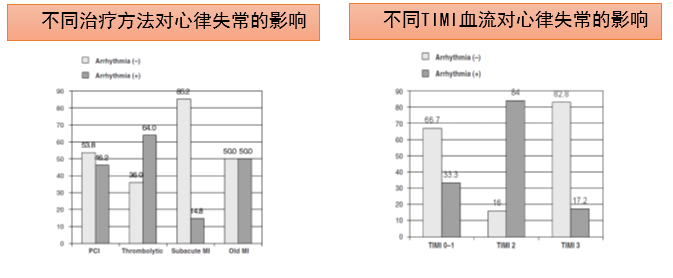
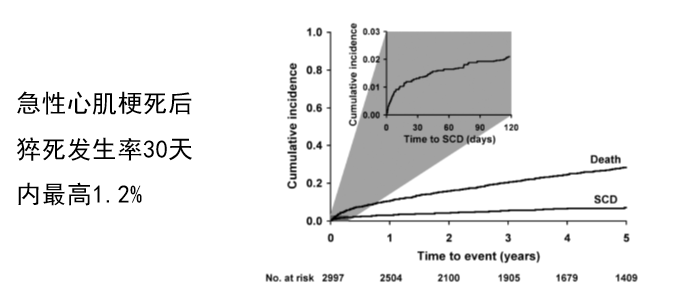
心肌梗死后心力衰竭合并心律失常
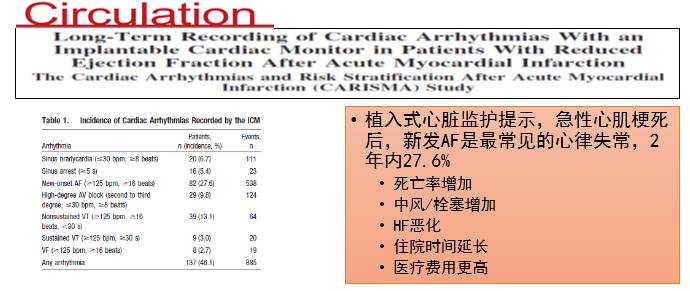
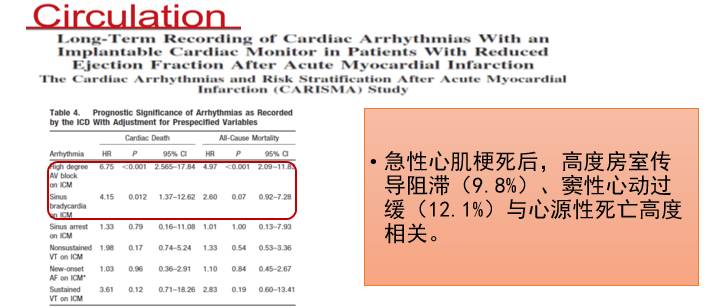
[5]
其他临床情况
[6]
心律失常诱导的心力衰竭-心动过速性心肌病
◆通常心律失常负荷超过10,000次/24h,或15-20%
◆室性早搏QRS波≥140 ms 与LV功能不全相关
◆虽然心律失常治疗后1周可以看到LV恢复,但一般需要3-4个月或更长时间才能看到
◆心动过速复发可再次导致心功能恶化
合并睡眠呼吸暂停(SleepApnoea,SA)的心力衰竭患者的心律失常
◆50%HF患者合并睡眠呼吸暂停
◆SA与传导异常和心律失常有关
◆心动过缓常见(有报道10%SA患者有传导阻滞)
◆阻塞性SA与AF有共同危险因素(如心力衰竭、老龄、高血压、冠心病、肥胖等),阻塞性SA增加AF发生及复发风险。
◆有效地治疗SA可减少心律失常,也降低合并SA的HF患者的死亡率。
合并慢性肾脏疾病(CKD)的心衰患者的心律失常
◆HF患者GFR正常的不足1/5
◆随着肾功能恶化,CKD患者的HF发生率增加
◆随着GFR降低,心源性猝死的发生率逐渐增加,占终末期肾病(ESRD)全因死亡的25%,可能与并存的心血管疾病及透析特异性因素(如快速急剧的电解质及液体变化,慢性电解质失衡等)有关
◆ESRD患者植入装置时并发症发生风险增加5倍,短期死亡风险增加4倍。
◆β受体阻滞剂可安全用于CKD患者,不需要调整剂量,可减少心血管死亡。
◆总体而言,有CKD的HF患者心律失常负荷重,近1/3CKD患者合并房颤。
药物诱导的HF患者的LQT综合症
◆胺碘酮、索他洛尔等药物均可诱发
◆注意纠正电解质紊乱,特别是低钾血症
◆注意监测QT间期
带有左室辅助装置的心律失常
◆可能与LV植入部位瘢痕、手术创伤、左室壁吸附、心肌缺血等有关
◆自发心律失常风险高
◆可同时植入ICD
◆处理需个体化
三、心力衰竭合并心律失常的治疗
心力衰竭合并心律失常的病理生理学
心脏重构及慢性心力衰竭过程中的致心律失常性
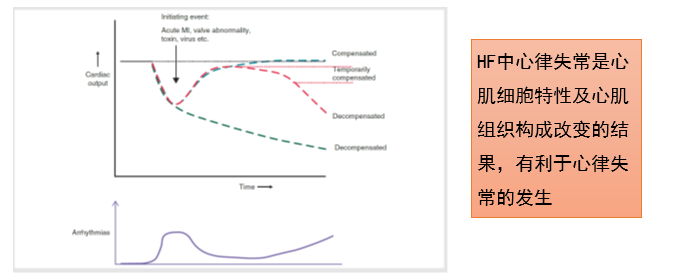
心律失常的识别
[7]


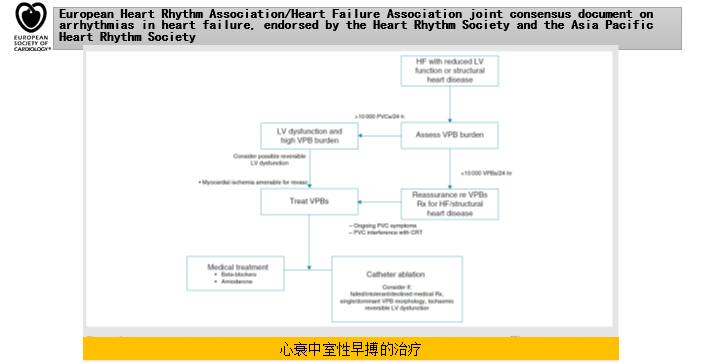
◆动态ECG:没有证据表明,基于常规动态ECG监测所做的临床决策可改善心衰患者的预后。
◆室性早搏:动态ECG记录在几乎所有心衰患者均可检出室性早搏。
◆无症状性、非持续性室性心动过速:
—很常见,发作频率随着心衰和心室功能不全的严重程度而增多
—表明心衰患者的预后较差,但很难区别猝死与进展性心衰所致的死亡
◆心动过缓和停搏:
—也很常见,尤其是在夜间交感神经活性通常较低和副交感神经活性增高时。
—睡眠呼吸暂停可能也是一种促发因素。
—心脏停搏与CAD伴左室功能不全患者的预后较差相关。
—缓慢型心律失常可能是心衰猝死的重要原因。
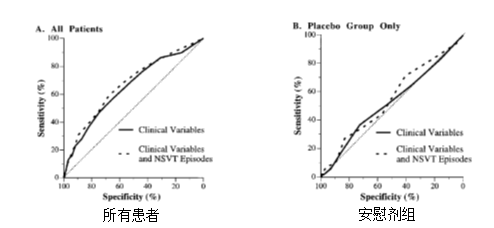
无症状性、非持续性室性心动过速
在中重度心衰患者中,动态ECG发现的无症状性、非持续性室性心动过速不能特异性地预测猝死
[8]

伴有房颤的心衰患者的评估:无论LVEF水平如何,尤其是首次诊断的房颤发作和阵发性房颤,要考虑如下问题:
◆1)识别潜在可纠正的病因(如甲状腺功能减低或甲状腺功能亢进、电解质紊乱、未控制的高血压、二尖瓣病变)和诱因(如近期手术、胸部感染或COPD/哮喘加重、急性心肌缺血、酗酒),因为这些可决定管理策略;
◆2)评估卒中风险和是否需要抗凝治疗;
◆3)评估心室率和是否需要控制室率;
◆4)评估心衰和房颤的症状。

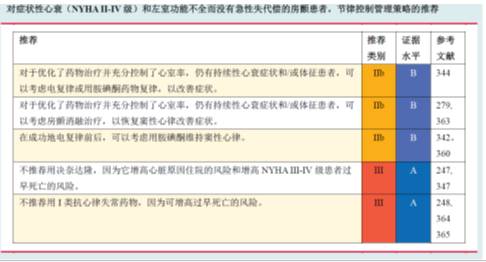
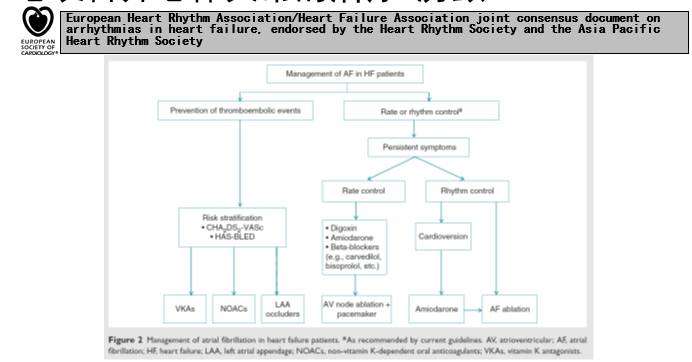
心室率控制

◆房颤伴心衰患者的最佳心室率是不明确的,但可以在60-100次/分之间
◆运动期间的最佳心室率也不明确,但可能在轻微运动时小于110次/分
◆β受体阻滞剂、地高辛及其联合可用于控制心室率。β受体阻滞剂可降低活动期间的心室率,而地高辛在夜间发挥更大的作用。
◆虽然胺碘酮和非二氢吡啶类CCB可减慢心室率,但它们有更多的副作用,故对HFrEF患者一般应予避免,而对HFpEF和HFmrEF患者则不明确。
◆在罕见情况下,心室率不能单凭药物控制到低于100-110次/分,故可考虑房室结消融和心室起搏。
[9]

节律控制:对降低慢性心衰患者的死亡率或发病率而言,节律控制策略(包括药物或电复律)并不优于室率控制策略
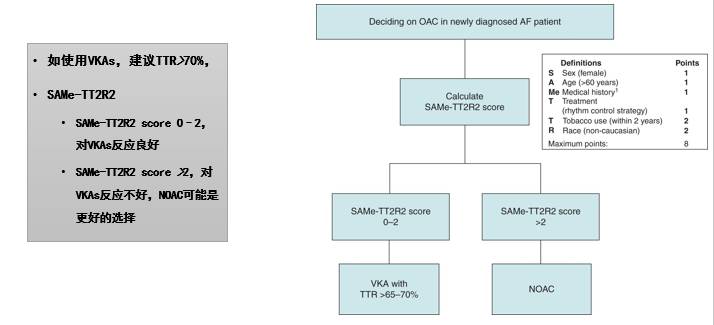
血栓栓塞的预防
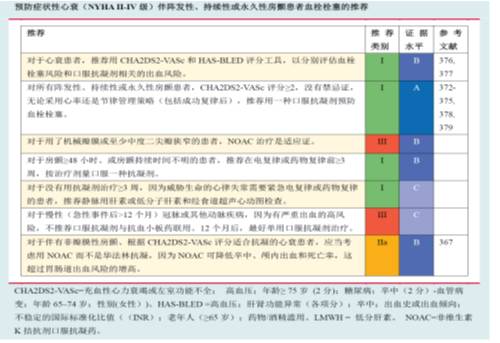
[10]
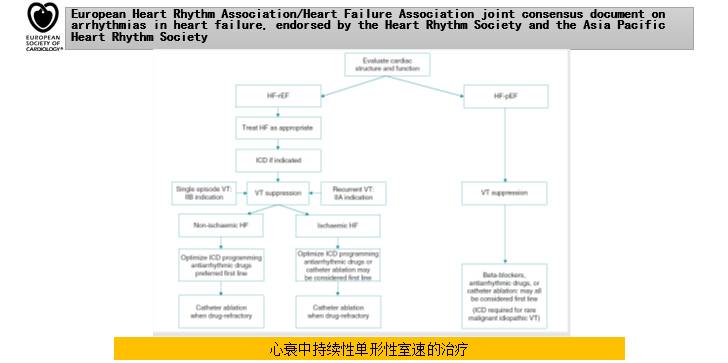

四、小 结
心力衰竭合并心律失常
◆心房颤动多见,二者相互影响。
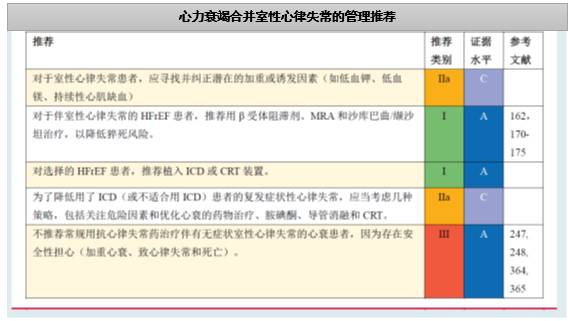
◆室性心律失常中,室性早搏及非持续性室性心动过速多见,对死亡率影响不明确。室性心动过速及室颤与猝死相关。
◆缓慢性心律失常与全因死亡及心源性猝死相关。
识别及治疗
◆高危人群应注意发现和治疗AF
◆并不推荐给无症状的HF常规筛查室性心律失常
◆持续性室性心动过速无论有无症状,通常都需要治疗
◆缓慢性心律失常非万不得以不停β受体阻滞剂,不建议为了使用β受体阻滞剂安装起搏器
[1]
1.The Romanian Acute Heart Failure Syndromes (RO-AHFS) Registry. Am Heart J 2011;162:142-153.e1.
2. EURObservational Research Programme: regional differences and 1-year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). Eur J Heart Fail 2013;15:808–17.
3. Epidemiology and management of coexisting heart failure and atrial fibrillation in an outpatient setting. Pol Arch Med Wewn 2011;121:392–9.
[2]Circulation 2000;101:40–6.
J Am Coll Cardiol 1998;32:942–7.
[3]Am Heart J. 2002 Mar;143(3):398-405.
[4]Long-term recording of cardiac arrhythmias with an implantable cardiac monitor in patients with reduced ejection fraction after acute myocardial infarction: the Cardiac Arrhythmias and Risk Stratification After Acute Myocardial
Infarction (CARISMA) study. Circulation 2010;122:1258–64.
[5]Adabag AS, Therneau TM, Gersh BJ,Weston SA, Roger VL. Sudden death after myocardial infarction. JAMA 2008;300:2022–9.
[6]European Journal of Heart Failure (2015)17.848-874
[7]Baman TS, Lange DC, Ilg KJ, Gupta SK, Liu TY, Alguire C et al. Relationship between burden of premature ventricular complexes and left ventricular function.Heart Rhythm 2010;7:865–9.
Lerma C, Gorelick A, Ghanem RN, Glass L, Huikuri HV. Patterns of ectopy leading to increased risk of fatal or near-fatal cardiac arrhythmia in patients with depressed left ventricular function after an acute myocardial infarction. Europace
2013;15:1304–12.
[8]Ambulatory Ventricular Arrhythmias in Patients With Heart Failure Do Not Specifically Predict an Increased Risk of Sudden Death. Circulation. 2000;101:40-46
[9]Rhythm control versus rate control for atrial fibrillation and heart failure. N Engl J Med 2008;358:2667–2677.
[10]The SAMe-TT2R2 score and quality of anticoagulation in atrial fibrillation: a simple aid to decision-making on who is suitable (or not) for vitamin K antagonists. Europace 2015;17:671–3.
女,副主任医师,擅长慢性心力衰竭、冠心病及高血压、高脂血症的诊治。