


在第14期全国心力衰竭骨干研讨班(护理)暨心力衰竭国际学院北京站,来自北京协和医学院护理学院的康晓凤教授带来了题为“《成人急性心力衰竭护理实践指南》解读”的精彩报告

临床实践指南:循证与专家共识
Evidence-based CPG vs Consensus CPG

证据等级及推荐强度(牛津大学循证医学中心)
Level of Evidence and Grade of recommendation
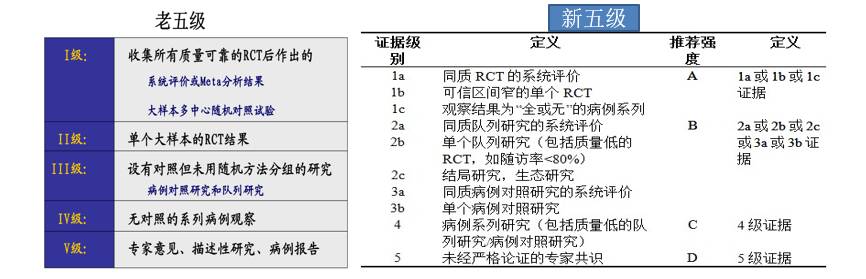
证据等级及推荐强度(GRADE中心)
Level of Evidence and Grade of recommendation
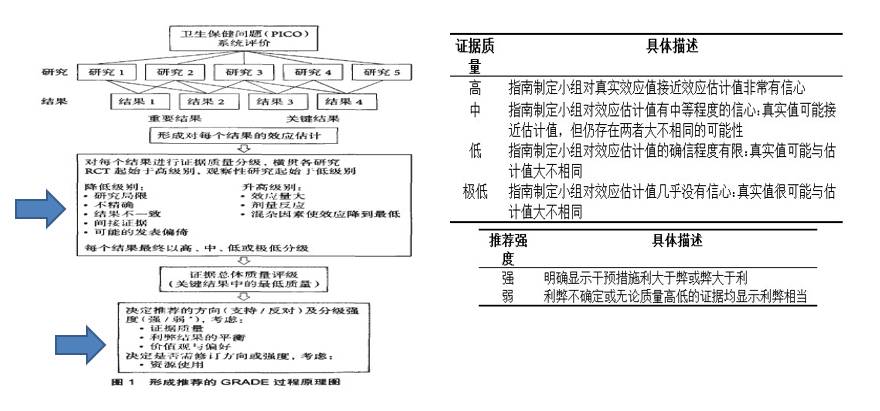
相关概念
【慢性心力衰竭】
◆chronic heart failure (CHF)
◆congestive cardiac failure (CCF)
【急性心力衰竭】
—心力衰竭的症状和体征在短时间内快速发生失代偿或恶化
◆Acute decompensated heart failure ( ADHF )
◆acute pulmonary oedema (APO)
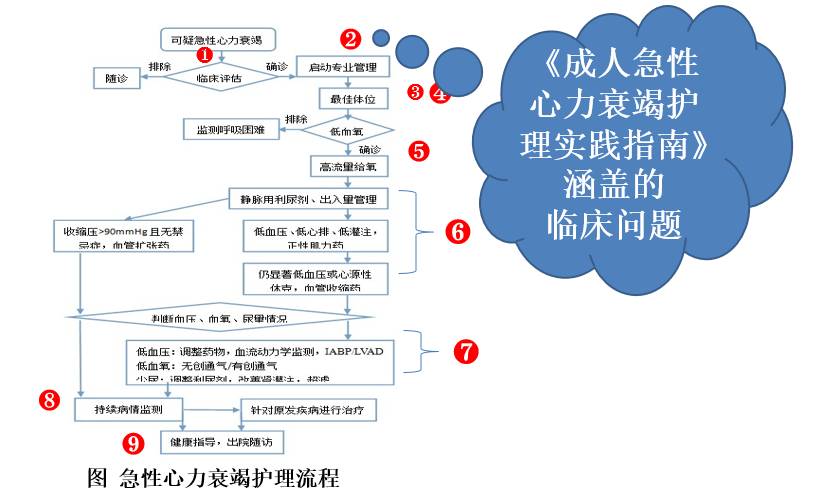
1. 快速评估与分诊
急性心力衰竭属于临床急症
需要解决的临床问题是:
对于可疑急性心力衰竭患者,护士应用系统评分体系进行评估是否能改善患者临床结局?
证据
急诊及住院急性心力衰竭患者症状体征参考文献:Alber N. Am J Crit Care 2010;19:443-452
2015 年《HFA/ESC/EuSEM/SAEM 急性心力衰竭入院前及院内早期管理的建议》
心源性 VS 肺源性呼吸困难
推荐意见
◆出现突发性呼吸困难、水肿、乏力时,应迅速评估容量(血压、心率/律)和灌注(脉压、啰音、皮温)状况,识别可疑急性心力衰竭患者
◆ 住院可疑急性心力衰竭患者,应协助医生收集N末端脑钠肽原(NT-proBNP)/脑钠肽(BNP)、病史、心电图、胸部X线片、心脏超声、血气分析等检查结果,推荐使用有效临床评估工具,以快速明确诊断,识别病因及诱因
2.专业管理
急性心力衰竭患者病情危重,一般需要住院紧急救治。患者依据年龄、病情、床位资源等收住在不同科室。英国国家心力衰竭审计局报告中称急性心力衰竭患者的管理和临床结局与患者被接收病房的不同而异。
需要解决的临床问题是
可疑或确诊急性心力衰竭患者,接受专业管理(多学科团队、专业团队或专业管理)或专业科室(监护单元或心内科病房)是否比常规救治的临床结局更好或花费更少?
证据
推荐意见
◆疑似急性心力衰竭患者,建议尽早由心血管专业团队进行管理
◆确诊急性心力衰竭患者,应尽快收入心脏科病房或监护单元,给予一级或特级护理
实践指导
◆可疑急性心力衰竭患者必须尽早接受 “及时治疗(Time-to-treatment)”
◆多学科团队成员:急诊医生、危重症医生、心血管专科医生、心血管专科护士、营养师、药剂师、康复医师等
◆如果可能建立心力衰竭专科监护单元
◆监护单元收治标准:呼吸>25次/分,SaO2<90%,中重度呼吸困难,收缩压<90mmHg;需要进行机械通气,或者出现休克、心源性休克、神志改变、代谢性酸中毒等,也属于收治标准
◆每10张监护床单位安排3名以上的注册护士管理有助于提高护理质量
3.最佳体位 肺水肿时患者常被迫选择端坐位,稳定期主张半坐卧位,但卧位角度存在不一致,有床头与地面呈30°、60°~90°
需要解决的临床问题是:
急性心力衰竭患者,特定的体位是否对患者有益?证据
推荐意见
◆出现突发性呼吸困难时,应协助患者采取被迫端坐位
◆出现意识丧失、大动脉搏动不明显甚至消失时,应立即给予患者复苏体位,做好心肺复苏抢救准备
◆病情相对平稳时,推荐急性心力衰竭患者采取自感舒适的体位(如半卧位或平卧位)
4. 四肢轮扎 四肢轮扎作为急性心力衰竭传统治疗手段之一,通过减少回心血量,降低心脏前负荷,进而改善患者症状。但临床应用存在争议
需要解决的临床问题是
对急性心力衰竭患者进行四肢轮扎能否改善患者的临床结局?证据
推荐意见
急性心力衰竭患者,不推荐给予四肢轮扎
5. 氧气治疗 酒精湿化给氧吸入是急性心力衰竭传统治疗手段之一,目的是使肺泡内泡沫破裂,扩大气体与肺泡壁接触面,利于气体交换,但临床应用存在争议
需要解决的临床问题是
对急性心力衰竭患者进行酒精湿化给氧比常规给氧能否改善患者的临床结局?证据
推荐意见
◆急性心力衰竭患者呼吸困难明显并伴有低氧血症(SaO2<90%或PaO2<60mmHg)时,推荐高流量给氧
◆急性心力衰竭伴低氧血症患者,不推荐给予酒精湿化吸氧,这可能导致支气管和肺泡壁损伤
6. 药物管理 护理人员在药物管理中的角色职责是遵医嘱准确给药、密切监测用药后疗效及其不良反应。但临床护理人员对急性心力衰竭规范化用药管理掌握的程度有待提高
需要解决的临床问题是:
对急性心力衰竭患者,护士进行用药管理能否改善患者的临床结局?
证据
推荐意见
◆及时为患者建立有效静脉通道,推荐静脉给予利尿剂,建议采用负荷量推注和(或)持续静脉泵入
◆静脉给予利尿剂期间,应密切监测患者尿量,以评价利尿剂疗效(开始2h尿量>100ml/h)
◆静脉给予利尿剂期间,应常规监测症状、肾功能和电解质,警惕发生低血钾等不良反应
◆ 改为口服利尿剂治疗后,仍须观察是否存在容量负荷过重,至少应监测24h
◆收缩压>90mmHg的急性肺水肿患者,考虑静脉给予血管扩张药物(硝酸酯类和(或)硝普钠等),以加速改善充血症状,建议采用静脉泵入方式
◆使用硝酸酯类和(或)硝普钠等血管扩张药期间,应密切监测患者血压变化;出现低血压或肾功能恶化时,应减少剂量或停药
◆容量充足但血压仍低和(或)有低灌注症状/体征患者,可短期静脉给予正性肌力药或血管收缩剂(如多巴胺、多巴酚丁胺、左西孟旦、磷酸二酯酶抑制剂等)以缓解症状,一般从小剂量起始,逐渐增加剂量,建议采用静脉泵入方式
◆使用正性肌力药或血管收缩剂期间,应持续监测患者血压、心律/率
◆急性心力衰竭患者,不常规给予阿片类药物(如吗啡);若使用阿片类药物,应监测呼吸困难及焦虑缓解状况,警惕呼吸抑制、意识改变的发生
◆为缓解患者紧张焦虑情绪,应提供安全舒适的环境,及时解答患者及家属的疑问,给予心理支持
7. 机械辅助治疗 急性心力衰竭常规药物治疗效果不理想时,需给予机械辅助治疗。然而,临床调查显示护士对常用的机械辅助治疗及其适应症缺乏足够的了解
需要解决的临床问题是:
护士掌握相关机械辅助治疗知识能否改善急性心力衰竭患者的临床结局?证据
推荐意见
◆护理人员应了解机械辅助治疗的适应证:心源性肺水肿患者伴有严重呼吸困难和(或)酸中毒时,可考虑立即给予无创通气;伴有呼吸衰竭、意识减退或呼吸肌疲乏、呼吸无力时,可考虑给予有创通气;出现利尿剂抵抗时,可考虑给予超滤治疗;出现心源性休克,药物效果不佳时,可考虑给予机械循环支持,作为恢复或心脏移植的过渡(桥梁)
◆应用机械辅助治疗时,应由经过培训的专业人员进行管理
8.病情观察 病情观察是急性心力衰竭护士工作重点之一。然而,关于病情稳定后的监测的项目及记录频率尚缺乏循证支持
需要解决的临床问题是:
对于急性心力衰竭患者,护士密切观察患者病情是否能改善患者的临床结局?证据
推荐意见
◆推荐持续标准化无创监测心率/律、呼吸、血压、血氧饱和度;密切监测心力衰竭相关症状及体征以评估容量负荷;每日监测出入量(尿量)、体重;频繁监测电解质及肾功能等;及时评估营养、活动、皮肤、认知水平、家属及患者需求等
◆应准确、规范记录患者病情变化、处理措施、临床疗效及需求,及时与医生沟通
◆无明显低血容量因素(大出血、严重脱水、大汗淋漓等)每天液体入量一般宜在1.5L以内,不要超过2L
◆保持每天出入量负平衡约0.5L,严重肺水肿者水负平衡为1~2L/d,甚至可达3~5L/d
◆3~5d后,如肺淤血、水肿明显消退,应减少水负平衡量,逐渐过渡到出入量大体平衡
◆应严格限制每日静脉输液量,输液速度不应超过2ml/min
9.健康指导 健康指导是急性心力衰竭管理评价四大指标之一,然而,护士对急性心力衰竭患者住院期间的健康指导却没有给予足够的重视
需要解决的临床问题是:
对急性心力衰竭患者及其家属进行健康指导能否改善患者的临床结局?证据
推荐意见
急性心力衰竭患者住院期间,应对患者及其家属进行个性化指导,并评估其依从性
◆药物治疗:口服药物方案、利尿剂自我调整方案
◆症状监测:早期症状识别、诱因控制
◆活动与休息:
◆日常体重管理:
◆营养与饮食:
实践指导
【健康指导策略】:
◆评估教育内容可行性、重要性和优先性
◆运用示范、解释、描述或讨论等形式进行讲解
◆急性期指导时,需注意减少患者因焦虑或环境压力而导致的对信息的曲解
◆建议采用健康教育路径进行
【健康指导内容】:
◆讲授内容应简明、个性化