


在2017年心力衰竭国际学院武汉站活动中,来自华中科技大学同济医学院附属协和医院的苏冠华教授为我们带来了题为“急性左主干闭塞心梗后心衰病例诊治体会分享”的精彩报告。

基本资料
【基本信息】毛XX,男,52岁
【入院日期】2015年1月22日
【主诉】间断心前区不适一月,再发三小时
【现病史】患者于一个月前无明显诱因出现心前区不适,每次持续十余分钟可自行缓解,未行正规治疗。三小时前下飞机后突发心前区不适,呈闷胀性质,伴出大汗,无肩背部放射痛、头痛、恶心、呕吐、心悸,无黑曚、晕厥,遂来我院就诊,急诊考虑“冠心病 急性心梗?”,遂立即给予建立静脉通道,升压,抗心肌缺血及对症治疗后收住CCU。
既往史
◆高血压病史:10余年,长期口服药物治疗,具体用药不详。
◆吸烟史:25年,平均20支/天,已戒烟3年。
◆手术史:有胃溃疡手术史,具体时间不详。
◆否认糖尿病、药物及食物过敏史,肝炎结核病史,外伤史。
体格检查
◆T:36.6℃
◆P:78次/分
◆R:20次/分
◆BP:75/50mmHg
◆神志清楚,急性病面容,颈静脉无怒张,HR 78bpm,心律不齐,心音低钝,各瓣膜区未闻及杂音。双肺呼吸音清,未闻及干湿啰音及胸膜摩擦音。腹部外形正常,全腹柔软,压痛和反跳痛阴性,腹部未触及包块。肝脾肋下未触及,双下肢无水肿。生理反射存在,病理反射未引出。
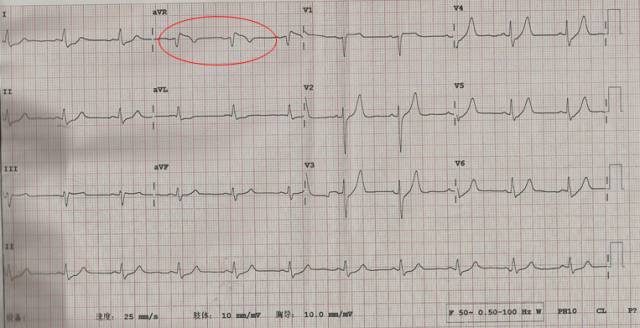
急诊科心电图检查
2015年01月22日 12:56 BP 76/43mmHg
整个心脏中,能量需求最高和血供最不稳定是心内膜下层心肌。供氧和需氧的突然失衡会导致急性心内膜下心肌缺血。左室压力的突然增加甚至导致环心内膜下心肌缺血。
2015年01月22日 15:02
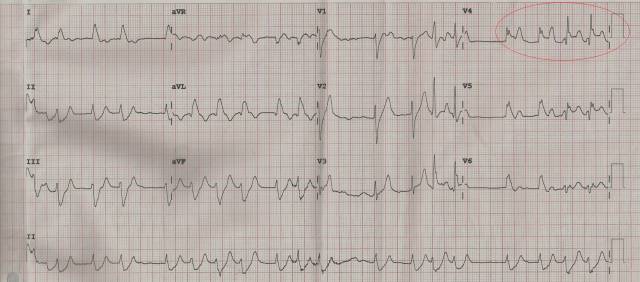
急诊科辅助检查
◆心脏彩超:左室广泛前壁运动幅度减弱,升主动脉稍增宽(3.5cm),左房增大(LA 3.7cm),左室饱满(LV 5.2cm),三尖瓣轻-中度关闭不全,左室收缩功能减低,LVEF 39%
◆TnI 1.0027ng/ml, CK 64U/L, CK-MB 0.7ng/dl,Scr 134.3ummol/L, K+ 4.3mmol/L, BNP 48.3pg/ml
初步诊断
◆冠心病 急性心肌梗死 左主干病变?
心源性休克 Killip IV级
◆高血压病3级 极高危
入院后处理
◆阿司匹林 300mg,即刻嚼服
◆替格瑞洛,180mg,即刻口服
◆瑞舒伐他汀, 20mg,口服
◆兰索拉唑粉针剂,30mg, 静滴
◆多巴胺200mg静脉泵入维持,拟急诊PCI
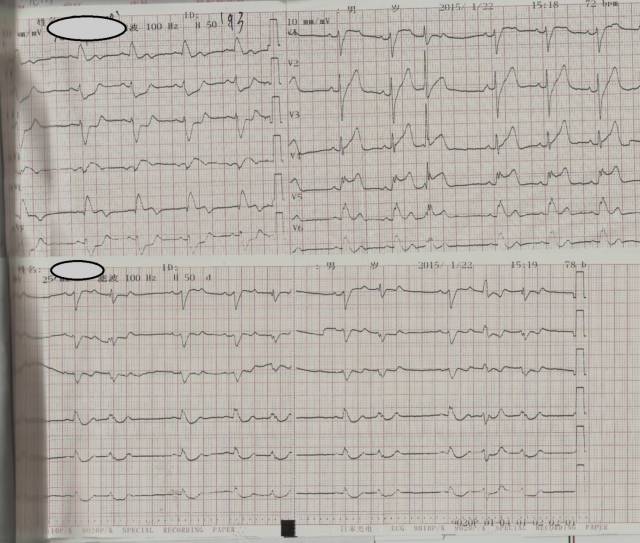
PCI术前心电图(1月22日 15:18)
冠脉造影检查+急诊PCI
◆16:15 右冠状动脉造影:右冠近端轻度狭窄,第二屈膝部中段狭窄约50%
◆16:16 蜘蛛位造影示左主干中段以远急性闭塞
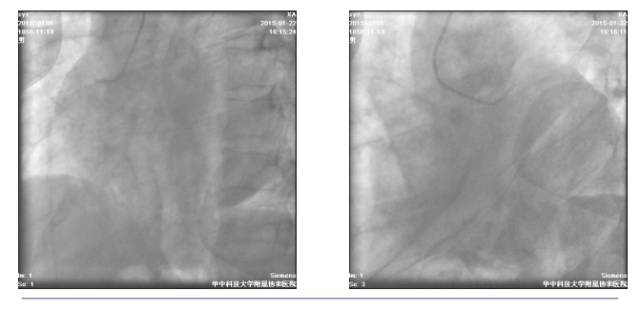
◆16:20 BMW导丝通过病变到达前降支远端
◆16:22 2.0×20mm Tazuna球囊扩张后退回左主干,显示左主干体部至末端高度狭窄并血栓
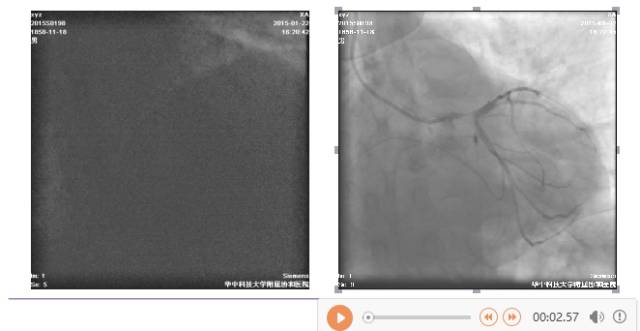
◆16:34 球囊扩张后于左主干起始部-前降支近端植入4.0×18mm Partner支架一枚,并与回旋支近端行对吻
◆16:35 PCI术后(肝位)
◆16:36 PCI术后(头位)
PCI术后心电图(1月22日 17:17)
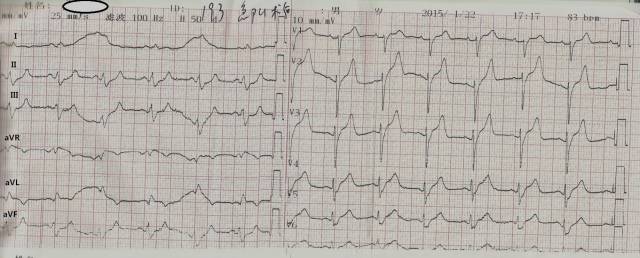
另一个左主干闭塞的心电图表现是不定型室内传导延迟。急性左主干闭塞患者接受PCI术后,心电图QRS波间期如果无改变则提示无复流现象,属于高危征象。
入院后辅助检查
◆血常规(1月22日):WBC 36.80 G/L↑,RBC 4.93T/L,Hb165g/L,N 89.10%↑,PLT 262G/L
◆动脉血气分析(1月22日):PH 7.18↓,PaO2 75.8mmHg↓,PCO2 52mmHg,cLac 4.0mmol/L↑
◆D-Dimer(1月23日):1.97mg/L;余凝血功能基本正常
◆大生化(1月23日):TB 10.6μmol/L, DB 3.3μmol/L, ALT 239 U/L,AST 1082 U/L,TP 66.9g/L,ALB 41.1g/L,BUN 11.67 mmol/L,SCr 216.7μmol/L,BUA 448.0μmol/L,Na+ 140 mmol/L,K+ 6.15 mmol/L↑,TC 5.82 mmol/L↑,TG 3.39 mmol/L↑,HDL-C 0.95 mmol/L,LDL-C 3.37 mmol/L↑
◆HbA1c:6.1%;NT-ProBNP(1月23日):8251pg/ml ↑
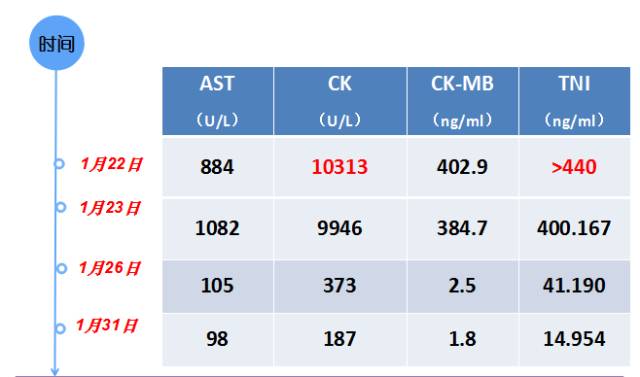
心肌酶+TnI的动态演变
PCI术后心衰的处理
◆PCI术中开始行IABP辅助治疗,术毕(1月22日)返回CCU,稍活动即感气短、出汗,双肺可闻及湿罗音,持续多巴胺+小剂量硝普钠、肝素化维持
◆PCI术后第3天(1月24日) ,停用硝普钠,改为小剂量新活素+多巴胺联合使用
◆PCI术后第6天(1月27日),双肺无明显湿罗音,BP 110/70mmHg,停用新活素,多巴胺逐步减量停用,拔除IABP
心功能好转后肝肾功能迅速恢复
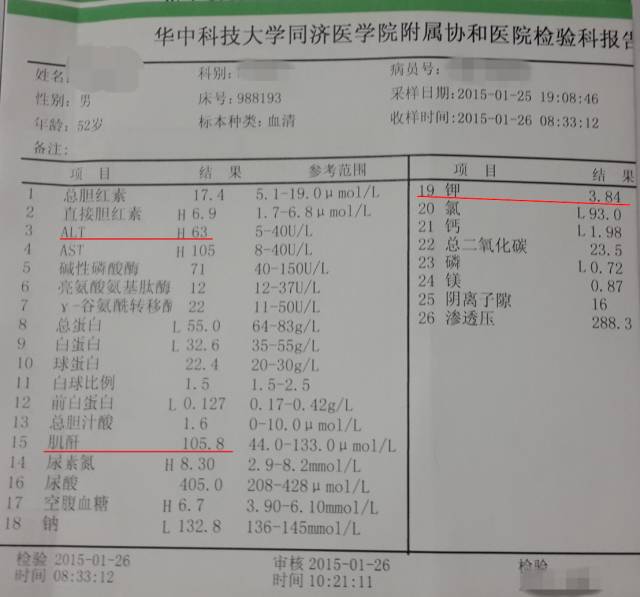
治疗方案调整
术后第7d(1-28) 血压 110/70mmHg
◆阿司匹林 100mg,qd
◆替格瑞洛 90mg,bid
◆瑞舒伐他汀 1月24日后 10mg, qn
◆贝那普利片(1月28日) 2.5mg,qd
◆琥珀酸美托洛尔缓释片(1.31) 11.875mg, qd
同时头孢哌酮舒巴坦钠抗感染,还原型谷胱甘肽护肝治疗
出院前复查心脏彩超(2月4日)
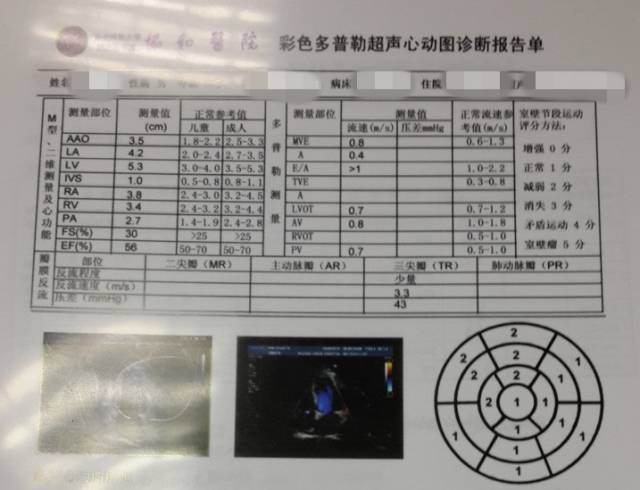

LV:5.3cm,LVEF:44%,
NT-ProBNP:6723pg/ml
出院前ECG(2月5日)
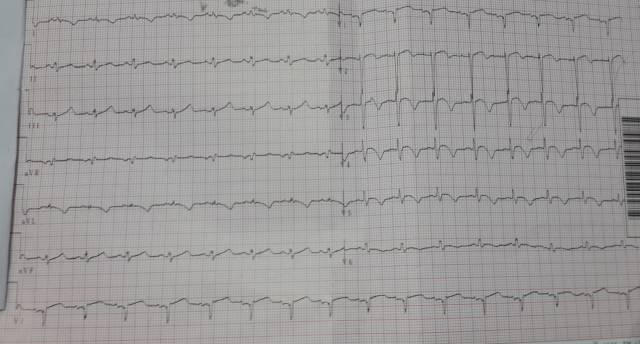
出院情况

出院诊断
1、冠心病 急性广泛前壁+高侧壁ST段抬高型心肌梗死 心源性休克 急性肾损伤 左主干-前降支支架植入术后
2、高血压病3级 极高危
3、混合型高脂血症

出院时情况
(2月6日)患者无明显胸闷症状,精神、食欲、睡眠尚可、大小便正常。查体:BP100/70mmHg,神清,双肺无明显湿罗音,心率95bpm,心音有力,可及早搏,无明显杂音,腹软,无压痛及反跳痛,双下肢不肿。
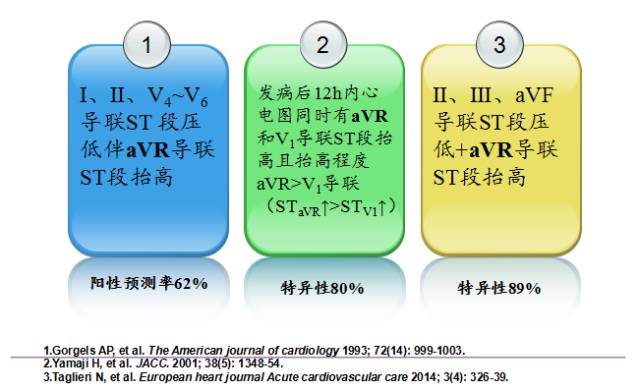
体会一:通过心电图早期识别急性左主干闭塞至关重要
◆广泛性ST段压低
◆aVR导联ST段抬高
◆前壁(前侧壁)心肌缺血
6+2现象
◆aVR和V1导联ST段抬高,且STaVR>STV1;
同时合并≥6个导联ST段压低
整个心脏中,能量需求最高和血供最不稳定是心内膜下层心肌。供氧和需氧的突然失衡会导致急性心内膜下心肌缺血。左室压力的突然增加甚至导致“环心内膜下心肌缺血”。
急性左主干闭塞病变心电图的早期识别
体会二:强调围术期IABP的血流动力学支持

体会三:评估出血风险,采取积极合理抗血小板治疗
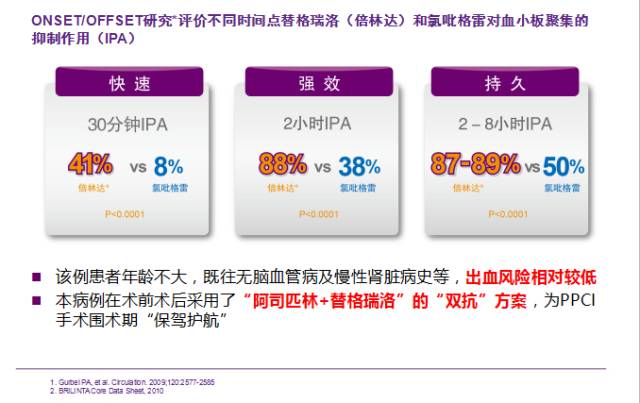
体会四:血流动力学稳定后尽早启用抗心脏重构药物,密切随访
◆在IABP和血管活性药支持血流动力学稳定后,心梗后心衰患者应尽早尝试启动小剂量β受体阻滞剂、ACEI等抗心脏重构药物
◆根据患者血压、心率、心功能状态逐步调整剂量,以改善LVEF和心脏重塑,减少因心衰入院的风险,改善预后
◆心梗后心衰患者随访极为重要,也是改善长期预后的关键。该患者现已门诊随访多次,现一般活动量均无明显呼吸困难,无明显药物不良反应,主要生化指标均在满意范围
专家简介

苏冠华教授
●医学博士,华中科技大学同济医学院附属协和医院心内科主治医师,
●中国医师协会心血管内科分会会员,上海梅斯学院特邀讲者,全国心力衰竭骨干研讨班第二期学员,中国医师协会心血管内科医师分会“未来之星”第二期成员,主要从事心力衰竭、冠心病领域研究。
●对急性心肌梗死、顽固性心衰、急性肺栓塞、恶性心律失常、主动脉夹层、高血压危象等心血管急危重症诊治和康复随访有较丰富的经验。