


在深圳心力衰竭国际发展论坛暨心力衰竭治疗研讨会•深圳站活动中,来自中山大学孙逸仙纪念医院的伍卫的教授为我们带来了题为“心房颤动患者PCI术后抗凝管理”的精彩报告。

问题
合并心房颤动的冠心病/PCI患者如何选择抗血栓治疗
◆哪些患者需要联合抗血栓治疗(抗凝治疗 + 抗血小板药物)?
——与心房颤动的相关因素
——与冠心病的相关因素
◆如何联合?如何选择?
◆出血风险如何?
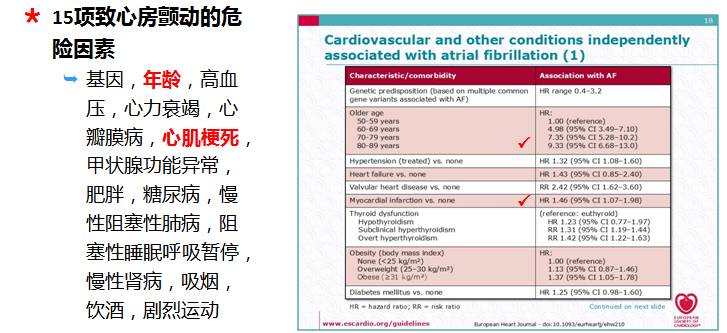
心房颤动合并冠心病患者的流行病学数据
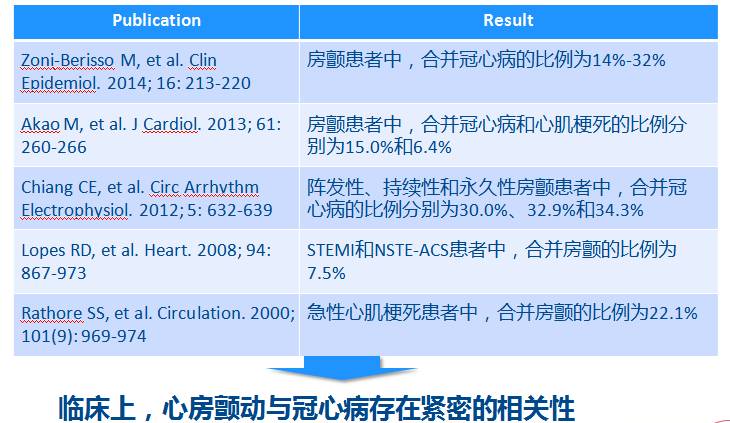
AF患者PCI管理的需求未得到满足

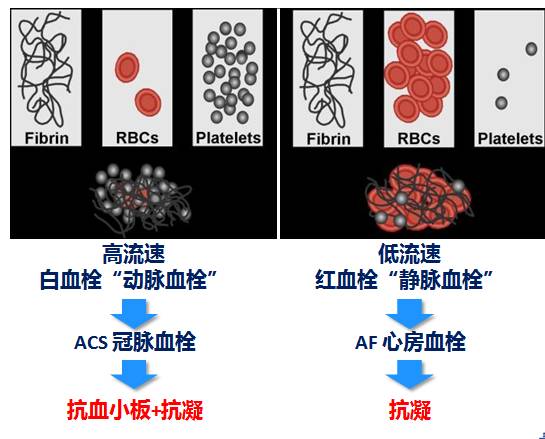
血栓形成与抗栓治疗
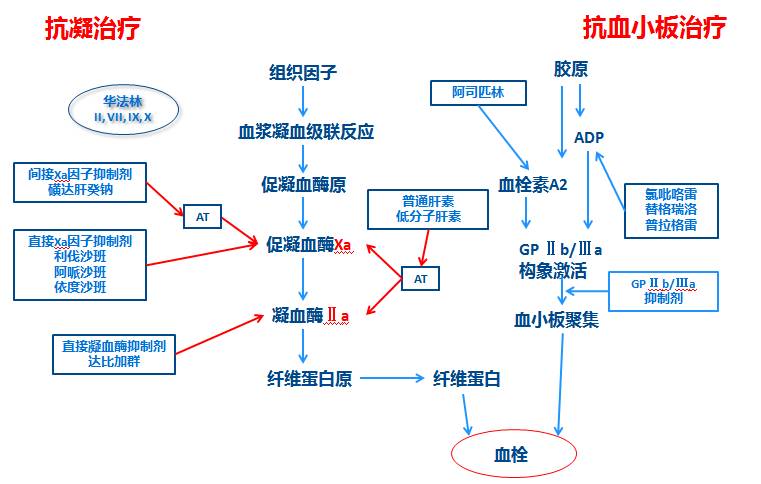
抗凝与抗血小板治疗的靶点
行PCI的AF患者CV事件风险高,而抗凝药物可降低其风险
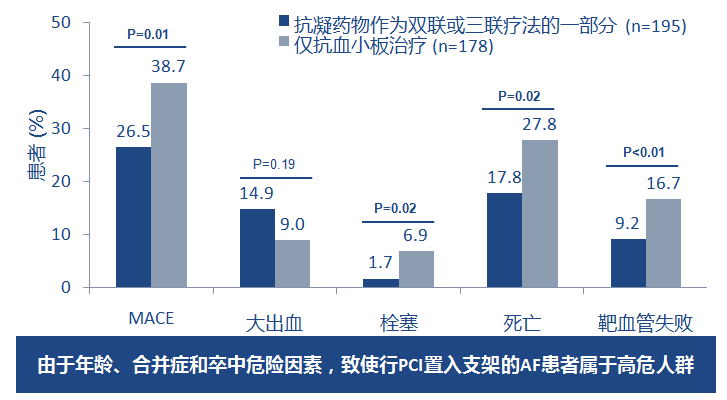
回顾性调查2001和2006年间426例行PCI置入支架的AF患者,其中373例患者完成了随访。 MACE, 主要心脏不良事件; PCI,经皮冠状动脉介入治疗. 粗体值表示有统计学差异. Ruiz-Nodar et al. J Am Coll Cardiol 2008
◆血栓栓塞性并发症是房颤致死、致残的主要原因,而脑卒中则是最为常见的表现类型
◆研究表明,对于血栓栓塞事件风险高的房颤患者进行规范化抗凝治疗可以显著改善预后
◆心房颤动抗凝:权衡缺血/出血风险的临床评估工具
—— 心房颤动缺血性卒中风险: CHA2DS2-VASc
—— 抗凝出血风险: HAS-BLED

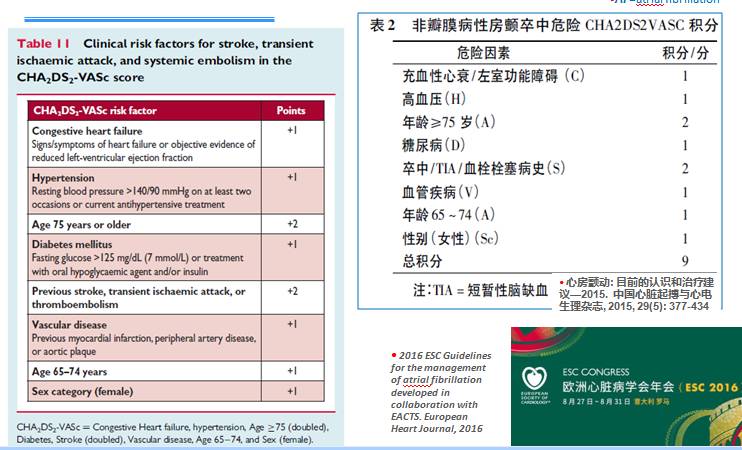


◆在没有其他卒中危险因素的情况下,女性不会增加卒中风险
——将男性和女性分开:男2女3;男1女2( CHA2DS2-VASc 评分)
——对男1女2的推荐较美国指南积极:考虑OAC治疗(Ⅱa, B)
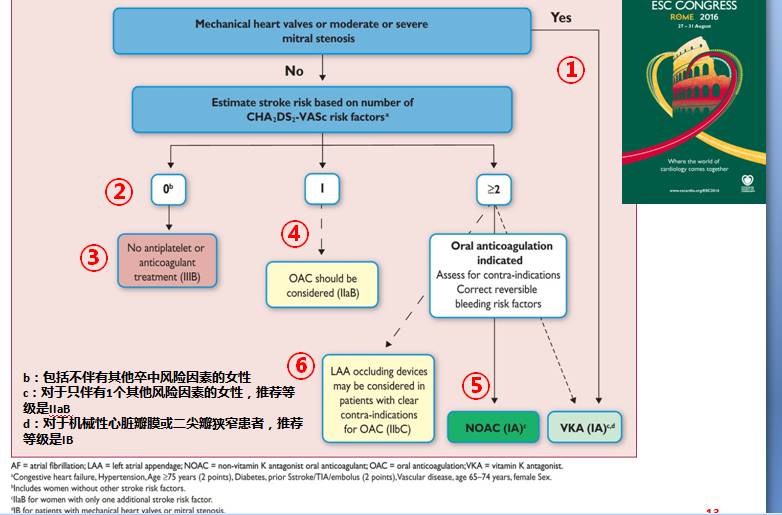
◆VKA(例如,华法林)适用于机械性心脏瓣膜或中或重度二尖瓣狭窄患者(ⅠB)
——不推荐机械心瓣膜(Level of evidence B) 或中或重度二尖瓣狭窄(Level of evidence C)患者使用NOACs(阿哌沙班, 达比加群,艾多沙班,利伐沙班)( Ⅲ harm, B/C)
◆优先使用NOACs:推荐级别从Ⅱa, A(2012)提高到ⅠA(2016)
——CHA2DS2-VASc≥2:OAC(NOAC,VAK:Ⅰ A )
◆联合口服抗凝药物与抗血小板药物增加出血风险,对于没有另外使用抗血小板药物指征的房颤患者应予以避免(Ⅲ harm, B)
◆对于没有卒中危险因素的男性或女性房颤患者,不推荐使用抗凝或抗血小板药物预防卒中(Ⅲ harm, B)
◆预防房颤脑卒中,不推荐单一使用抗血小板药物(无论中风风险)(Ⅲ harm, A)
2016年ESC指南:抗血小板药物预防AF卒中地位下降
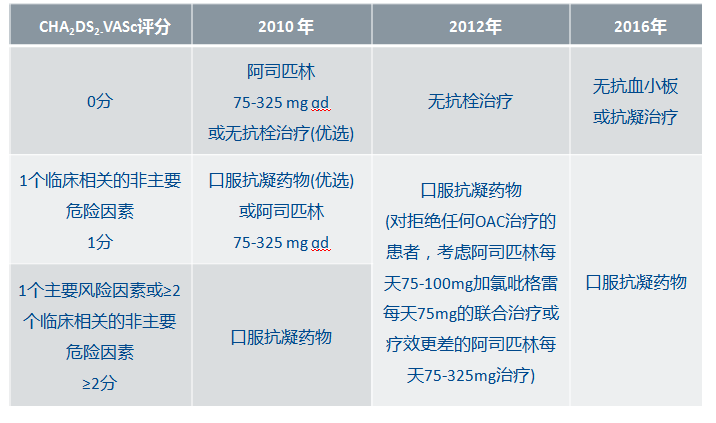
◆AF合并冠心病的发生率高,大约15%的AF患者曾有心肌梗死病史,5%-15%的AF患者可能会经历PCI。在这种情况下的抗血栓治疗尤其需要权衡出血风险、卒中风险以及ACS风险
◆目前建议对于这部分患者应采用联合抗血栓治疗,即是联合应用OAC(一种)与抗血小板药物(一种或两种)
——三联 vs 双抗(双联)
——选择联合抗血栓治疗方案的关键是恰当地权衡缺血/出血风险
心房颤动(AF); 急性冠脉综合征(ACS); 口服抗凝药物(OAC); 冠脉介入术(PCI)

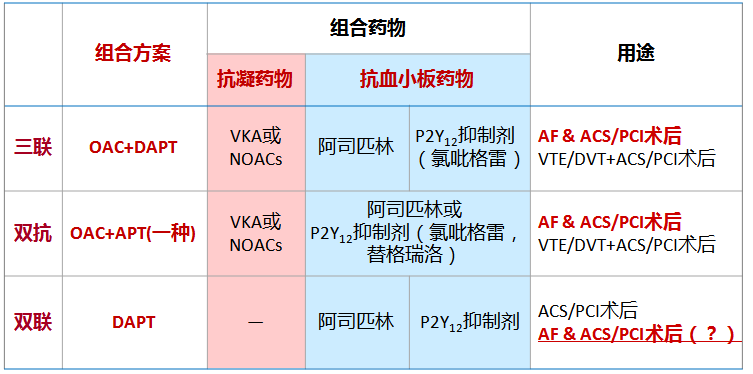

◆首先考虑卒中风险(第一层):卒中风险的高低决定AF患者是否需要抗凝治疗
◆其次考虑出血风险(第二层):出血风险的高低决定联合抗血栓治疗(三联,或双抗)的时程
◆第三考虑临床类型(第三层):临床类型包括ACS合并或不合并PCI、稳定性冠心病(SCAD)择期PCI。临床类型也决定联合抗血栓治疗的时程
◆最后考虑治疗选择(第四层):治疗选择包括药物类别、联合方案及治疗时程三个方面
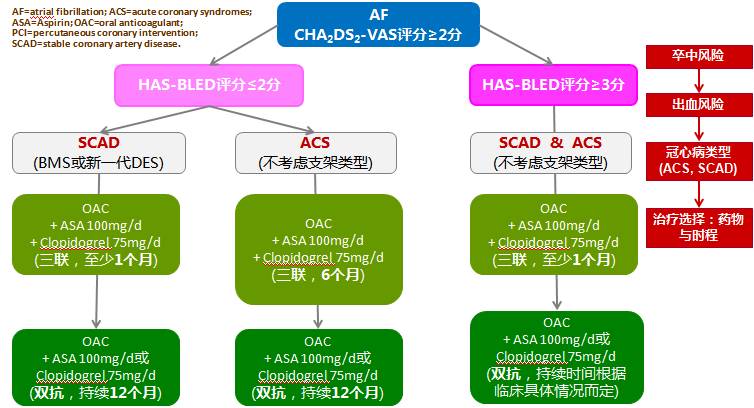

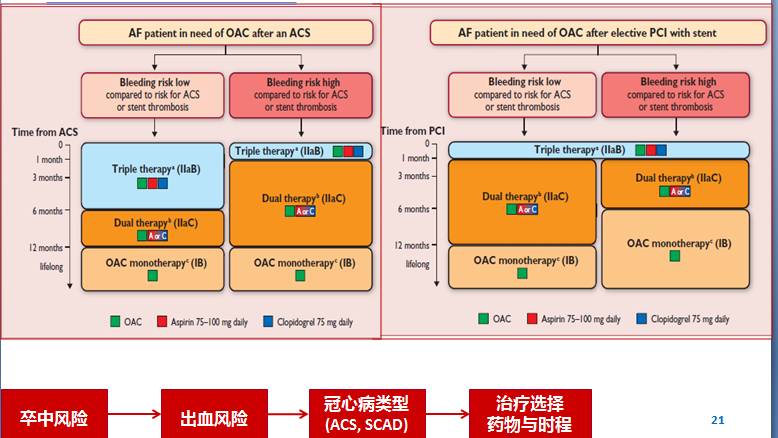

◆抗凝治疗
——需要抗凝治疗的AF患者,PCI术后不应中断原有的抗凝治疗
◆三联治疗(OAC+DAPT)
——治疗时程一般设定为1-6个月(ⅡaB)
——目前主张尽可能缩短三联治疗时程
——P2Y12抑制剂:建议选用氯吡格雷;华法林的目标INR 2-2.5;低剂量阿司匹林(≤100mg/d)
——NOACs:利伐沙班 2.5mg bid ?达比加群?
——若出血风险高(例如,HAS-BLED≥3)、或SCAD择期PCI,三联治疗时程可以缩短为1个月(ⅡaB)
——曾有胃肠道出血或胃肠道出血高风险的患者建议使用质子泵抑制剂(PPI)
◆双抗治疗(OAC+阿司匹林或P2Y12抑制剂)
——需要抗凝治疗的AF合并PCI术后患者(ACS或SCAD)停用三联治疗以后均应改为双抗治疗,一般持续至1年(ⅡaC)
——NOACs:利伐沙班 15mg qd?达比加群?
——P2Y12抑制剂:氯吡格雷,替格瑞洛
——对于高出血风险的SCAD择期PCI患者,双抗治疗时程可以缩短为半年(ⅡaC)
◆单用抗凝治疗
——对于CHA2DS2-VASc积分≥1的AF患者,PCI术后1年以后的稳定期可以选择单用一种OAC治疗
与DAPT/双联相比,三联疗法增加非致命性出血风险
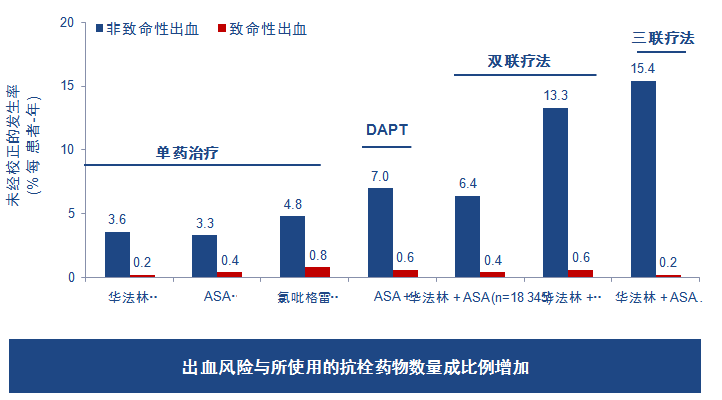
126 837例首次发生AF的丹麦医院住院病人,82 854例被处方≥1种抗栓治疗。 DAPT,双联抗血小板治疗; PCI,经皮冠状动脉介入治疗.粗体值表示有统计学差异. Hansen et al. Arch Intern Med 2010
与三联疗法(OAC + ASA + 氯吡格雷)相比, OAC + 氯吡格雷的获益和安全性结果相当或更好
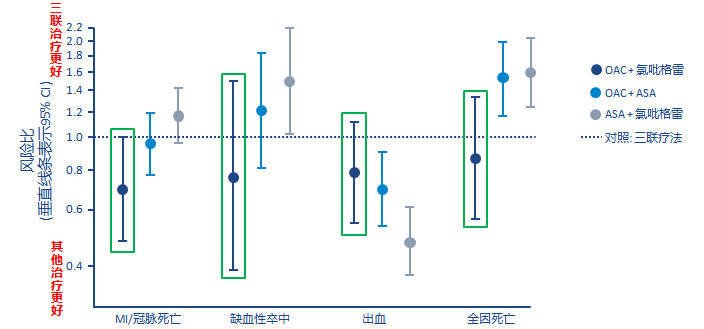
对于合并AF和MI的患者,与三联疗法相比,
OAC加一种抗血小板药可获得相当或更好的结果
12 165例丹麦登记系统中的合并MI/进行PCI的住院AF患者. ASA, 阿司匹林
OAC + 氯吡格雷 与OAC + 氯吡格雷 + ASA 三联疗法相比,显著降低大出血而不增加血栓事件
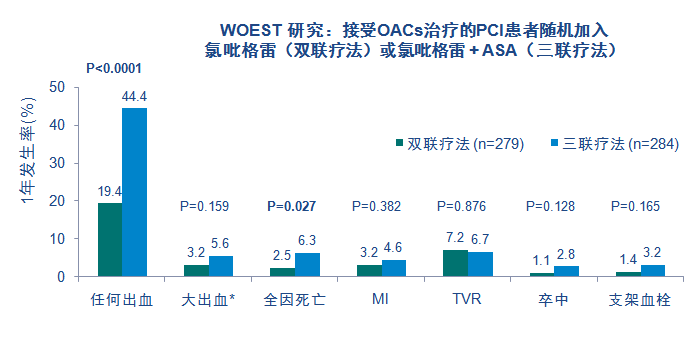
TIMI 分类. 开放标签WOEST(对于使用口服抗凝和冠脉支架治疗的患者,最佳的抗血小板和抗凝治疗是怎样的)试验中的573 例接受OAC治疗,进行PCI的患者. 并非是一个先决条件; 然而,69%的患者在双联疗法和三联疗法治疗组均使用OACs治疗AF/房扑. ASA,阿司匹林; PCI,经皮冠状动脉介入治疗; TVR, 靶血管血运重建; TIMI, 心肌梗塞溶栓出血标准. 粗体值表示有统计学差异.
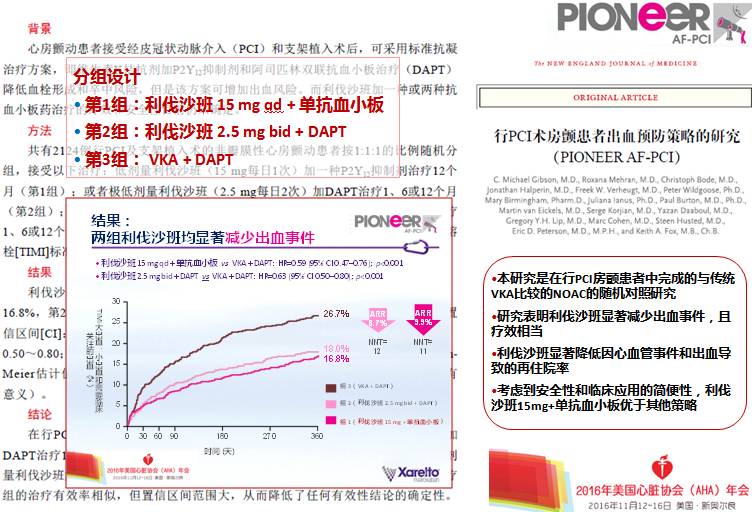
RE-CIRCUIT? 研究设计
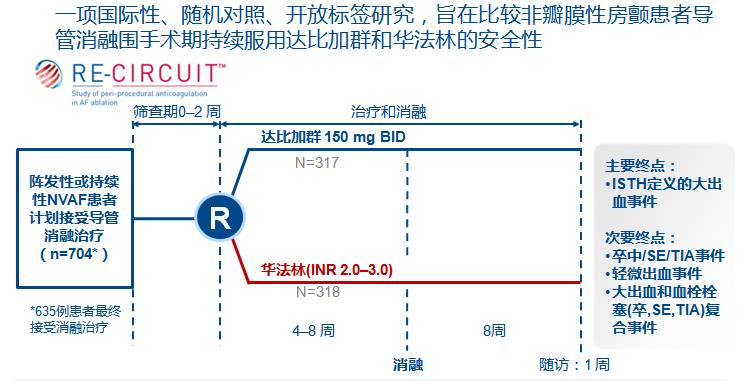
研究结果在2017年3月ACC大会公布
RCT:随机对照研究;ISTH,国际血栓与止血学会; R, 随机分组

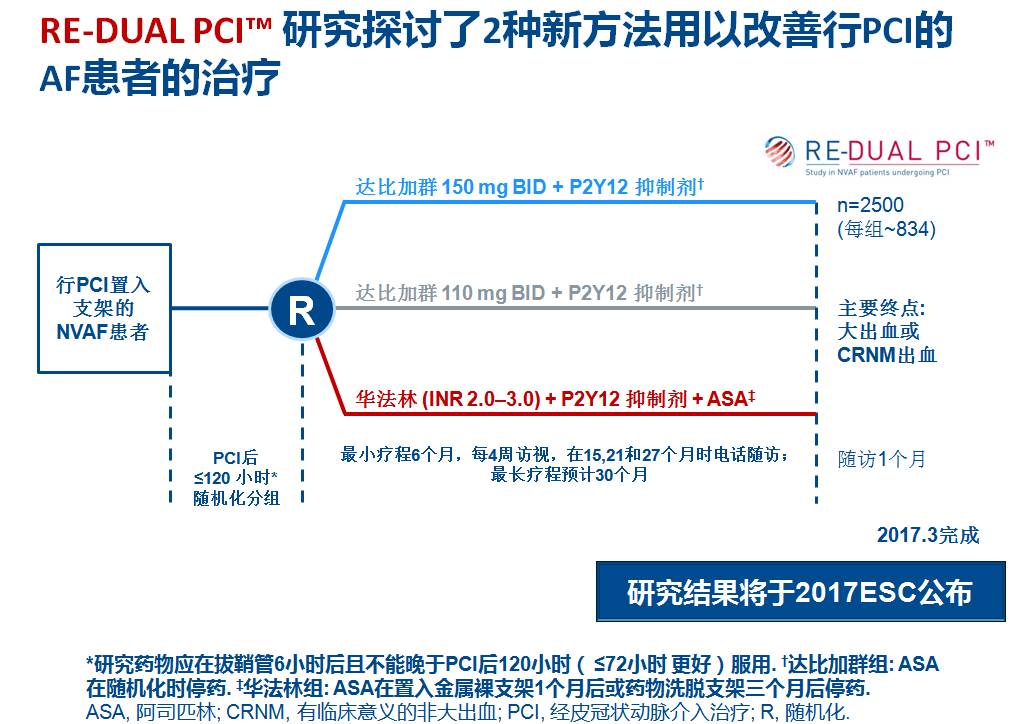
RE-DUAL PCI? 研究的主要终点:验证达比加群+一种抗血小板安全性不劣于甚至优于三联抗栓


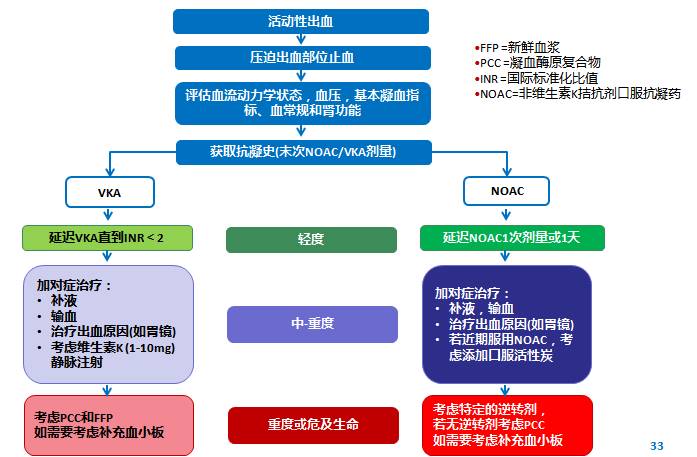
达比加群逆转剂:idarucizumab
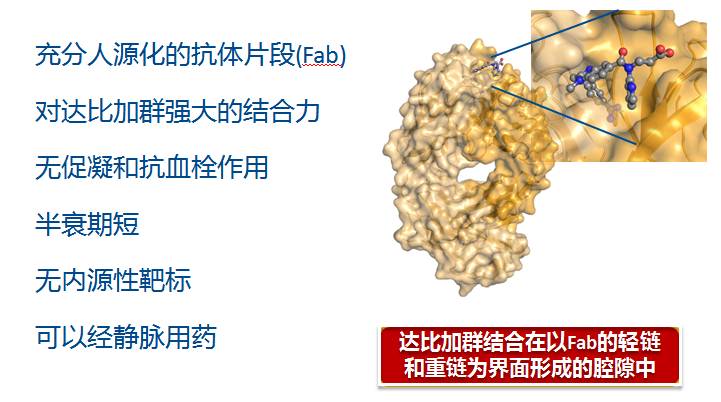
NOAC特异性逆转剂的首个患者研究:RE-VERSE AD?研究期中分析结果发表

Idarucizumab能够迅速、彻底、持续地逆转达比加群的抗凝活性
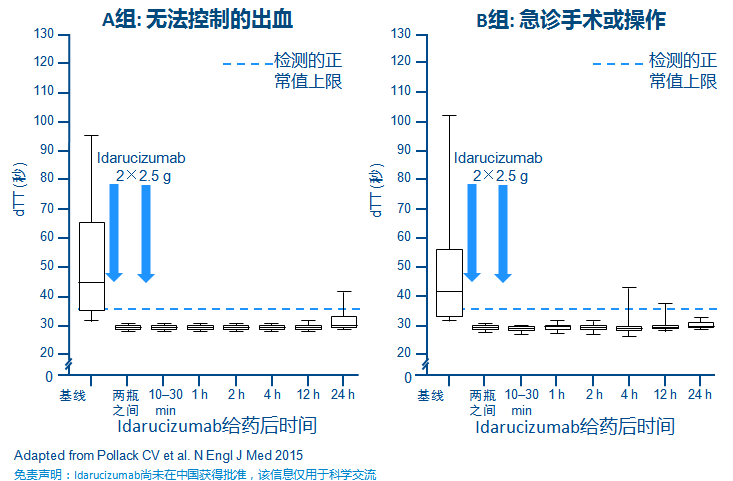
◆AF伴卒中风险高,抗凝治疗是预防卒中的关键。NOAC临床地位不断提高
◆卒中高风险的AF患者合并ACS/PCI需要抗凝+抗血小板。选择联合抗血栓治疗方案的关键是恰当权衡缺血/出血风险(CHA2DS2-VASc/HAS-BLED评分)
◆AF抗凝+ACS/PCI抗血小板重点关注四个维度:卒中风险(CHA2DS2-VASc评分),出血风险(HAS-BLED评分),临床类型(ACS+/-PCI,SCAD+/-PCI),治疗选择(药物类别、联合方案及治疗时程)
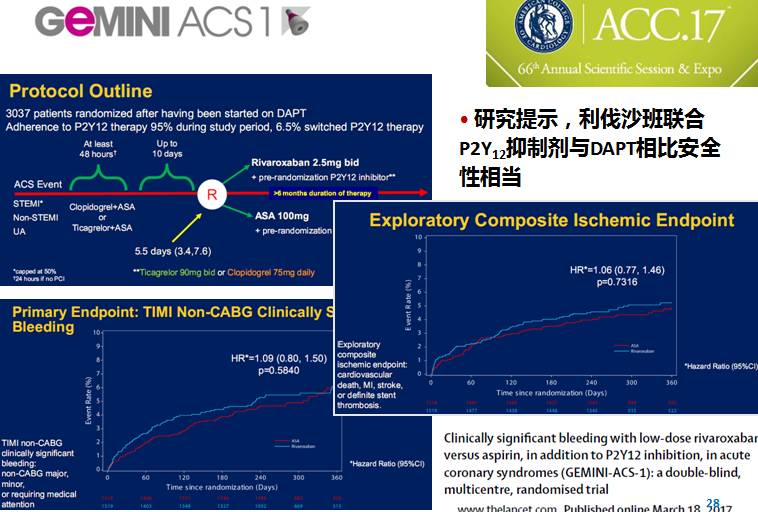
◆正在进行的多项NOAC对冠心病+/-AF安全性与疗效的临床试验:期待结果
主要参考文献
[1]2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. European Heart Journal, 2016 , 37: 2893-2962
[2]2017 AHA/ACC Focused Update of the 2014 AHA/ACC Guideline for the management of patients with valvular heart disease. Journal of the American College of Cardiology, 2017, February
[3]2017 ACC expert consensus decision pathway for periprocedural management of anticoagulation in patients with nonvalvular atrial fibrillation. Journal of the American College of Cardiology, 2017,
[4]Updated European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist anticoagulants in patients with non-valvular atrial fibrillation. Europace, 2015, 17: 1467-1507
[5]2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation. Journal of the American College of Cardiology, 2014, 64(21): e1-76
[6]2016 ACC/AHA Guideline focused update on duration of dual antiplatelet therapy in patients With coronary artery disease. Journal of the American College of Cardiology, 2016, 68(10):1116-39
[6]中国经皮冠状动脉介入治疗指南(2016). 中华心血管病杂志, 2016, 44(5):382-400
[7]心房颤动: 目前的认识和治疗建议—2015. 中国心脏起搏与心电生理杂志, 2015, 29(5):377-434
[8]中国心房颤动患者卒中预防规范. 中华心律失常学杂志,2015, 19(6):162-173
[9]中华心血管病杂志血栓循证工作组. 非瓣膜病心房颤动患者应用新型口服抗凝药物中国专家建议. 中华心血管病杂志, 2014, 42(5): 362-369
[10]2017 ACC年会系列报道
专家简介

心血管内科教授、主任医师,医学博士,博士生导师。1982年毕业于原中山医科大学医学系,毕业后留本校附属医院心血管内科工作至今。从事临床医疗、教学与科研工作30多年,临床经验丰富,熟悉本学科本专业国内外最新发展动态,心血管病临床综合分析与诊治能力强。曾任心血管内科主任、大内科主任、附属第五医院院长。2014年获中山大学首届名医,2014年获第九届中国医师奖。