


在深圳心力衰竭国际发展论坛暨心力衰竭治疗研讨会•深圳站活动中,来自第三军医大学新桥医院的王江的教授为我们带来了题为“一例HOCM患者的化学消融之路”的精彩报告。

一般资料
◆患者蹇某,女,70岁,四川省通江县人,因“劳力性心悸、气促5年,加重1年”于2016年11月28日入院。
◆查体:血压100/68mmHg;双肺呼吸音清晰,未闻及干、湿性啰音;心浊音界稍大,心率78次/分,律齐,胸骨左缘3-4肋间可闻及3-4/6级粗糙的收缩期杂音。双下肢轻度凹陷性水肿。
◆患者2周前曾因HOCM在我科住院,拟行化学消融术,但由于贫血、呼吸道感染、身体虚弱原因未施行。嘱出院调养1月。
◆患者入院前11个月曾在国内某大医院行室间隔化学消融术,消融第一、第二间隔支。无术前、术后的影像资料。
◆术后患者劳力性心悸、气促症状曾一度稍有缓解,但症状改善不明显,遂来我院就医。
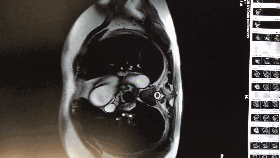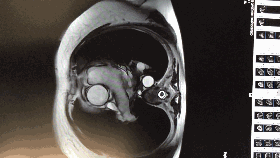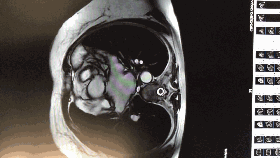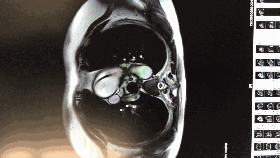
入院心脏彩超
◆左房:39;左室:48;右房:37;右室36。
◆室间隔基底部:22;肌部:16;左室后壁:11
◆心功能:FS:37%;EF:67%
◆二尖瓣前瓣收缩期前向运动致左室流出道狭窄,内径6.5mm,该处记录到收缩期湍流,压差67mmHg。
◆二尖瓣返流:6cm2;三尖瓣返流1cm2
◆结论:肥厚型梗阻性心肌病
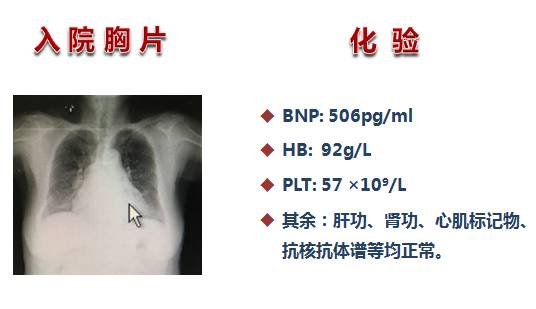
入院诊断及药物治疗
◆肥厚型梗阻性心肌病
——二尖瓣中度返流
——心功能III级
◆轻度贫血
◆药物治疗:美托洛尔缓释片 23.75mg,1/早
曲美他嗪片 20mg,3/日
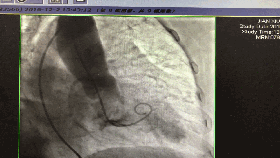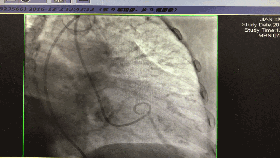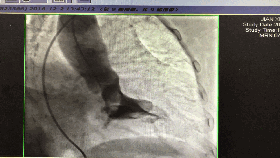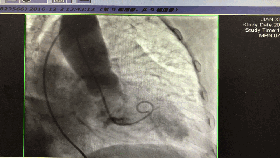
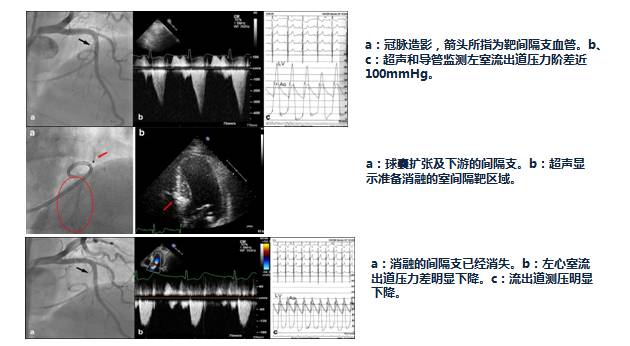
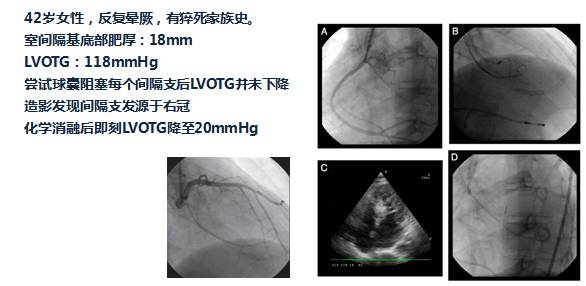
入院第5天行选择性冠脉造影+室间隔化学消融+ICD植入
◆左、右冠状动脉未见明显狭窄,前降支第一、第二间隔支消失,第三间隔支存在。
◆测压:左心室 235/12mmHg;左室流出道 162/27mmHg;主动脉108/57mmHg。
◆先植入单腔ICD,再消融第三间隔支。
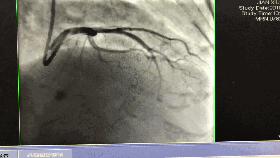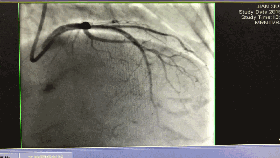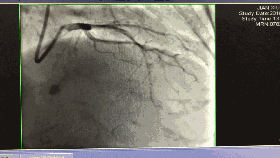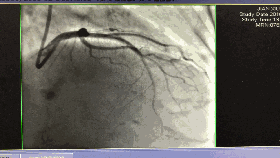
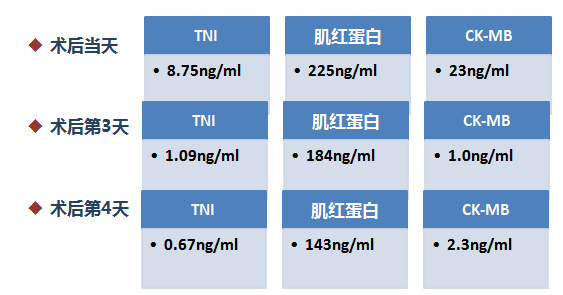
围术期心梗标记物的波动
围术期的波折
◆围术期反复发作癫痫,给予咪达唑仑和左乙拉西坦治疗。
◆反复囊袋出血及处理囊袋,HB从92g/L,下降至69g/L,给予输血治疗。
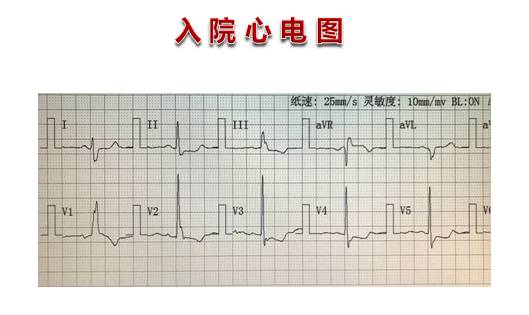
术后复查心电图
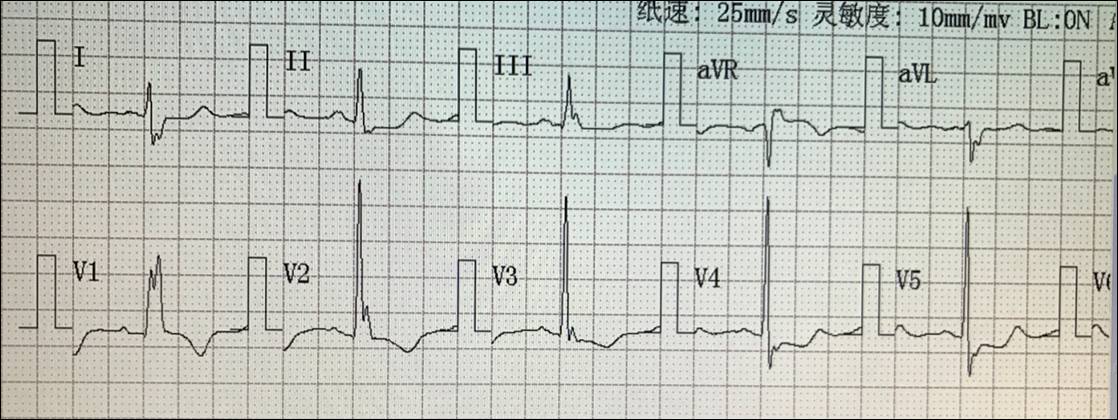
术后复查心脏彩超

术后1月复查心功能好转
◆术前:NYHA III级;术后1月:接近NYHA II级。
◆术前BNP:506pg/ml;术后1月:185pg/ml
◆未来将会继续随访:心功能、心脏结构、ICD放电
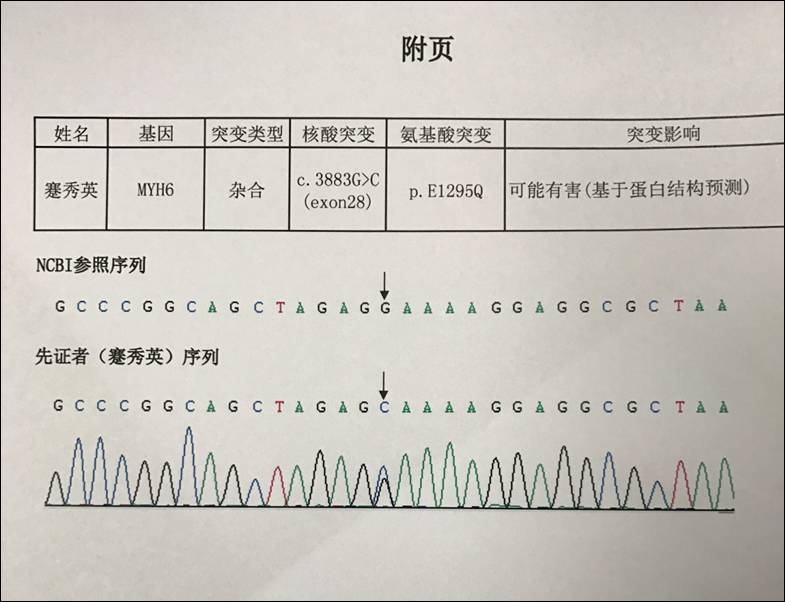
基因检测报告
MYH6基因突变,常染色体显性遗传
肥厚型梗阻性心肌病
(hypertrophic obstructive cardiomyopathy,HOCM)
◆HOCM是一种常见的遗传性心血管病。
◆HOCM患者猝死风险高,是年轻的竞技性运动员发生猝死的最常见病因。
◆任意影像学检测显示,并非完全因心脏负荷异常引起的左室心肌某节段或多个节段室壁厚度≥15mm。并伴有左心室流出道梗阻(安静时压力阶差>30mmHg)。

一、HOCM是遗传性疾病
◆早在20世纪初即有人提出本病为先天性疾病。
◆1958年病理学家Donald发现一例年轻的左心室不对称肥厚患者,报道了首例HCM。
◆HCM是多种复杂的遗传学和非遗传学因素相互作用的结果,遗传学因素强于非遗传学因素。约90%以上的HCM病例是家族性的,遗传方式是常染色体显性遗传。
◆目前已经确定了至少有23个相关致病基因,其中8个基因中至少确定了1400个突变,使得在分子层面上对HCM 病因有了更加深入的认识。
◆由于遗传性HCM突变位点很多,因此大部分突变的发生率都很低,最常见的四种突变是MYH7、MYBPC3、TNNT2和TNNI3,分别编码β-MyHC、肌球蛋白结合蛋白-C、肌钙蛋白T和肌钙蛋白I,占了家族性HCM病例的60%以上。
二、HOCM与猝死
◆1.心衰:
◆2.心绞痛:
◆3.晕厥:
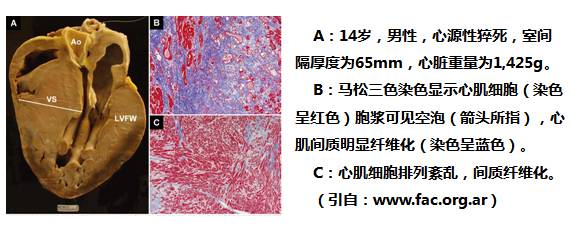
◆4.猝死:是HOCM最严重的表现,且猝死有时是HCM的首发表现。40%的猝死HCM患者发生在运动过程中或运动量突然增加时。
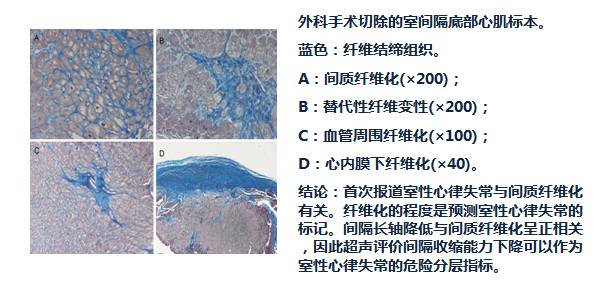
HOCM室间隔心肌纤维化预示室性心律失常
[1]
三、HOCM的影像学检查
《2014 ESC肥厚型心肌病诊断和管理指南》指出虽然HOCM是一种常见的心血管疾病,但几乎没有相应的随机对照临床研究。所以,该指南中的大部分推荐基于观察性队列研究和专家共识

HOCM的超声诊断
◆2014年ESC“指南”强调了超声心动图在HCM诊断中的价值。
◆HCM 患者首次评估时,推荐在患者在坐位、半仰卧位和站立时静息态和做Valsalva动作时进行经胸 2D 超声心动图和多普勒超声心动图检查(I,B)。
◆对于行室间隔化学消融术的患者,推荐进行围手术期经食道超声检查,进一步明确间隔支动脉附近的解剖结构,从而指导消融,并评价术后并发症,并检测残余左室流出道阻塞。
隐匿性HOCM的超声诊断
休息时无左室流出道压差的患者,可通过运动、Valsalva动作、吸人硝酸异戊酯、输入多巴酚丁胺等方法激发左室流出道压差出现。其中运动方法最符合人体生理变化,是目前国外一些大的心肌病中心推荐的方法。通过运动试验可判断患者运动受限的程度;诱发左心室流出道梗阻的情况;若患者运动时收缩压下降,则是猝死的主要危险因素。
HOCM的超声诊断
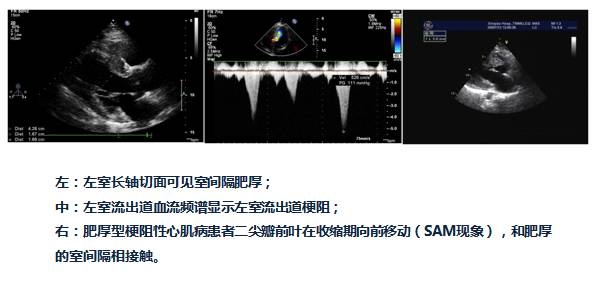
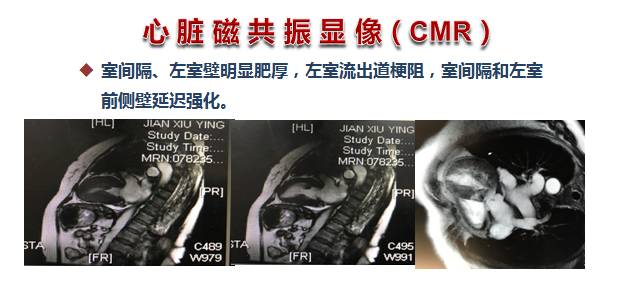
◆CMR是目前最敏感、可靠的无创诊断方法。
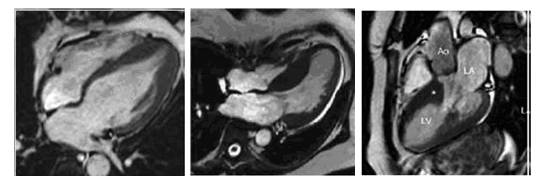
我国2015年“心脏磁共振诊断心肌病”的专家共识建议以下情况推荐CMR检查:① 可疑HCM,超声诊断不明确时;② 可疑心尖部或侧壁肥厚以及非缺血性心尖室壁瘤的患者;③ 需进一步评估左心室结构(乳头肌病变等)以及心肌纤维化时;④ 与其他类型左心室肥厚表现心肌病(心肌淀粉样变等)的鉴别诊断;⑤ 室间隔化学消融及切除术术前指导与预后评估。
钆对比剂延迟强化(LGE)是目前临床评估心肌局灶纤维化最有效的方法,表现为肥厚心肌内局灶或斑片状强化。
2014ESC“指南”建议由心脏成像和心肌病检查经验丰富的团队进行 CMR 检查,对于无禁忌症且超声心动图声窗不足以诊断的疑似 HCM 患者,建议进行 LGE磁共振检查(I,B)。
HOCM的核磁诊断
四、HOCM的治疗目的和现状
◆治疗目的:减轻和解除左心室流出道梗阻,缓解症状,改善预后。
◆尚无根治方法。
◆一般可以正常工作和学习,禁止参加竞技性体育运动。
◆预防感染性心内膜炎。
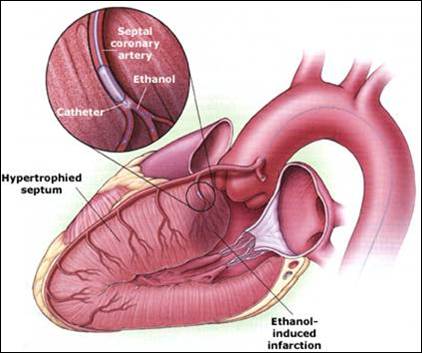
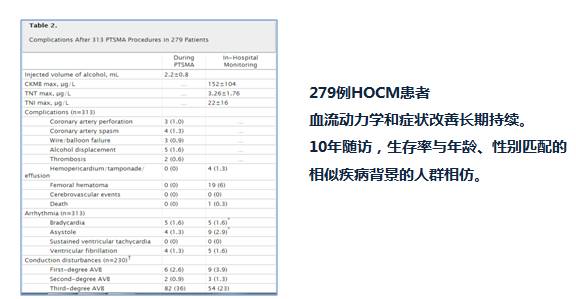
PTSMA是改善HOCM梗阻的有效方法
◆最早由英国医生Sigwart于1993年提出,1995年正式投入临床应用,应用越来越广泛。
◆PTSMA系将无水乙醇注射进入给肥厚室间隔心肌供血的相应间隔支冠脉,造成室间隔心肌缺血坏死、变薄、运动减弱,从而使左室流出道增大,流出道梗阻解除。
2014ESC关于PTSMA的建议
◆多学科专家团队中经验丰富的医生进行室间隔消融手术。NYHA 功能分级 III-IV 且静息或刺激后最大 LVOT 压差 ≥ 50 mm Hg 的患者,建议接受室间隔消融手术以改善症状(I,B)。
◆反复发作劳力性晕厥的患者,应考虑进行室间隔消融手术(IIa,C)。
◆同时出现室间隔消融适应证和其他需要手术干预(如二尖瓣修复/置换,乳头肌干预)的患者,建议进行室间隔切除而非室间隔消融手术(I,C)。
◆值得警惕的是,酒精间隔消融术后并发症较多且发生率较高,如一过性AVB(50%)、持续AVB(10%~20%)、持续性VT(住院时5%)等。此外还可能出现非治疗性心肌梗死如前降支撕裂、酒精泄露、注入部位不当引起无再流、左前降支或左主干损伤等。
一种新的PTSMA栓塞材料
[2]
◆最早由荷兰报道
◆微球体之前被广泛用于止血、肿瘤的血管介入治疗
◆与酒精比较:可能更简便、安全Embozene® Microspheres微球生物相容性好,不可吸收,水凝胶核,无机多聚体表面,直径40 μmto 900 μm。
◆应用2例HOCM,NYHA IV级,安全性和有效性好。
除了间隔支,还有别的靶血管吗?
[3]
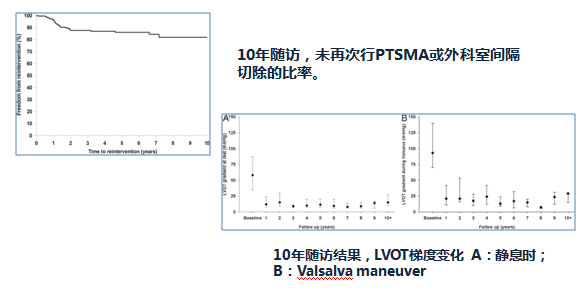
PTSMA术后的长期随访: Scandinavian多中心资料
[4]
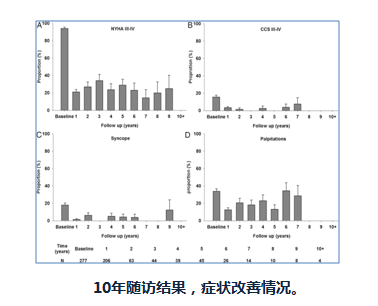
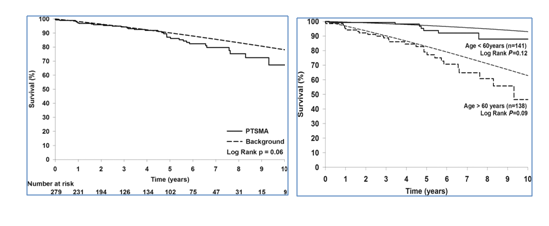
PTSMA VS 外科间隔切除术
病例观察:25例PTSMA,26例外科手术。
[5]
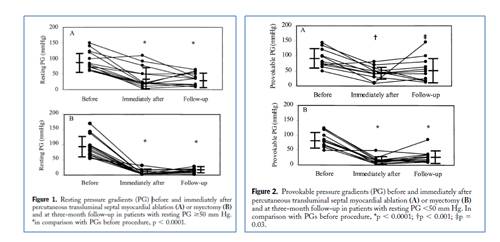
[6]
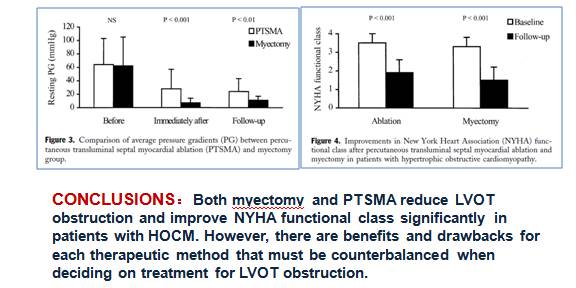
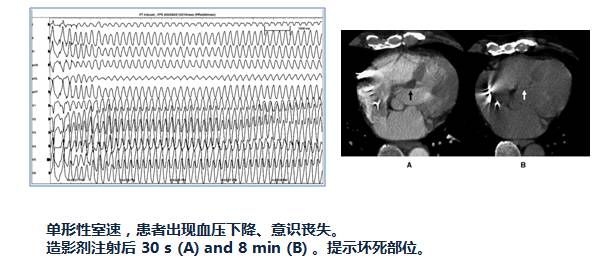
PTSMA术后恶性心律失常风险增加

[7]
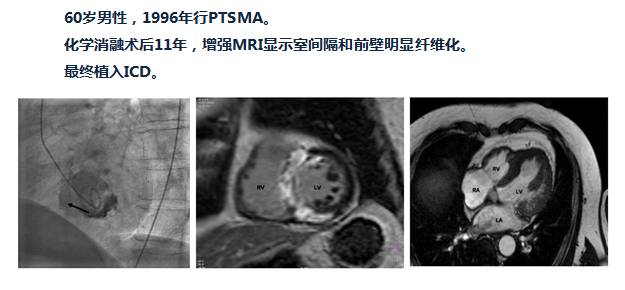
[8]
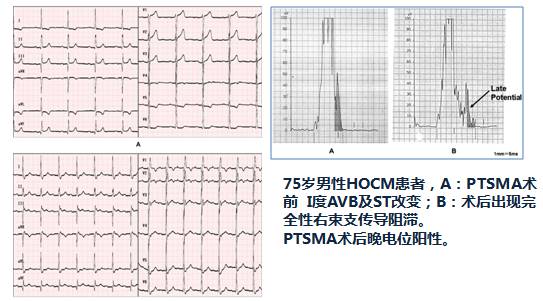
[9]
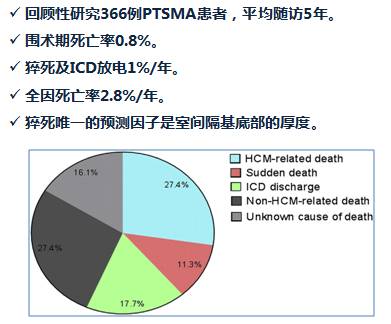
HCM患者SCD的危险分层
[10]
◆连续观察了6个中心的3675 例HCM患者,平均随访5.7年。
◆2014年ESC提出HCM危险因素:年龄、室壁厚度、左心房内径、LVOTG、SCD家族史、NSVT、晕厥、运动时血压异常反应
◆5年心源性猝死风险=1—0.998exp (预后指数)
◆预后指数=[0.15 939 858×最大室壁厚度(mm)]一[0.00 294 271×最大心室壁厚度2(mm)2]+[0.0 259 082×左心房内径(mm)]+[0.00 446 131×最大(静息/Valsalva动作)左心室流出通道压力阶差(mm Hg)]+[0.4 583 082×心源性猝死家族史]+[0.82 639 195×NSVT]+[0.71 650 361×不能解释的晕厥]-[0.01 799 934×临床评估年龄(年)]。
◆是第一个经过证实的HCM猝死风险模型,利用现有的临床数据。
2014“ESC”预防HCM猝死建议
◆建议所有HCM 患者应避免竞争性运动(I,C)。
◆对于因室性心动过速或室颤发生心脏骤停的幸存患者,或自发持续性 VT 引发晕厥或血流动力学异常且预期寿命>1 年的患者,建议植入 ICD(I,B)。
◆如果患者未来5年内猝死风险≥6%,并且还存活1年以上,建议植入ICD。
皮下ICD(S-ICD)推荐
[11]
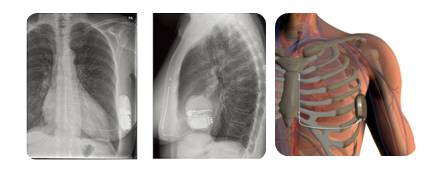
◆S-ICD系统的主要优点为:1. 可提供对室性快速性心律失常的有效除颤治疗;2. 无血管损伤风险;3. 无心腔内感染的风险;4. 保留外周静脉的通道;5. 避免静脉导线拔除的风险。6. 可按照解剖标志放置,植入时无需X线透视。
◆主要缺点:1. 无心动过缓起搏功能;2. 不能提供ATP治疗,只能提供电击治疗。即该系统缺乏无痛治疗的措施。对某些存在单形性室速且能被ATP终止的患者不适用该系统;3. 无心房诊断功能;4. 电击后30秒的起搏会引起患者的疼痛等不适;5. 脉冲发生器偏大,瘦小的患者植入时可能存在问题;6. 目前仍缺乏大规模多中心和大样本的临床研究结果。
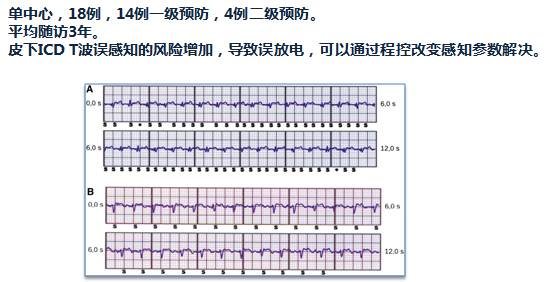
S-ICD预防HCOM猝死的长期临床观察
[12]
参考文献
[1]Europace. 2013 Sep;15(9):1319-27.
[2]Neth Heart J. 2013 May;21(5):245-8.
[3]International Journal of Cardiology 162 (2013) e51–e52
[4]Circ Cardiovasc Interv. 2011 Jun;4(3):256-65.
[5]JACC. Vol. 38, No. 7, 2001
[6]Acta Cardiol. 2012 Oct;65(5):521-5.
[7]International Journal of Cardiology 145 (2010) e3–e5
[8]International Journal of Cardiology 119 (2007) 403–407
[9]Canadian Journal of Cardiology 31 (2015) 1245e1251
[10]European Heart Journal (2014) 35, 2010–2020
[11]J Am Coll Cardiol 2014;63:1473–1479 J Am Coll Cardiol 2015;65: 1605–1615.
[12]Clin Res Cardiol (2016) 105:89–93
专家简介

博士,中共党员
王江,博士,中共党员,现任第三军医大学附属新桥医院全军心血管病中心副主任医师、副教授、硕士生导师
◆兼任第三军医大学高原疾病学教研室主任。赴美国休斯敦医学中心研修一年。主要的临床和科研方向为心力衰竭的防治。擅长心衰的综合化管理、起搏器植入和心衰的再同步化治疗,在提高心脏再同步化治疗的成功率、最佳电极定位提升CRT效能和术后优化方面做了较为细致的工作。是国家冠脉介入培训导师。获得重庆市科技进步一等奖1项;获得实用新型专利2项(第一完成人);承担国家自然科学基金和重庆市科委课题等多项;主编国家“十二五”优秀图书《临床心力衰竭学》(500万字),副主编《临床心肌病学》、《临床心血管遗传病学》等, 参编《内科学及野战内科学》、《心力衰竭诊治新进展》、《心力衰竭》等多部教材及专著。第一作者发表SCI及统计源期刊论著20余篇,多次获得全国心血管病大会优秀论文。
◆获得中华医学会首届全国青年教师教学基本功竞赛一等奖;被评为总后勤部首届“教学标兵”;是“中国医学教育慕课联盟”优秀教师。主编的电教教材《挤压综合征》获得军队优秀电教教材一等奖。
◆先后荣立个人三等功2次;被评为重庆市沙坪坝区“十佳健康卫士”等。担任中华医学会心血管分会心衰学组 委员,中国医师协会心力衰竭委员会委员,中国医师协会心力衰竭委员会女性心力衰竭学组委员,中国心力衰竭学会 委员,中国心电信息分会 委员,中国中西医结合学会血管-脉络病专业委员会 青年委员,重庆市医学会心血管分会起搏与电生理学组青年委员;《中国临床医师杂志》、《中华心力衰竭和心肌病杂志》、《第三军医大学学报》等杂志编委。