

患者男性,71岁,主诉因胸闷伴喘憋半小时于2016-2-27 23:09来诊。
患者晚饭后散步出现突发的胸闷,伴喘憋、呼吸困难,大汗淋漓,恶心呕吐来诊。
既往高血压病史20余年,长期口服降压药(美托洛尔、 海捷亚)治疗,血压控制良好,否认冠心病、糖尿病史,1月前体检心彩超未见异常。心电图:窦性心律。
➤ BP142/85mmHg, P135次/分,R38次/分, SP0255%
➤ 急性痛苦面容,端坐位,颜面口唇紫绀明显,口腔可见大量分泌物,双肺可闻及广泛干、湿性啰音,心音低钝,律齐整,各瓣膜听听诊区未闻及病理性杂音,腹平软,无压痛,肝脾肋下未触及,双下肢无水肿,病例反射未引出,四肢肌力、肌张力正常。四肢湿冷,四肢动脉搏动一致。下肢未见静脉曲张,腓肠肌无压痛。
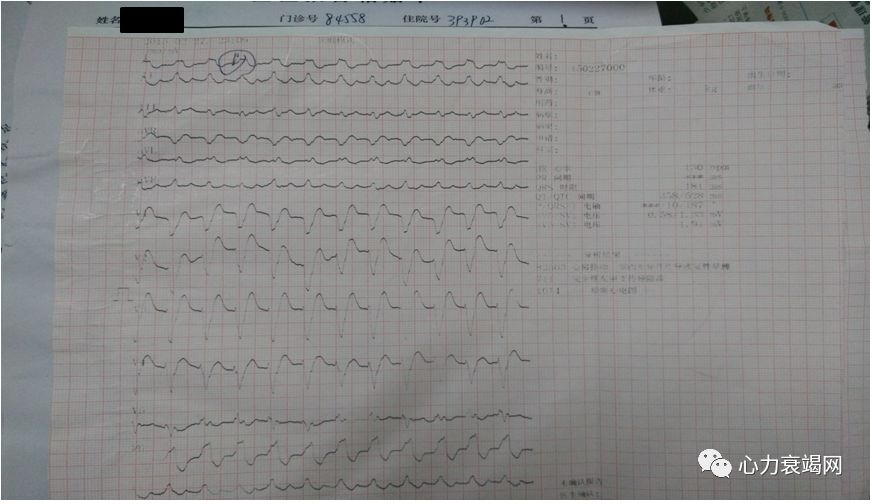
ECG:房扑,完左
患者突然出现烦躁、血压下降,随即意识不清、颜面及口唇青紫、大汗、四肢厥冷,心率减慢。
立即给予经口气管插管,多巴胺升压,有创呼吸机辅助通气,1分钟后患者血压上升,BP90/50mmHg,P 136次/分,R 44次/分,SP02 70%。自气管插管内吸出大量粉红色泡沫样痰。


lA:39 LV:58 EF:39%
冠心病
急性冠脉综合征
非ST段抬高性心肌梗死
心功能 Ⅲ级 (killip)
急性左心衰
阵发性房扑
急性Ⅱ型呼吸衰竭。
代谢性酸中毒合并呼吸性酸中毒
急性肾损伤
高血压病3级 极高危
有创呼吸机SIMV模式 氧浓度 96%,潮气量500ml,PEEP6.0,频率12次/分,压力支持12cmH2O。
速尿 40mg静推
镇静镇痛治疗
抗血小板抗凝: 阿司匹林、氯吡格雷各300mg胃管内注入、低分子肝素皮下注射
抗缺血:暂缓
碳酸氢钠100ml静点
患者神志转清
BP112/70mmHg, P95次/分,R28次/分, SP02 90%(FiO2 60%)
双肺闻及湿罗音较前减少,心率95次/分
尿量800ml
抗栓治疗、他汀稳定斑块、硝酸甘油泵入抗缺血、ACEI暂缓
除常规治疗外加用新活素: 1.5ug/kg缓慢静推,继之以0.0075ug/kg.min静脉泵入,并逐渐加量至0.020ug/kg.min维持
拔出气管插管,静卧无明显呼吸困难
BP127/85mmHg, P75次/分,R18次/分, SP02 95%,Fi O2 30%
双肺底少许湿罗音.心率75次/分
尿量2000ml /24小时
4天后病情平稳转入普通病房

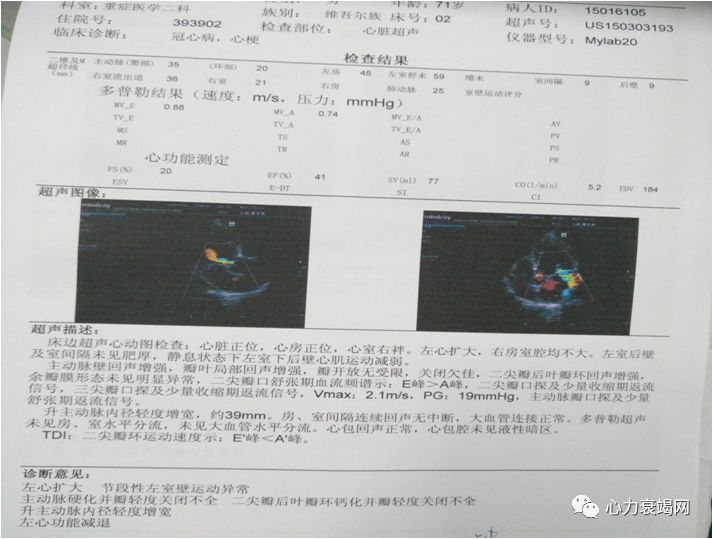
lA:45 LV:59 EF:41%
后续治疗:在普通病房继续抗血小板抗凝,抗缺血 稳定斑块治疗;
患者及家属拒绝介入治疗;一周后病情好转出院。
急性冠脉综合征:关于uA/NSTEMI诊断和危险分层的建议:
临床表现:缺血引起的肺水肿,低血压,新出现的完左,房扑(心动过速),心肌损伤标记物升高
高危
ACS合并急性左心衰定义:一组多种病因引起的急性临床综合征由于心脏结构/功能异常导致急性呼吸困难、下肢水肿、肺部啰音伴有血浆利钠肽的显著升高,常常危及生命,需要立即进行医疗干预。
通常uA/NASTEMI患者有下列情况时应尽早行冠状动脉造影检查:
(1)uA/NASTEMl患者伴明显血液动力学不稳定;
(2)尽管采用充分的药物治疗,心肌缺血症状反复出现
(3)临床表现高危,例如:与缺血有关的充血性心力衰竭或恶性室性心律失常
(4)心肌梗死或心肌缺血面积较大,无创性检杳显示左心功能障碍,左室射血分数(LvEF)<35%
(5)做过PCI或CABG又再发心肌缺血者。
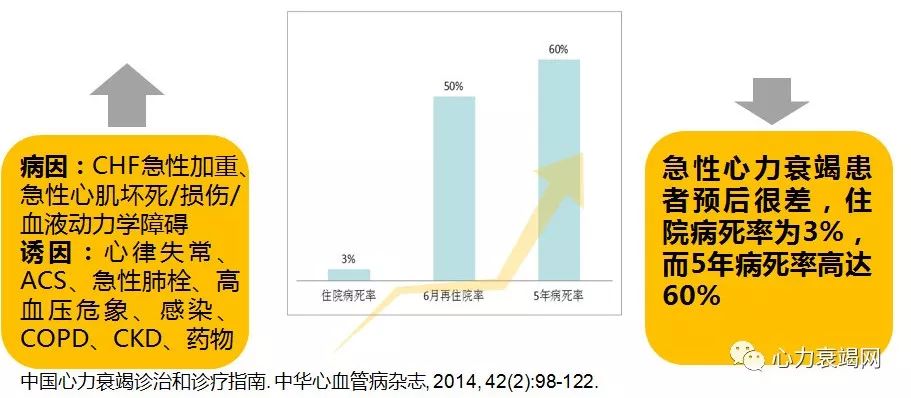
急性心力衰竭(急性心衰综合征):
已成为>65岁患者住院的主要原因,其15-20%为新发心衰
改善急性心衰症状,稳定血流动力学状态,避免急性心衰复发,改善远期预后

主动脉内球囊反搏(IABP):可有效改善心肌灌注,又降低心肌耗氧量和增加心输出量。适应证(Ⅰ类B级),包括AMI或严重心悸缺血并发心源性休克,且不能由药物纠正;伴血流动力学障碍的严重冠心病(如AMI伴机械并发症);心肌缺血或急性重症心肌炎伴顽固性肺水肿;作为左心室辅助装置(LVAD)或心脏移植前的过渡治疗。
机械通气:指征为心跳呼吸骤停而进行心肺复苏及合并Ⅰ型或Ⅱ型呼吸衰竭。包括无创呼吸机辅助通气(Ⅱ a类,B级)或气道插管和人工机械通气。
血液净化治疗:适应证(Ⅱ a类,B级)为高容量负荷如肺水肿或严重的外周组织水肿,且对利尿剂抵抗;低钠血症(血钠< 110mmol/L)且有相应临床症状如神志障碍、肌张力减退、腱反射减弱或消失、呕吐以及肺水肿等。肾功能进行性减退,血肌酐>500umol/L或符合急性血液透析指征的其他情况可行血液透析治疗。超滤对急性心衰有意,但并非常规手段。(UNLOAD研究)
心室机械辅助装置(Ⅱ a类,B级):急性心衰经常规药物治疗无明显改善时,有条件的可应用该技术。如:体外模式人工肺氧合器(ECMO)、心室辅助泵等。
中国心力衰竭诊治和诊疗指南. 中华心血管病杂志, 2014, 42(2):98-122.
1、强调在急性心衰患者中早期筛选ACS患者紧迫性,牢记ACS的诊断、危险分层及早期再灌注指证
2、重视低氧患者早期呼吸机辅助治疗,治疗模式个体化
3、重视肾功能检测,适量利尿剂是防止心肾综合征的重要环节
4、急性心衰的急性期治疗,纠正血液动力学紊乱—改善心衰症状
5、稳定期治疗,病因及诱因的治疗—避免复发
6、出院前及长期治疗,逆转心脏和血管的重构—改善远期预后
7、所有患者必须查脑利钠肽
➤ 急性心衰的排除标准:BNP<100 pg/ml NT-proBNP<300pg/ml
8、根据血液动力学特点决定早期药物的选择
➤ 利尿剂:为容量负荷过重患者一线用药,尽早静脉使用襻利尿剂
➤ 血管扩张剂:压力或容量负荷过重
➤ 正性肌力药:低血压、低灌注、低心排量