




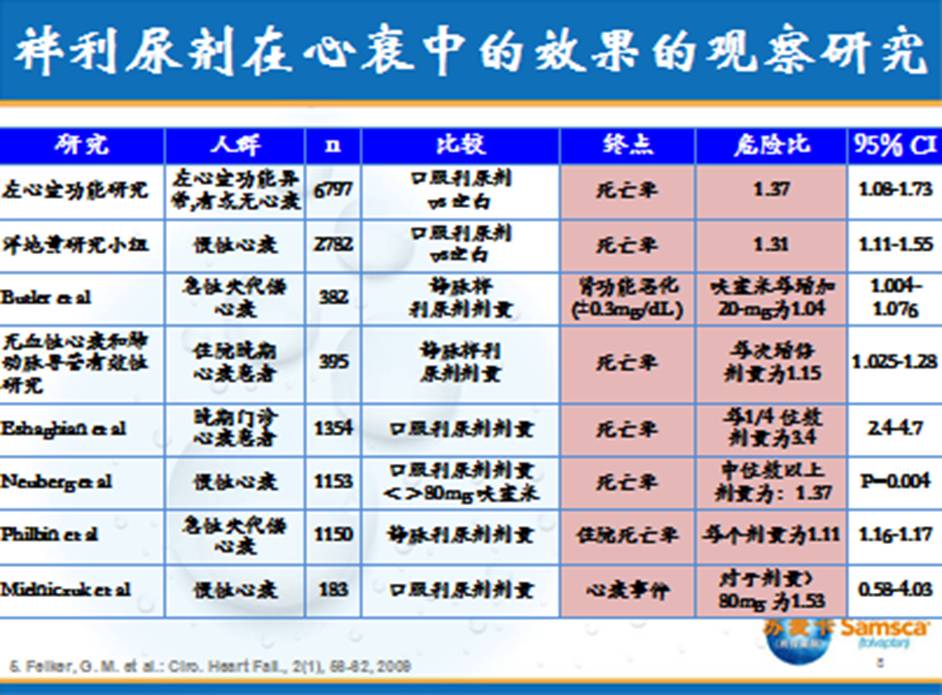
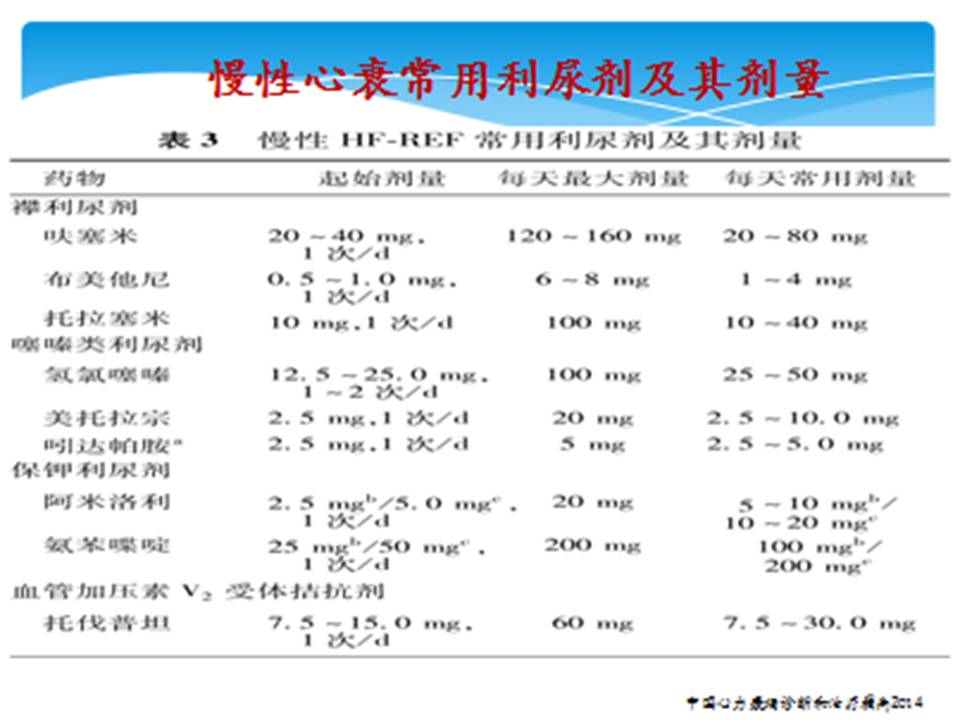
利尿剂在急性心力衰竭中的推荐级别:
Ⅰ级:
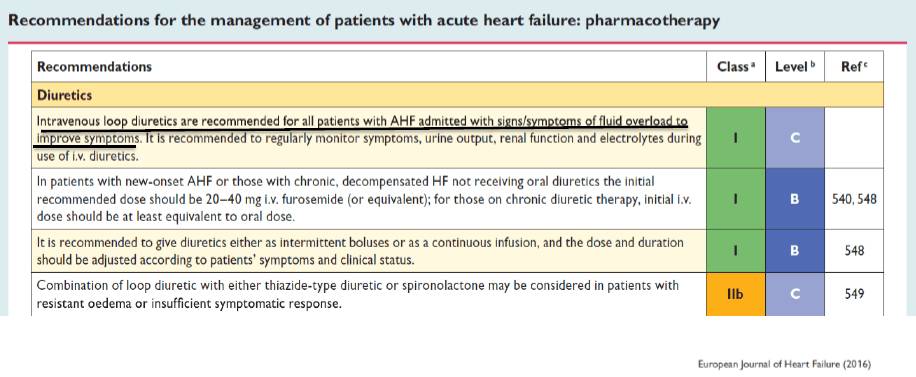
利尿剂不能充分解决心力衰竭的液体滞留:
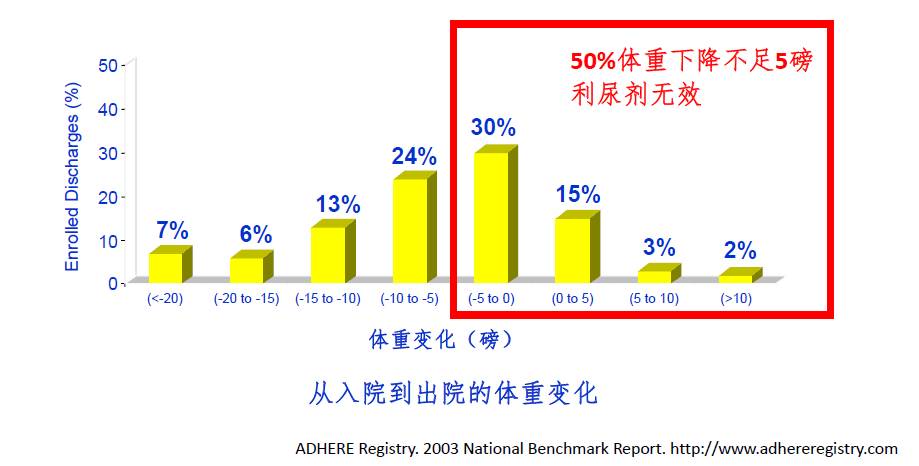
利尿剂面临的挑战:
利尿剂抵抗(35%);
电解质紊乱;
损害肾功能,降低肾小球滤过率;
神经内分泌激活(RAAS、SNS);
增加心肌组织醛固酮的摄取;
间接降低心排量;
增加血管阻抗;
与利尿治疗相关的致残或死亡;
利尿剂可能增加死亡风险:
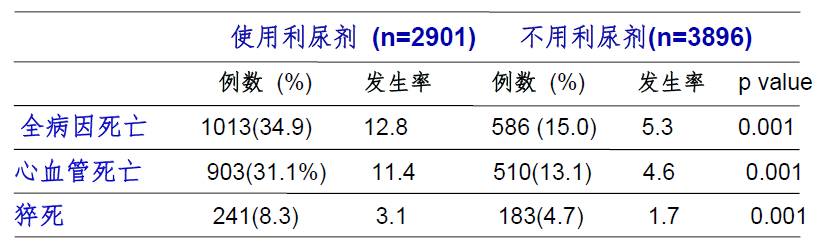
减轻容量负荷路在何方
不同治疗方法的排钠能力比较:
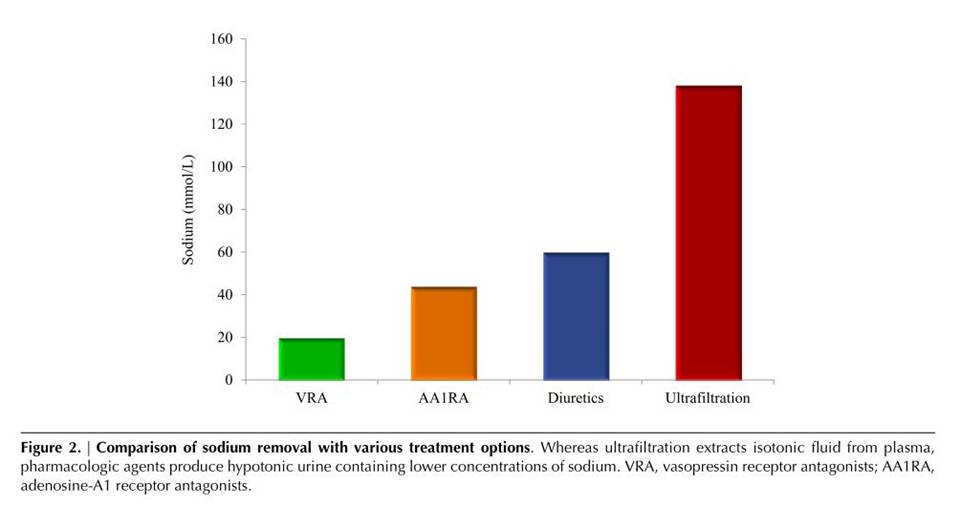
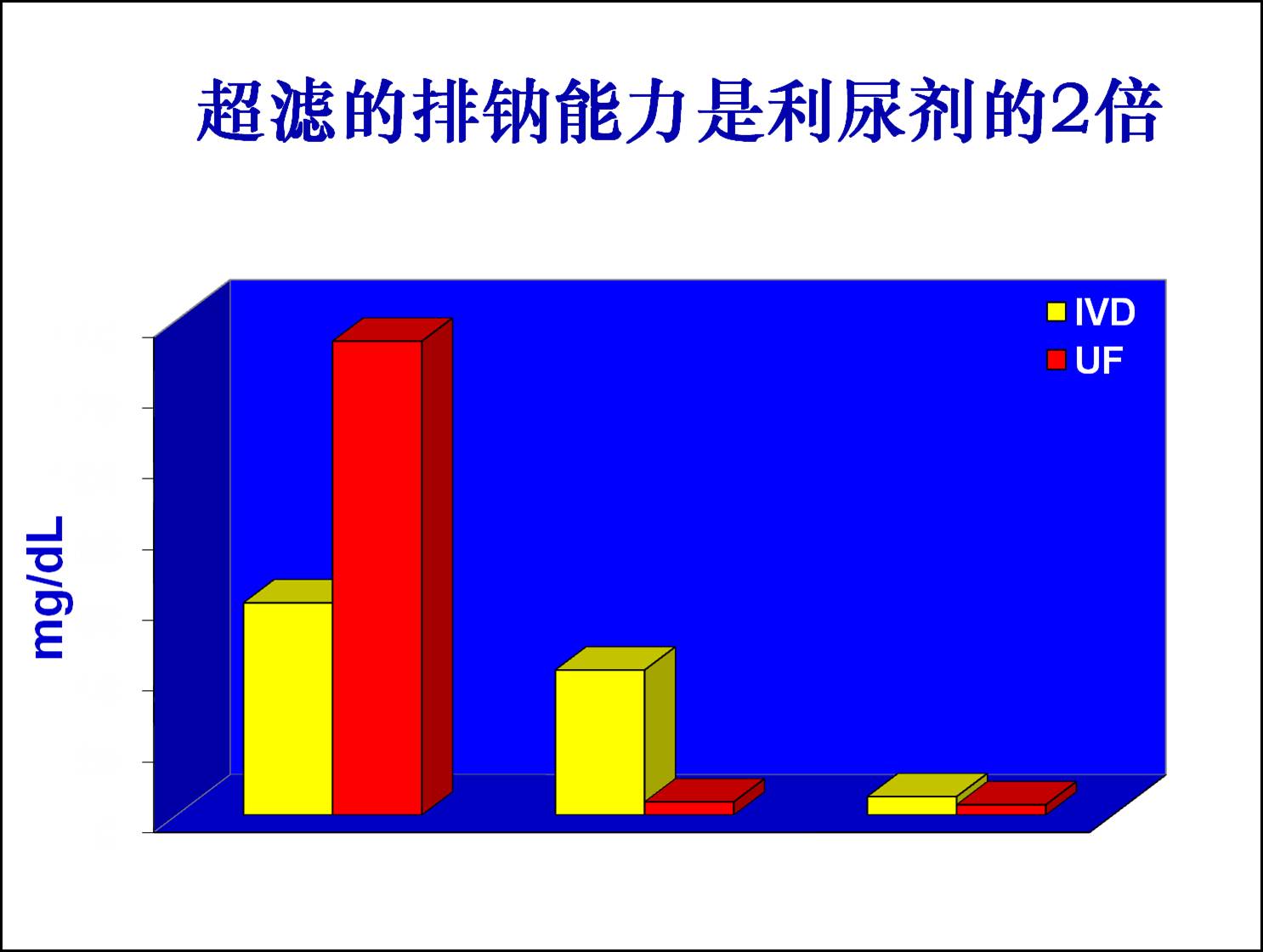
血液超滤概念的提出:
血液超滤是全血通过半透膜时利用跨膜压力梯度分离得到血浆水分的一种过程。
1974年Silverstei首次使用泵驱动的体外超滤技术治疗长期血液透析患者;
1979年Gerhardt第一次使用血液超滤治疗心力衰竭患者。
血液净化原理:
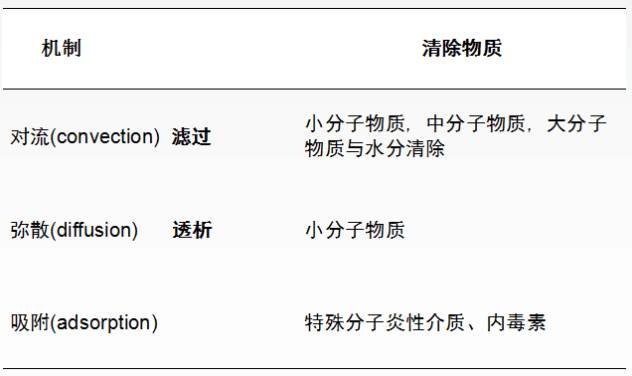
血液净化的类型:
连续性静静脉血液滤过(CVVH);
连续性静静脉血液透析(CVVHD);
连续性静静脉血液透析滤过(CVVHDF);
高容量血液滤过(HVHF);
静脉-静脉缓慢连续性超滤(VVSCUF);
连续性血浆滤过吸附(CPFA);
血浆置换(PE)。
缓慢超滤模式:
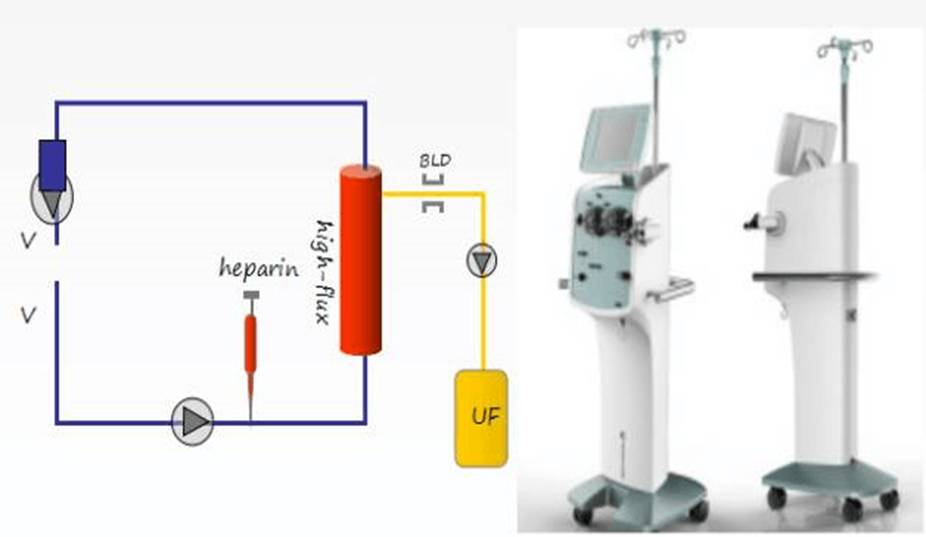
心衰专用超滤设备:
小膜面积滤器0.1-0.3m2 ;
低血流速度(血泵10-50ml/min);
低体外循环容积 50-65ml ;
外周浅表静脉或中心静脉;
不需要透析技术支持。

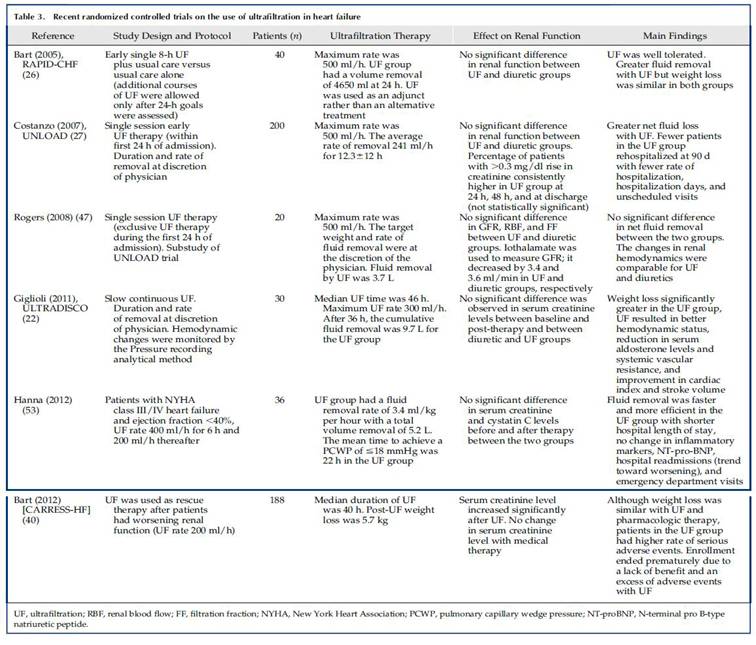
随机对照临床试验:
非对照临床试验:

超滤在心力衰竭中安全性与有效性分析-meta:
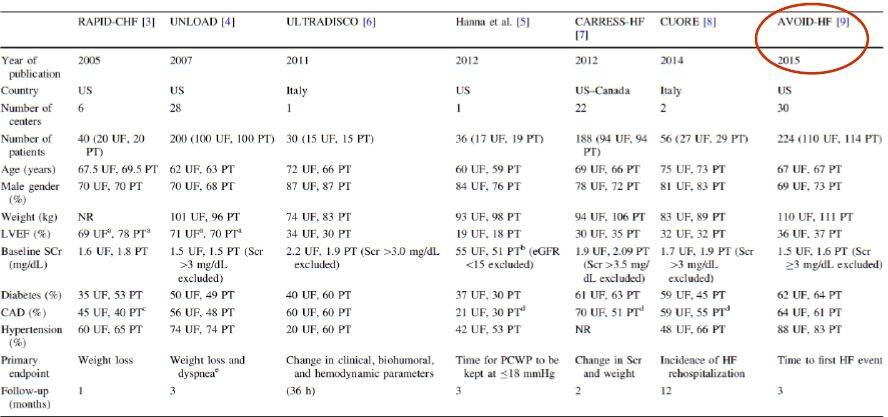


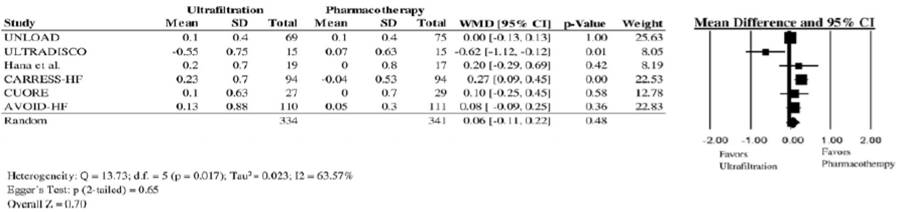

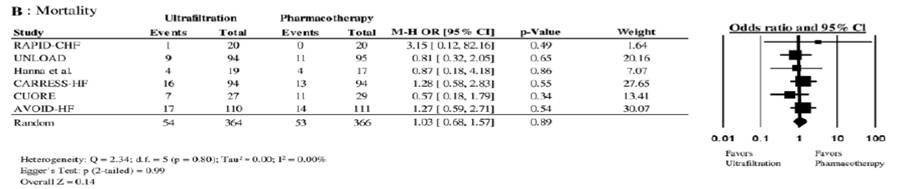
UNLOAD研究:

试验流程:



中国心力衰竭诊治指南2014:

超滤治疗的时机:
建议早期使用:
RAPID-CHF试验:
入院24小时内;
结果发现:体重下降与液体清楚方面,超滤治疗优于利尿剂。
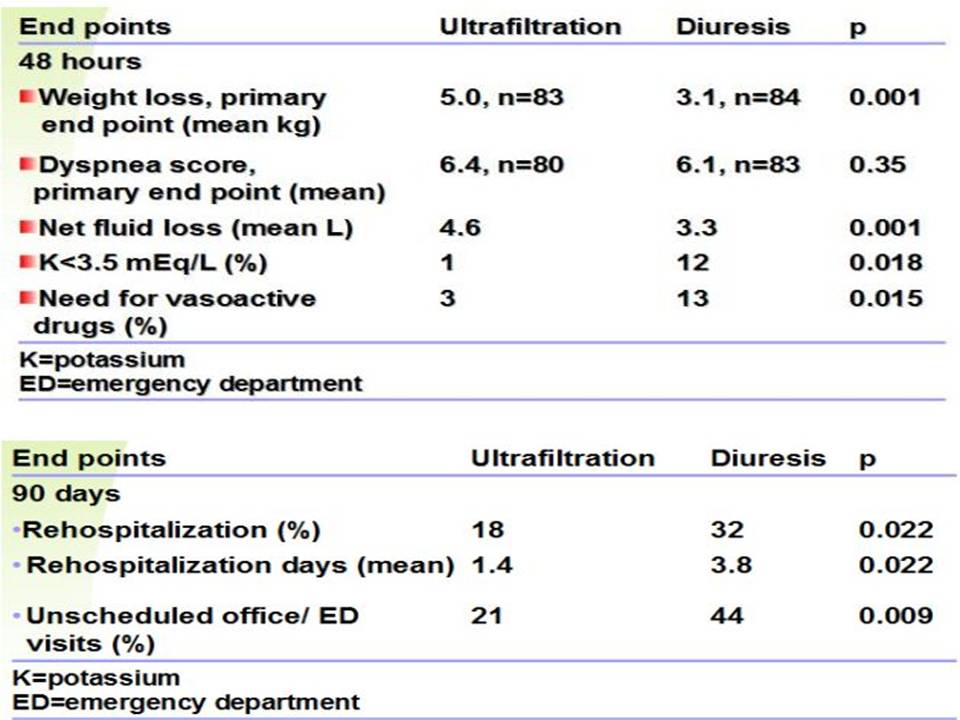
UNLOAD研究:
早期超滤;
结果发现:超滤治疗体重降低显著,超滤治疗90天再住院率更低、低血钾发生率更少;出院时肌酐升高类似。
非“挽救性”
CARRESS-HF研究:
入选:急性失代偿心衰伴肾功能恶化的患者。
设计:阶梯药物治疗或血液超滤治疗组。
主要终点:96h患者体重和血肌酐水平的变化。
结果:
两种治疗策略在体重减轻方面作用相似;
超滤组肌酐明显升高;
死亡率和心衰住院率方面无差别。
分析:针对心肾综合征这一特定的患者人群,无论采取哪种治疗策略,总体预后都很差,1/3的患者在60天因心衰死亡或再次住院,实际上,达到CARRESS-HF研究药物阶梯治疗的每日3-5L尿量不太现实。
超滤治疗的安全性:
低血容量和低血压:
低血压发生率20%(透析机或血液滤过治疗心力衰竭的时代)。
血浆再充盈率(PRR)概念:超滤直接从血浆中清除体液,同时组织间隙的液体向血管内回流;
影响因素:血浆胶体渗透压和组织静水压,通常成年人的PRR在500ml/h以上;
UNLOAD研究证实超滤速度小于500ml/h,超滤治疗组与药物对照组低血压事件发生率没有差别;
超滤速度和PRR的动态平衡决定了血浆容量的变化。
心力衰竭的超滤治疗宜采取连续缓慢的超滤方案,且超滤速度≤PRR。
对肾功能的影响:
CARRESS-HF研究显示超滤治疗组,96小时的肌酐水平较基线升高,1个月后回到基线值;
UNLOAD试验、ULTRADISCO等研究认为超滤对肾功能无不利影响;
荟萃分析显示,超滤组治疗后肌酐浓度无明显改变;
改善利尿剂抵抗。
电解质和酸碱平衡:
等渗清除钠、水;
允许血浆小分子溶质自由通过;
不改变血浆小分子溶质浓度;
阻挡大分子物质通过;
血浆钾钠氯、碳酸氢、pH无明显变化。
凝血与出血风险:
UNLOAD研究证实超滤治疗出血发生率低,凝血规范管理至关重要。
超滤的并发症:
临床并发症:
出血;
血栓;
感染和败血症;
生物不相容性和过敏反应;
低温;
营养丢失;
低血压,低血容量;
电解质紊乱。
技术并发症:
血液通路不畅;
体外循环凝血;
气栓;
滤器功能丧失。
超滤治疗禁忌症:
肌酐≥3mg/dL;
收缩压≤90mmHg,末梢循环不良;
肝素抗凝禁忌证;
严重二尖瓣或主动脉瓣狭窄;
需要透析或血液滤过治疗者;
全身性感染,有发热、全身中毒症状等表现。