


在深圳心力衰竭国际发展论坛暨心力衰竭治疗研讨会•深圳站活动中,来自深圳市中医院的匡荣仁医师为我们带来了题为“病例讨论”的精彩报告。

◆卢某,男,94岁,广东梅州人
◆入院时间:2017-6-4
◆主诉:反复胸闷、气促3年余,加重2天
◆患者3年前反复中体力活动时胸闷、气促,经休息后症状可以缓解,伴咳嗽咯痰、心悸、双下肢水肿,无胸痛,无关节疼痛,2014年12月在我院住院彩超提示:LA38mm、LV40mm、RA67*55mm、RV25mm;二尖瓣退行性变并中重度反流;三尖瓣中重度反流伴肺动脉高压(49mmHg);心包积液;EF59%。 BNP 285 pg/ml。诊断为“瓣膜性心脏病 二尖瓣、三尖瓣中重度返流 心功能不全,房颤”,予以抗血小板、利尿、改善心肌重构等治疗后病情好转出院。
◆出院后口服“氢氯吡格雷、呋塞米片、螺内酯、单硝酸异山梨酯缓释片、培哚普利片”等药物,但是胸闷、气促、心悸症状时有再发,并多次住院治疗。
◆2天前患者无明显诱因胸闷、气促症状加重,咳嗽,咯黄痰,不能平卧,送入急诊HR 160次/分 ,BP 181/103mmHg,口唇紫绀,考虑“急性左心衰”,予硝普钠、速尿、西地兰、头孢曲松后症状稍好转,收入我科。
◆“支气管哮喘”病史30余年,时有咳嗽咳痰;
◆发现“双下肢动脉粥样硬化伴斑块形成”3年;
◆“高尿酸血症”病史3年;
◆“双膝关节退行性骨关节病,骨质疏松”病史8月;
◆否认“冠心病、高血压,糖尿病、高脂血症、肾病”等病史;
◆否认传染病史。
◆T:37.1℃,P:100次/分,R:25次/分 ,BP:115/65mmHg
◆半卧位,急性面容,巩膜黄染
◆颈软,颈静脉充盈
◆右下肺呼吸音减弱,双下肺可闻及湿啰音
◆心界左扩大,心率141次/分,心律不齐,心音强弱不等,心尖区及三尖瓣区可及3/6吹风样杂音。
◆肝颈回流征阳性,腹部体查阴性
◆双下肢轻度水肿,神经系统检查无特殊
◆急诊血气分析:PH 7.32,PCO2 32mmHg,PO2 40mmHg,AB 16.3mmol/L,SB 17.4mmol/L,ABE -8.3mmol/L,SBE -8.6mmol/L
◆急诊心功:cTnI<0.05ng/ml,BNP 1790pg/ml,D-D 3050ng/ml
◆急诊PCT 0.26ng/ml
◆急诊肾功3项:UREA 10.6mmol/L,CREA 115mmol/L,UA 630umol/L
◆急诊肝功5项:ALT 70.3IU/L,AST 168.7IU/L,TB 60.8umol/L,DB 23.1umol/L,IB 37.7umol/L
◆凝血:PT 29s,PTA 27 %,INR 2.74,APTT 46.6 s
◆急诊血常规:WBC 11.80×109/L,NEUT% 84.8%
◆入院血气分析:PH 7.42,PCO2 20mmHg,PO2 116mmHg,AB 12.9mmol/L,SB 17.4mmol/L,ABE -9.1mmol/L,SBE -10.7mmol/L
◆入院心功:cTnI 0.15 ng/ml ,BNP 1840.0 pg/ml,D-Dimer 3490.0 ng/ml
◆入院心功(3h后):cTnI 0.27 ng/ml ,BNP 2520.0 pg/ml,D-Dimer 4420.0 ng/ml
心电图
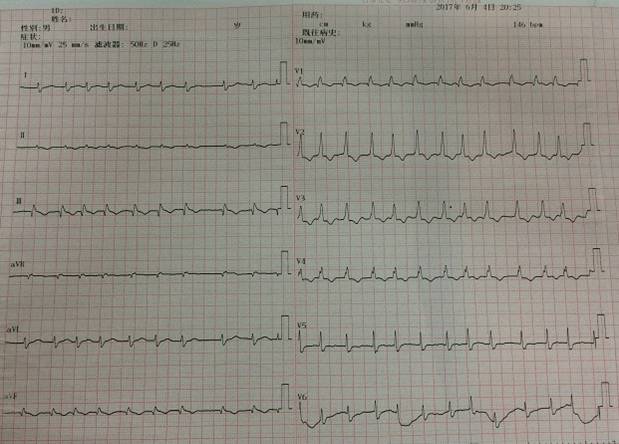
急诊床边彩超:
◆LA39mm,LV38mm,RA:71x54mm,RV:30mm,FS:25%,EF:50%;
◆二尖瓣退行性变并中重度反流;
◆三尖瓣中-重度反流;
◆轻度肺动脉高压36-41mmHg;
◆主动脉瓣少量反流;
◆心包少量积液较大深度约9mm(心底部)。
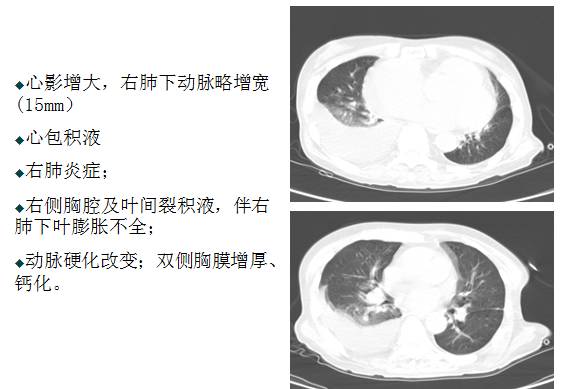
◆瓣膜性心脏病 二尖瓣、三尖瓣中重度反流 肺动脉高压 心功能IV级
◆急性非ST抬高心梗 killip III级
◆心律失常:持久性房颤
◆肺部感染
◆支气管哮喘
◆双下肢动脉粥样硬化
◆高尿酸血症
◆骨质疏松
◆硝酸甘油泵入;西地兰 IV;
◆速尿片 20mg po qd,螺内酯片 20mg qd;临时静推速尿 20mg;
◆波立维 75mg qd,阿司匹林肠溶片100mg qd;
◆依诺肝素钠注射液 0.4ml 皮下注 Q12h;
◆阿托伐他汀钙 20 mg qn;
◆培哚普利 4mg qd;
◆泮托拉唑肠溶 40mg qd;
◆别嘌呤醇片 0.1 qd,碳酸氢钠片 0.5g tid
◆头孢哌酮他唑巴坦(国产)抗炎
◆多索茶碱 0.2g ivgtt;氧气雾化吸入布地奈德+异丙托溴铵 bid;
◆盐酸氨溴索注射液 45mg iv bid;
2017-06-05结果
◆血常规:WBC 18.57 10~9/L,NEUT% 87.5 %,Hb 138 g/L,PLT 118 10~9/L;
◆血脂:TG 0.99 mmol/L,TC 3.18 mmol/L,HDL-C 1.01 mmol/L,LDL-C 2.06 mmol/L;
◆肝功:ALT 679 U/L,AST 2057 U/L,GGT 89.3 U/L,TB 59.8 umol/L,DB 34.2 umol/L,IB 25.6 umol/L,TP 72.0 g/L,ALB 39.2 g/L,GLB 32.8 g/L,A/G 1.20,PA 0.68 umol/L;
◆凝血:PT 44.4 s,PTA 16 %,INR 4.69,APTT 69.7 s
◆6-5停用低分肝素及阿托伐他汀钙,保留双抗,异甘草酸镁护肝,查传染病、腹部彩超未见明显异常;
◆6-6肝功:ALT 562.2U/L,AST 772.2U/L,TB 72.6umol/L,DB 36.5umol/L,IB 36.1umol/L;
◆6-6凝血:PT 30.3s,PTA 25%,INR 2.89,PT-R 2.32,APTT 53.9s;
◆6-6心功: cTnI 0.09ng/ml ,BNP 626pg/ml,D-Dimer >5000 ng/ml;
◆6-6患者症状好转,静息下无明显呼吸困难,心室率100bpm,加用美托洛尔 23.75mg qd。
6-8病情变化
◆患者突发呼吸困难,BP 177/67mmHg, HR 110bpm,R 28次/分,SPO2 86%,双肺大量湿性啰音,考虑急性左心衰发作;
◆予加大吸氧,硝酸甘油泵入,西地兰强心,托拉塞米利尿后症状缓解;
血常规:WBC 12*10~9/L,NEUT% 77 %;
◆心功: cTnI <0.05ng/ml ,BNP 524pg/ml;
◆6-7入量2300ml,出量1700ml;
◆嘱予间断托拉塞米利尿,每日负平衡500-1000ml。
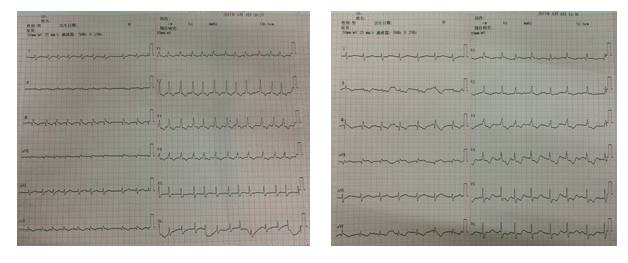
6-9病情变化
6-10病情
◆05:15再次心衰发作,硝酸甘油泵入,西地兰强心,托拉塞米利尿后症状好转;
◆10:00查房意识进一步加重,浅昏迷状态,咳大量粘稠痰,T 38.6℃, BP 150/80mmHg, HR 93bpm,R 25次/分,SPO2 90-98%,痰鸣音明显,双肺少量湿性啰音,出现少尿,250ml/12h;
◆血常规:WBC 16*10~9/L,NEUT% 87%;
◆PCT 1.35ng/ml,
◆痰涂片检出真菌孢子+菌丝,氟康唑抗真菌;
◆吸痰,换用舒普深抗炎;丙种球蛋白;
◆cTnI <0.05 ng/ml,BNP 305pg/ml;
◆肝功:ALT 177U/L,AST 128U/L,TB 71umol/L,DB 35umol/L,IB 36umol/L;
◆凝血:PT 25 s,PTA 33 %,INR 2.23,APTT 50 s
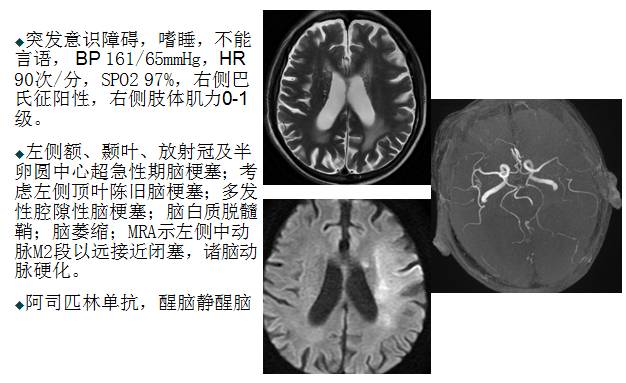
6-11病情变化
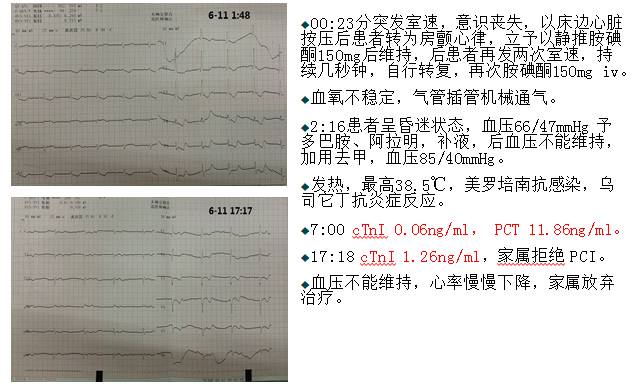
慢性二尖瓣关闭不全
◆定义:
二尖瓣瓣膜结构(瓣叶、瓣环、腱索、乳头肌)的任何异常均可引起慢性二尖瓣关闭不全。
◆慢性二尖瓣关闭不全原因
①炎性:风湿性,SLE,硬皮病.
②退行性:粘液样变形,马方综合征,瓣环钙化.
③感染性:感染性心内膜炎.
④结构性:腱索断裂,乳头肌断裂/功能失调,肥厚性心肌病.
⑤先天性:二尖瓣裂/穿孔,心内膜垫缺损,大动脉转位。
◆病理生理:(通过Frank-Starling机制代偿)
持续前负荷↑→左房、左室增大→左心衰→LA压和LV舒张末压↑→肺淤血、肺动脉高压→右心衰
◆治疗
①预防感染性心内膜炎、风湿热。
②无症状不需治疗,定期随诊。
③房颤则控制心室律,抗凝。
④心力衰竭时限盐、强心、利尿、血管转换酶抑制剂。
外科治疗是根本措施。
2016-11心脏彩超

2016-11心脏彩超
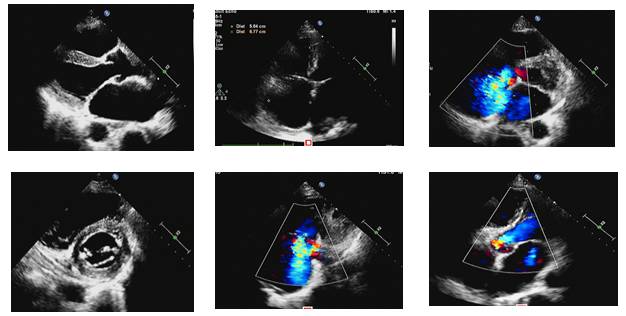
讨论
◆本例患者MR已有症状,表现为左室失代偿,但是左室未见增大?
◆既往有哮喘、长期咳嗽病史,是否MR 合并肺源性心脏病?其他?
◆治疗:降肺高压、外科干预?
房颤抗凝治疗
讨论
◆房颤出血风险增高者发生血栓栓塞的风险往往也增高,这些患者接受抗凝治疗的获益可能更大,因此不应将出血危险因素视为抗凝治疗禁忌证。对于此类患者应注意筛查并纠正出血风险的可逆因素,并需加强监测。
◆本例患者房颤、心梗,为高凝状态,同时出血风险高,肝功能明显异常,如何抗凝治疗?
急性脑梗合并急性心梗
◆急性脑梗合并急性心梗的发生率约1%~6%。当二者合并存在时,使临床上抗血小板治疗策略的选择陷入尴尬境地。
◆到目前为止,无论是心肌梗死合并脑梗死,还是后者并发前者,针对如何选择抗血小板治疗均没有指南明确推荐和专家共识建议。
讨论
◆首先,充分评估患者的缺血复发和出血风险;个体化治疗;
◆再者,对先发大面积脑梗死继发心肌梗死的患者,应尽量避免急诊介入治疗以减少对双联抗血小板的依赖。
◆对于伴有高出血转化风险的患者,要尽量推迟启动抗栓治疗的时间,如在发病1-2周后开始单抗血小板治疗,避免同时使用肝素抗凝治疗;若必要介入治疗建议在脑梗死3个月后进行。
◆若大面积脑梗继发于心梗直接PCI的患者,最好停用双联抗血小板治疗,尝试保留氯吡格雷,避免同时联用肝素,一旦转化出血,应考虑停用所有抗血小板药物,根据出血量和病情变化,5-7d后考虑单药治疗。
专家简介

匡荣仁
主治医师,医学博士
深圳市中医药学会心血管专业委员会委员
深圳市中西医结合学会高血压专业委员会委员
擅长心脏射频消融术、永久起搏器植入术及冠脉介入治疗,对心血管科危重病抢救经验丰富,善于应用中西医结合方法诊治心血管科疾病,如冠心病、心力衰竭、心律失常、高血压病、心肌病、心脏瓣膜病等。曾在广东省人民医院及广州珠江医院学习心脏介入,获得卫生部颁发的心脏射频消融术及起搏器植入术介入资质。主持或参与科研课题4项,发表学术论文10篇,其中SCI论文2篇。