


心衰在美国的流行病学
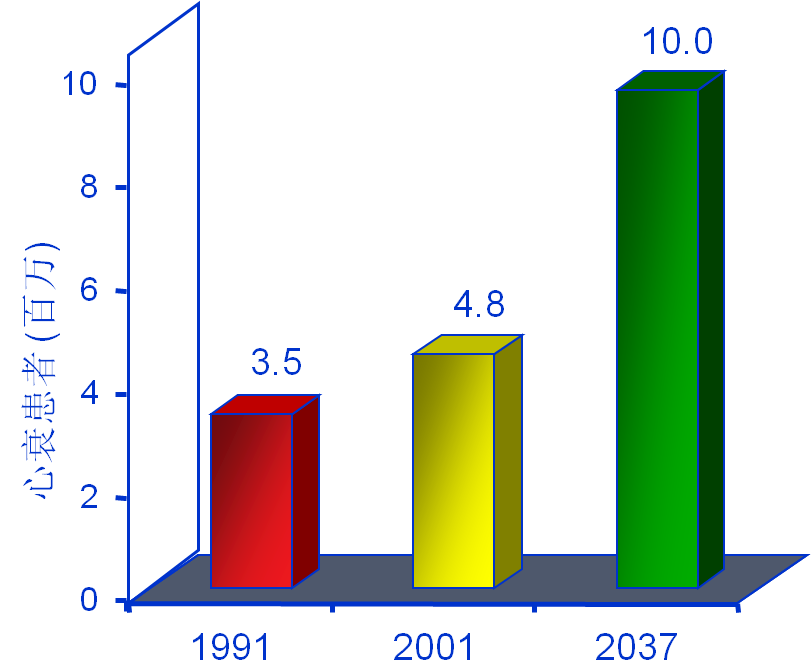
479万病人; 据估计到2037年为1000万
新发病例: 每年有55万新病人
40到59岁的发病率为2%,70岁以上迅速升为10%
心衰患者的心脏猝死发生率升高6到9倍
心衰在中国的流行病学
城乡居民患病率0.9%,约400万患者
过去40年,心衰引起死亡↑6倍
老龄化、心血管危险因素增加
男0.7%、女1.0%,可能与女性风心病较多有关
城市>农村,北方>南方,与高血压的分布一致
病因:冠心病45.6%、风心病18.6%、高血压12.9%
死因:泵衰竭59%、心律失常13%、猝死13%
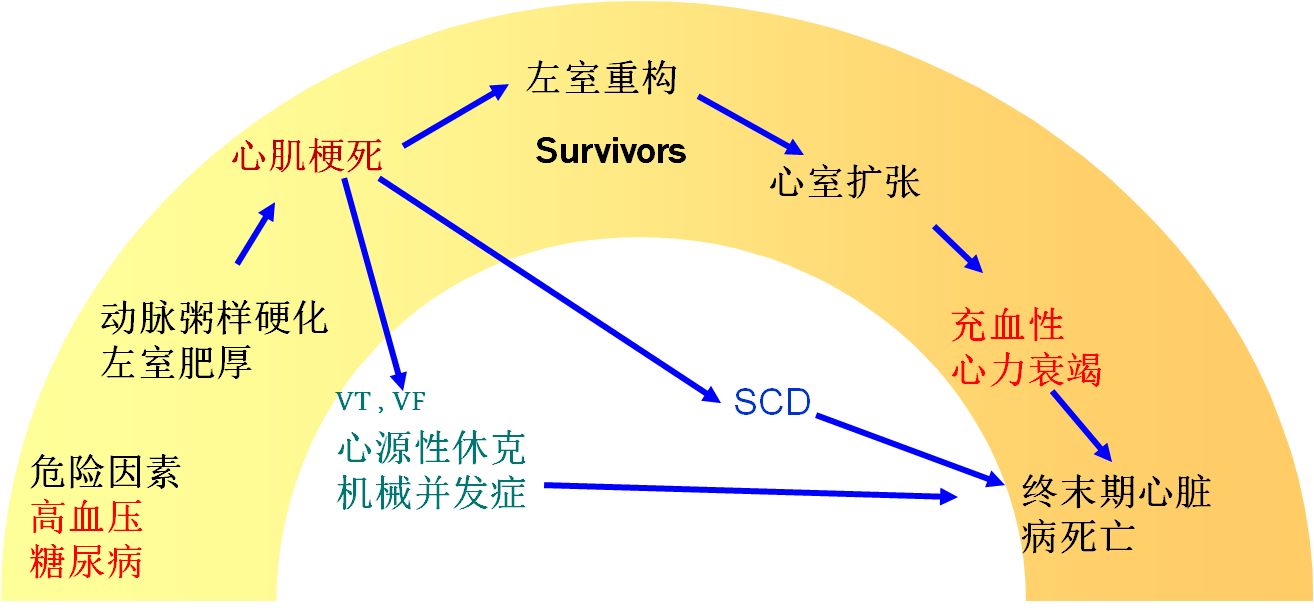
心力衰竭任何心脏结构或功能异常导致心室充盈或射血功能受损的一组临床综合征,是各种心脏病的严重阶段
NYHA分级(1964年修订)
Ⅰ级 日常活动量,无症状
Ⅱ级 日常活动量,有症状
Ⅲ级 低于日常活动量,有症状
Ⅳ级 安静状态下,有症状
优点是简便易行,缺点仅凭患者的主观陈述症状与客观检查很大差距,患者个体之间差异也较大,各分级之间的治疗方案无明显差异
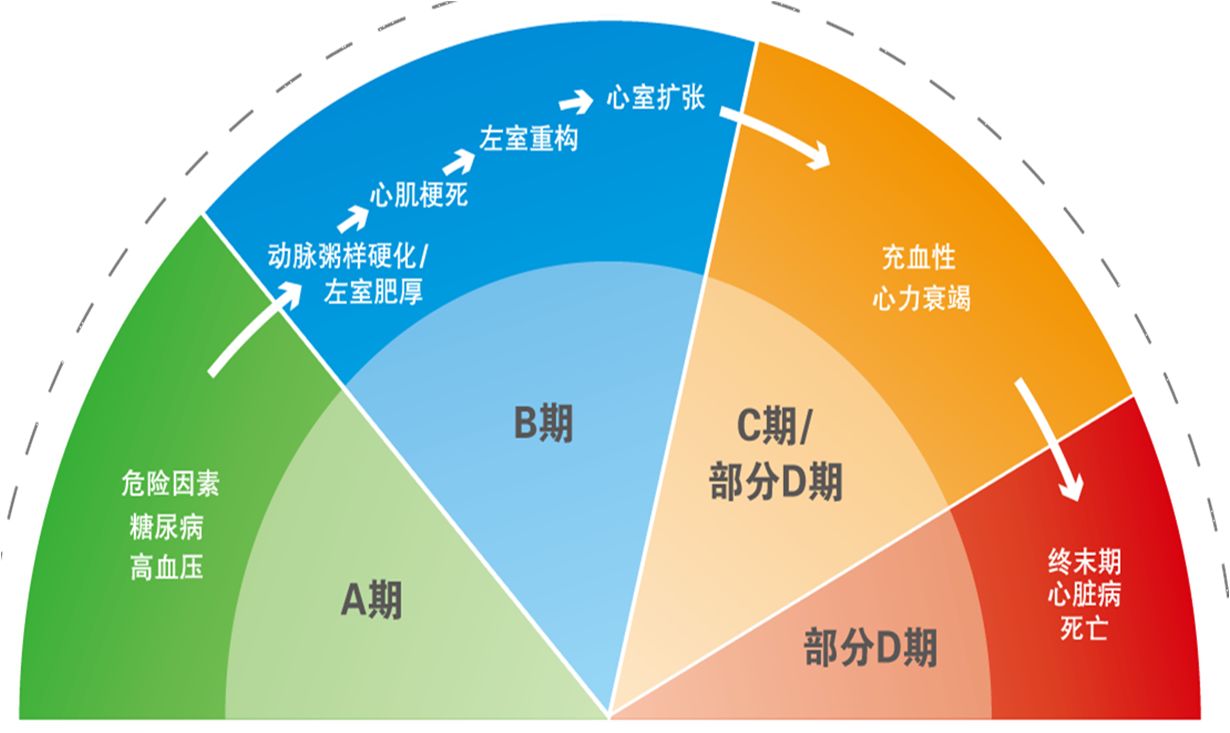
ACC/AHA最新指南根据症状分为A-D四期 (2009年)
A期:有心衰危险但无结构性心脏疾病和心衰症状
B期:有结构性心脏疾病但无心衰症状
C期:有结构性心脏疾病并既往或当前有心衰症状
D期:顽固性心衰需特殊治疗
心衰发生发展的过程,分成四期
提供了从AB期的“防”到CD期的“治”的全面概念,强调从危险因素开始早期预防心衰发生
按发生过程分急性和慢性心衰
按症状和体征分左、右、全心衰
按机理分收缩性和舒张性心衰
按左室射血分数(LVEF)LVEF降低(HFrEF)和LVEF保留(HFpEF)心衰
(1)肺循环淤血:
呼吸困难(Respiratory Distress)
劳力性、夜间阵发性、端坐呼吸
咳嗽(Cough)、咯痰(Sputum)、咯血(Hemoptysis)
(2)心排血量降低:
主要为疲乏无力(Fatigue and weakness)、发绀(Cyanosis)等

(3)体征:
心脏增大(Cardiomegaly)奔马律(Gallop sounds)
肺罗音(Pulmonary Rales)包括湿罗音(bubbling rales)、哮鸣音(wheezes)和 干罗音(rhonchi)
部分病人有交替脉(Pulses Alternates)
原有心脏病的体征
(1)体循环淤血为主:
烦闷不适(discomfort)、食欲不振(Anorexia)
恶心(nausea)、呕吐(Vomiting)
腹胀 (Bloating)便秘(Constipation)
少尿(Oliguria)、夜尿(Nocturia)
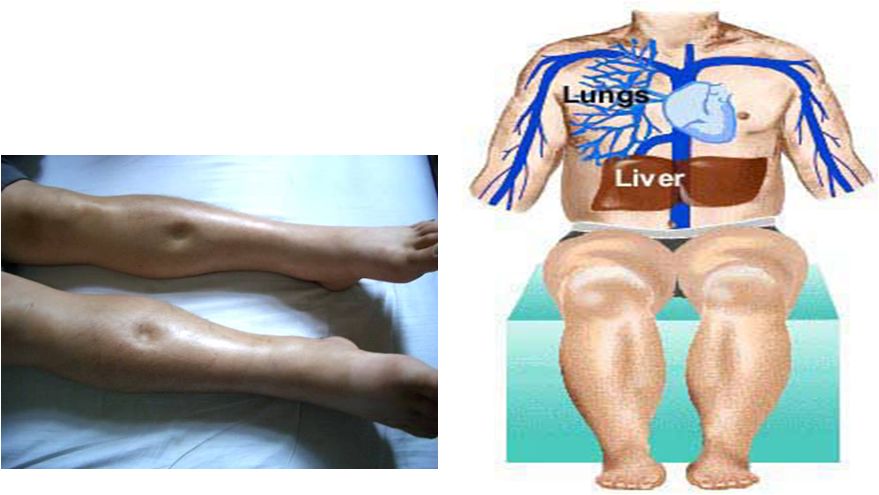
(2)体征:
颈静脉充盈或怒张Hepatojugular Reflux 肝颈返流征
充血性肝肿大(Congestive Hepatomegaly)和压痛
水肿(Edema)
胸水和腹水(Hydrothorax and Ascites)
其它:心脏增大,奔马律、三尖瓣收缩期杂音
左、右心衰的临床表现同时存在
当右心衰出现时反而使左心衰的症状减轻
老年人典型症状缺如,中度心衰可能无症状
老年人在白天进食或运动后发生阵发性呼吸困难
老年人出现卧位干咳而坐位减轻
老年人白天尿少而夜间多尿
大汗淋漓尤其面、颈部大汗往往是心衰征象
非特异性症状常见:
神经精神症状:精神错乱、焦虑、抑郁、失眠
精神错乱老年人心衰的主要表现,容易漏诊
疲劳、乏力、虚弱、不愿行走
常伴心律失常、肾功能不全、水电解质酸解失衡
与非老年人相比,老年人活动少,症状不典型
导致老年人反复住院及死亡的最常见原因之一
常见病因:
冠心病及其合并症、高血压、糖尿病、代谢综合征、瓣膜病、肺心病和心肌病等
老年心衰患者中常有两种或两种以上心脏病并存
老年心衰患者诱因:
心肌缺血、感染、心律失常、急性冠脉综合征、肾功能不全、应激、过度体力消耗或情绪激动
缺血等因素引起心肌损伤,发生细胞结构和调节蛋白的变化
当心排出量不足、心腔压力升高,神经-体液-免疫系统代偿性激活,使心室重构,心衰不断进展
肾素-血管紧张素-醛固酮系统(RAAS)和交感神经过度兴奋起着主要作用,血管加压素、利钠肽、内皮素等参与其中
心排出量明显降低:
增龄性变化,老年人最大心排出量(17-20L/min)比非老年人(25-30 L/min)明显减少
易发生低氧血症:
增龄性呼吸功能减退,低心排出量,肺瘀血
肺通气/血流比例失调等即使轻度心衰有明显低氧血症
①症状体征:
气短、平卧气短高枕缓解、夜间干咳而坐位缓解
夜间阵发性呼吸困难、睡眠中气短憋醒
交替脉、奔马律、颈静脉博动增强、
左叶肝大、尿少及体重增加
不典型表现:重视老年人不典型心衰表现
若有心衰的征象,应及时做心电图、X线胸片、超声
②老年患者血浆利钠肽水平升高(NT-proBNP≥125pg/mL或BNP≥35pg/mL)是心衰重要检验指标
早期干预最终获益,心力衰竭事件链的治疗—重点在于预防
对心衰机制认识的进展,心衰的治疗发生重大的转变,从传统的强心、利尿、扩血管转为神经内分泌拮抗治疗、非药物的器械治疗
改善症状,防止和延缓心肌重构,降低心衰住院率和病死率
(1)ACE抑制剂 ——心衰治疗的首选药物及基石
研究最多、最深入的药物;
阻断 RAS、KKS 双通道;可使心衰总死亡率↓23%
公认为治疗心衰的基石药;可治疗A、B、C、D期
CONSENSUS、SOLVD-T、V-HeFT II、ELITE-2试验等多项研究为其降低心衰患者死亡率提供了证据
(2)β受体阻滞剂可抑制交感神经过度激活
CIBIS II、MERIT-HF、COPER-NICUS研究
证实β受体阻滞剂可明显改善心衰患者预后
(3)醛固酮受体拮抗剂
防止心肌纤维化与心室重构、抗心律失常作用
RALES研究证实NYHA III-IV级心衰患者
用螺内酯降低心源性死亡率和总死亡率
亚组分析:年龄≥67岁、性别、射血分数
不同原发病心衰均不影响螺内酯疗效
老年人用药剂量开始要小,一般为常规量的1/2-1/3
例如ACE-I、ARB、β阻滞剂、洋地黄类、α受体阻滞剂及抗心律失常药等
并观察血压、心率、心律、罗音、意识、尿量等变化
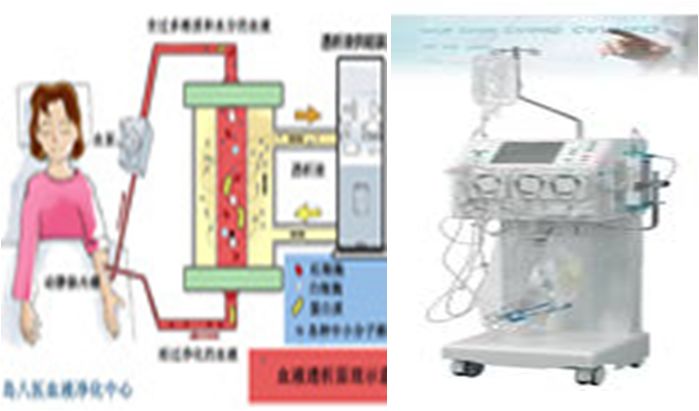
血液超滤
心脏再同步化治疗(CRT(D))
心室辅助装置及心脏移植
(1)血液超滤特点:
清除液体效果优于利尿剂,排出液体量可精确控制
不会造成神经内分泌系统过度激活
安全,病人耐受良好
是利尿剂治疗无效后心衰最有效的办法
(2)心脏再同步化(CRT)
对于左右心室显著不同步的心衰患者
CRT治疗可恢复正常的左右心室及心室内的同步激动
减轻二尖瓣反流,增加心输出量改善心功能,降低死亡率
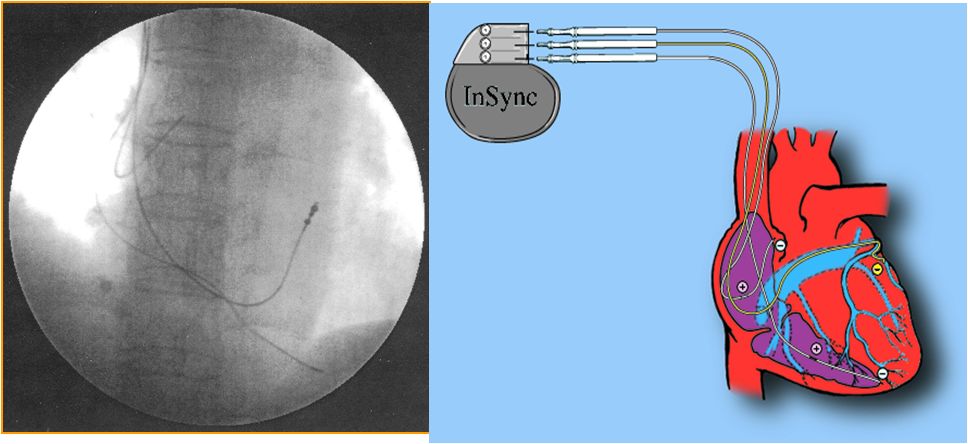
CRT推荐符合以下条件的心衰患者:
a、窦性心律,经标准和优化的药物治疗仍持续有症状 LVEF≤35%,QRS呈LBBB且QRS波间期≥150ms
(I类推荐;证据等级为A)
b、窦性心律,经标准和优化的药物治疗仍持续有症状 LVEF≤35%,QRS呈LBBB且QRS波间期130-149ms
(I类推荐;证据等级为B)
c、对于有高度房室传导阻滞和心室起搏指征的HFrEF患者
无论NYHA分级,推荐使用CRT而不是右室起搏
包括房颤患者,以降低死亡率
ICD推荐用于
有室性心律失常所致血流动力学不稳定史,同时预期功能良好
生存状态>1年的心衰患者猝死的二级预防
对于LVEF≤35%,长期优化药物治疗(至少3个月以上)
NYHA II-III级,预期功能良好生存状态>1年心衰患者的一级预防
缺血性心衰患者,心肌梗死至少40天后评估ICD植入指征
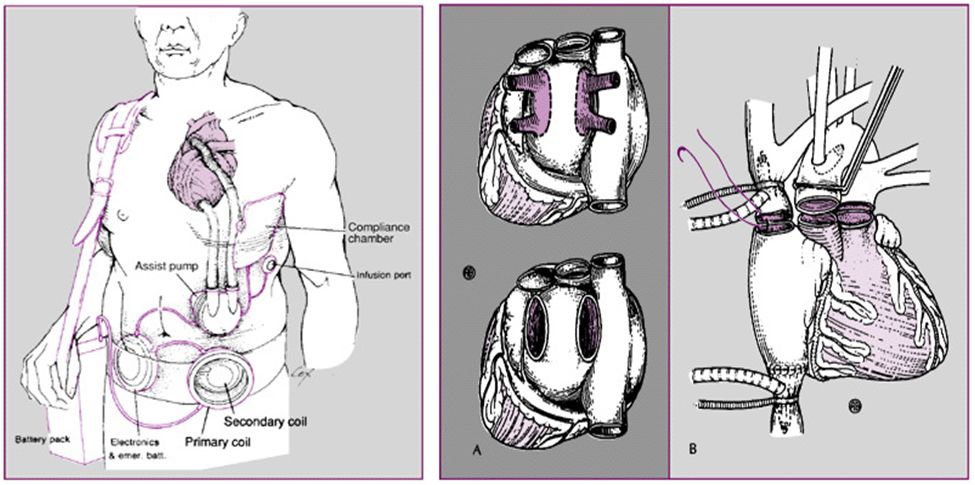
(3)心脏辅助装置机器官移植
心脏移植(异体心脏,异种心脏,人工心脏)
细胞移植(心肌干细胞,骨髓间充质干细胞,骨骼肌细胞)

运动训练
过去错误的观点:少活动
运动耐量降低、心理作用、外周血管反应下降
临床试验显示可减轻症状,增加运动耐量、增加生活质量
减慢心衰进展,长期试验结果尚缺乏
病情稳定者,最大耐量的40-70%,20-45分钟/次,3-5次/周
对于老年心衰患者,因合并疾病较多,需综合评估诱因及病因,包括心血管和非心血管因素
药物治疗方面,需缓慢优化心衰药物的剂量,密切监测临床状态变化,避免多重用药,需注意药物副作用及相互反应
非药物器械治疗对于老年心衰患者的应用,需结合其预期功能良好生存状态时间,进行综合评估
作者简介

王丽娜
大庆油田总医院老年内科
主任医师,教授,心内科副主任,老年病科主任,硕士研究生,加拿大留学归国学者,是大庆地区知名的心内科专家,更是大庆地区较有技术威望的“高血压类病症诊治专家”。在对心血管内科的种类常见病症具有病症具有着极为丰富的临床诊治经验的同时,对心内科的各类疑难危重病症的抢救与治疗,其更有着极为突出的业务专长为:对“冠心病”、“高血压病”、“心力衰竭”、“心律失常”、“心脏辫膜疾病”以及“心肌病”等的“优势化”、“权威化”救治。在对病人疾病的治疗上更为讲求“医疗全过程的治疗方案的更为科学合理性”、“医疗疗效的快捷确切性”与“医疗花费的总体经济性”。