

心力衰竭(简称心衰)是心血管疾病终未常见的综合征。随着人类寿命的延长,慢性心力衰竭患病率日益增长。流行病学资料统计,美国人群中心衰的患病率约为1.5%~2%,目前美国有心衰患者约450万。而国内流行病学调查显示中国成人心衰的发病率约0.9%,据此估计,国人心衰总数约585万。心衰病死率与临床严重程度相关,就中、重度心衰而言,其5年病死率为30%~50%。80年代以来,随着对心力衰竭的发生发展机制的深入研究,心力衰竭的治疗策略有了很大的转变。近年来一些非药物治疗的有效性给心衰患者带来了转机,非药物治疗方法也已广泛应用于心衰。
近30%的晚期心衰患者伴有心脏电传导异常,这些电传导异常反过来又引起心脏机械功能的异常,进而加重心衰。而CRT在传统右心房、右心室双心腔起搏的基础上增加心室起搏,按照一定的房室间期和室间间期顺序发放刺激,从而实现正常的心房、心室电激动传导,以改善心衰患者心脏不协调运动,恢复房室、左右心室和左室室内运动的同步性。无疑,心脏再同步治疗(CRT)已成为当下心力衰竭非药物治疗的一线选择。一系列大规模临床试验已经证实了CRT在改善心力衰竭患者症状,降低住院率和死亡率的卓越疗效。然而,CRT治疗心衰有效,但不是所有心衰治疗都有效。因此,2014中国心力衰竭指南对CRT适应证既有扩展,但又加以严格限制。心功能条件放宽由NYHA III-IV及扩大到 NYHA II级,EF≤35%。但对QRS宽度及形态有更严格的限制,强调LBBB图形和QRS时限。还要求临床决策前,严格遵循指南有3~6个月的标准的药物治疗,如果心功能仍无显著性改善可考虑CRT治疗。
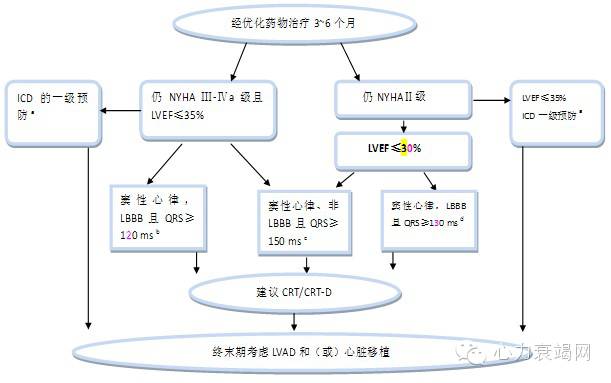
(一)窦性心律,经标准和优化的药物治疗至少3~6个月仍持续有症状、LVEF降低,根据临床状况评估预期生存超过1年,且状态良好,并符合以下条件的患者:
1、NYHA Ⅲ或Ⅳa级患者
(1)LVEF≤35%,且伴LBBB及QRS≥150 ms,推荐置入CRT或CRT-D(Ⅰ类,A级)。
(2)LVEF≤35%,并伴以下情况之一:①伴LBBB且120 ms≤QRS<150 ms,可置入CRT或CRT-D(Ⅱa类,B级);②非LBBB但QRS≥150 ms,可置入CRT/CRT-D(Ⅱa类,A级);
(3)有常规起搏治疗但无CRT适应证的患者,如LVEF≤35%,预计心室起搏比例40%,无论QRS时限,可置入CRT(Ⅱa类,C级)。
2、 NYHA心功能Ⅱ级患者
(1)LVEF≤30%,伴LBBB及QRS≥150ms,推荐置入CRT,最好是CRT-D(Ⅰ类,A级)。
(2)LVEF≤30%,伴LBBB且130 ms≤QRS<150 ms,可置入CRT或CRT-D(Ⅱa类,B级)。
(3)LVEF≤30%,非LBBB但QRS≥150 ms,可置入CRT或CRT-D(Ⅱb类,B级)。非LBBB且QRS<150 ms,不推荐(Ⅲ类,B级)。
3、NYHAⅠ级患者
LVEF≤30%,伴LBBB及QRS≥150 ms,缺血性心肌病,推荐置入CRT或CRT-D(Ⅱb类,C级)。
(二)如患者为房颤心律,经标准和优化的药物治疗仍持续有症状,LVEF≤35%,预期生存超过1年,可考虑CRT或CRT-D治疗(Ⅱa类),但需尽可能保证双心室起搏比例在90%以上,如达不到90%以上的双心室起搏,可以考虑消融房室结。
与此同时,在遵从现有指南的基础上,如何进一步提高CRT反应率,使更多患者获益是目前的重点。这涉及CRT术前病例筛选、CRT术中左心室电极导线植入适当位置以及术后CRT的随访程控3个方面。应用超声心动图证实心室运动不同步可以预测CRT反应性。PROSPECT研究发现(6),尽管目前尚缺乏公认的超声心动图不同步指标及其阈值,但心室运动失同步仍然是心室重塑改善的强预测因子,心室同步性越差的心力衰竭患者,CRT术后左室舒张末期内径(LVESV)减少越显著。
CRT作为药物治疗的辅助和替代,是慢性心衰治疗史上的又一里程碑。但目前还有许多问题如适应证的范围是否有待扩展、评价手段的指标是否科学、最佳电极位置和参数如何确定等有待研究和深化。
心力衰竭发生心脏性死亡的原因主要是进行性心力衰竭和/或心源性猝死( SCD),与心律失常相关的SCD占心衰患者死亡的30% -50%,对于轻中度心力衰竭患者,猝死占总死亡50%以上。因此,对于慢性心力衰竭的治疗策略,仅仅降低心功能低下引起的死亡是不全面的,对猝死(特别是伴有心律失常的猝死)的防治尤其重要。一系列多中心临床试验证明,埋藏式心脏复律除颤器(ICD)是优于药物的有效治疗方法,可以明显降低SCD发生率,在SCD的一级、二级预防治疗中均起着重要的作用。
(1)ICD对心衰患者SCD的二级预防治疗
对CHF患者SCD的二级预防主要是针对那些发生过心脏骤停、室颤或恶性室速存活下来的患者进行的预防治疗。早在1999年公布的AVID试验(7)是针对左室射血分数(LVEF)≤40%并伴有自发性室颤复苏成功者、持续性室速伴晕厥或持续性速并严重血流动力学障碍症状的患者进行的二级预防性ICD治疗试验。结果表明ICD治疗与抗心律失常药物比较,可降低死亡率,提高生存率。AVID试验、CASH试验和CIDS试验meta分析结果是(8),ICD和抗心律失常药比较,总死亡率减少27% ,心律失常死亡减少51%。其中对LVEF低或重度心衰的病人,ICD的效果更好。
(2)ICD对心衰患者SCD的一级预防治疗
针对心力衰竭患者进行的除颤器相关一级预防治疗的临床试验如MADIT-Ⅱ临床试验和SCD-HeFT试验都证实:(9,10)与药物治疗相比,ICD死亡率明显下降。上述研究充分肯定了ICD在心力衰竭患者中应用的必要性、疗效和安全性。因此,2008年ACC/AHA/HRS心脏节律异常装置指南强调了ICD对于猝死一级预防的重要性,将其列为I类适应证。
1.符合以下条件的缺血性心脏病患者,推荐植入ICD作为一级预防减少心源性猝死从而降低总死亡率:心肌梗死后至少40天;LVEF≤30%;长期最佳药物治疗后NYHA分级II或III级;
符合以下条件的非缺血性心肌病患者,推荐植入ICD作为一级预防减少心源性猝死从而降低总死亡率:LVEF≤30%;长期最佳药物治疗后NYHA心功能II或III级症状。MADIT-II试验随访8年结果显示,累计全因死亡率在ICD植入者中为45%,而未植入ICD者中则为61%,ICD挽救了1.2年的生存时间。该研究显示了ICD治疗保持了长期的生存获益。因此,2009年ACC/AHA成人心力衰竭诊断和治疗指南在2005年心力衰竭治疗指南基础上,推荐并强调使用ICD作为心源性猝死的一级预防来降低心力衰竭的总死亡率。
心脏机械辅助装置是一种将血液由静脉系统或心脏引出,直接泵入动脉系统,部分或全部代替心室做功的人工机械装置。根据辅助部位的不同,可分为左心室辅助装置、右心室辅助装置和全人工心脏(TAH)。最常用的是左心室辅助装置。1998年至2001年129患者(61例药物治疗,68例左心辅助装置治疗)人选REMATCH研究(11),结果显示,与药物治疗相比,左心辅助装置的死亡风险下降48%,药物组与辅助装置组的l年生存率分别为52%、25%(P=0.02);2 年生存率分别为23%、8%(P=0.09),左心室辅助装置组的生活质量较药物治疗组明显改善。Dang等报道(12),左心室辅助装置可用于心脏移植前的过渡治疗。心脏辅助装置主要用于以下情况:①心功能恢复前的辅助治疗,即心源性休克、心脏直视手术后不能脱离体外循环或术后发生低心排综合征的患者。②慢性心衰患者移植前的过渡治疗。③终末替代治疗。对于无法接受心脏移植、NYHA心功能为IV级的严重心衰的终末期患者,心室辅助装置作为替代治疗可以明显改善患者的临床症状,提高生存率,效果优于目前的常规药物治疗。
适应证的掌握主要根据心脏性猝死的危险分层、患者的整体状况和预后,要因人而异。猝死的高危人群,尤其为MI后或缺血性心肌病患者,符合CRT适应证,应尽量置入CRT-D。所有接受ICD治疗的低LVEF患者,应密切注意置入的细节、程序设计和起搏功能。
综上所述,对于慢性心力衰竭的患者除药物治疗外,仍有许多非药物治疗的方法,除CRT、ICD及心脏机械辅助装置治疗(LVAD),还有心衰的干细胞移植治疗、心脏收缩调节治疗(CCM)、迷走神经刺激治疗(VNS)、骨髓刺激治疗(SCS)及基因治疗。这些治疗方法均为心血管医师提供了更多的帮助,给心力衰竭患者带来了更多的福音。