


在2016年中国国际心力衰竭大会暨中国医师协会心力衰竭专业委员会第一届学术年会上,来自北京协和医院的方理刚主治医师给我们带来了“心包疾病的诊治进展”精彩报告。

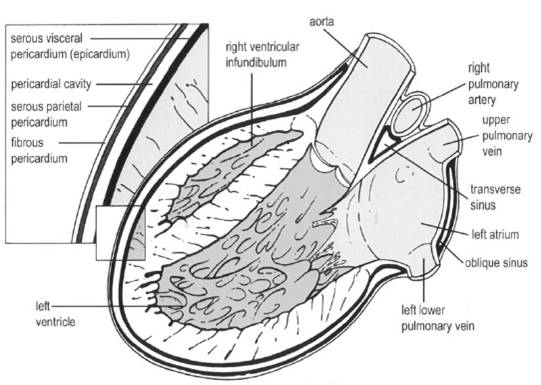
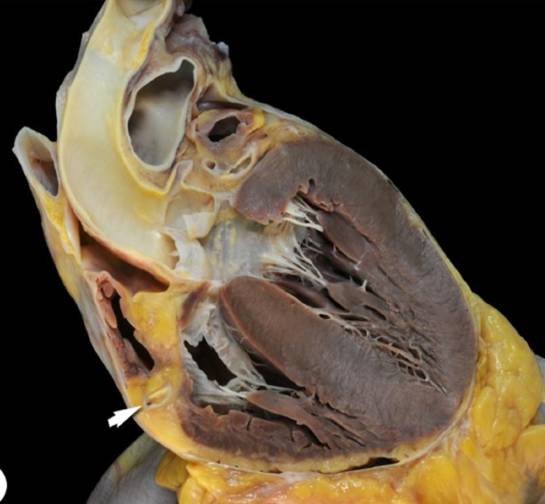
•心包炎 (急性、亚急性、慢性、复发性)
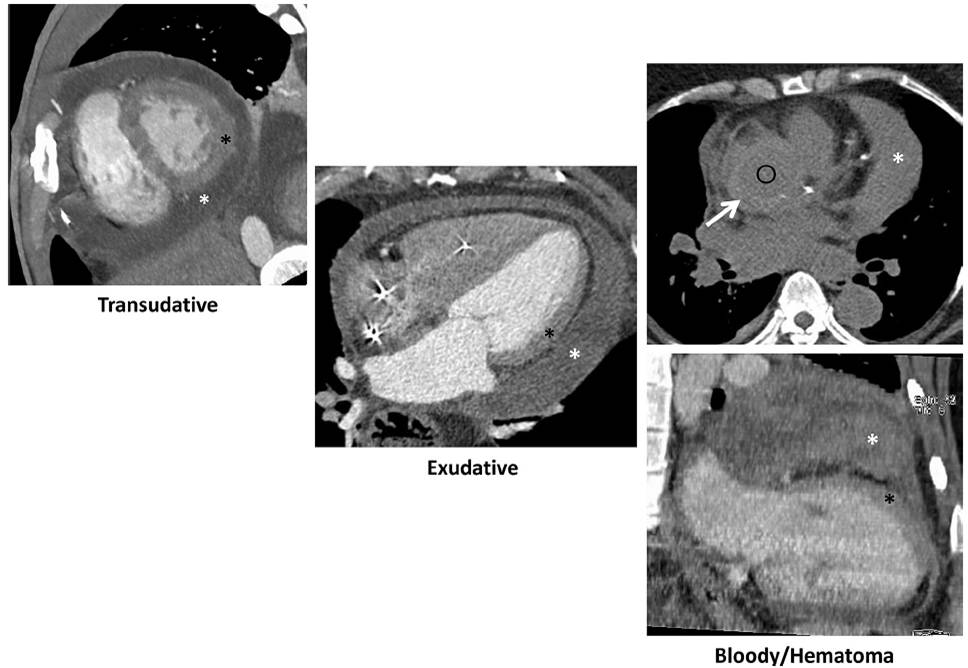
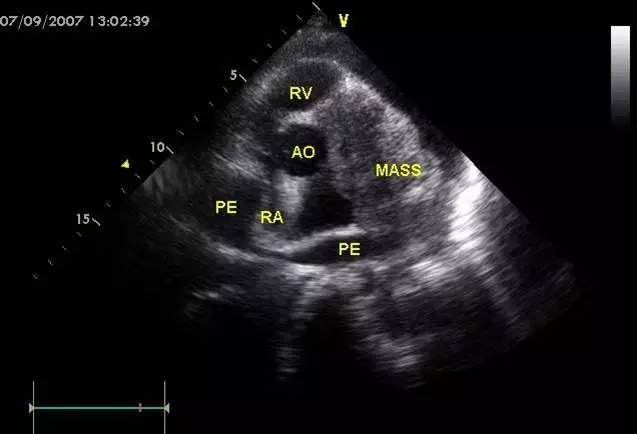
•心包积液
•心包填塞
•缩窄性心包炎
•心包肿物
l新的诊断策略
1.对心包炎和心包积液进行分类
2. 筛选高危患者住院
3. 决定何时及如何进行附加的诊断性检查
4. 对急性心包炎和复发性心包炎制定了特定的诊断标准。
l采用多种影像学检查已成为共识
l复发性和与自身炎症性疾病相关的心包炎可能与免疫介导发病机制有关,尤其在儿童。
l年龄和性别因素得到更多的证据,包括对妊娠妇女的特殊推荐 。
l秋水仙碱作为心包炎首次发作或复发的一线药物,改善了治疗反应,提高了缓解率和减少复发率(RCT)。
l顽固性复发性心包炎的新的治疗选择
①免疫抑制治疗(如azathioprine)
②IVIGs
③IL-1 拮抗剂(如 anakinra)
④心包切除术
l反映心包炎症的影像技术(如CMR)可以识别早期的可逆性心包炎。
A.感染性
病毒 (常见)
细菌:结核分枝杆菌 (常见)
真菌 (很少见 )
寄生虫(非常少见)
B.非感染性
自身免疫性(常见)
肿瘤性
代谢性
外伤性和医源性
药物相关(少见)
其它(常见) :淀粉样变,主动脉夹层,慢性心衰
其它(不常见):先天性部分性和完全性心包缺如

主要因素
①发热>38度
②亚急性发作
③大量心包积液
④心包填塞
⑤至少治疗1周,对阿司匹林或NSAIDs无效
次要因素
•心肌心包炎,免疫抑制剂,外伤,
口服抗凝治疗

l限制体力活动,至症状缓解,CRP、ECG和超声心动图正常
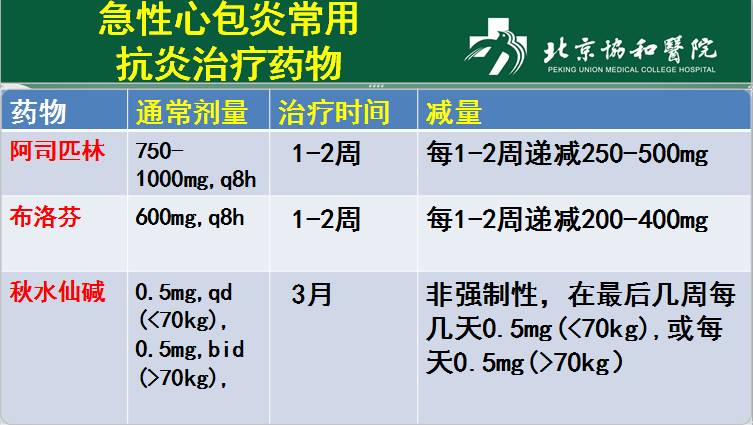
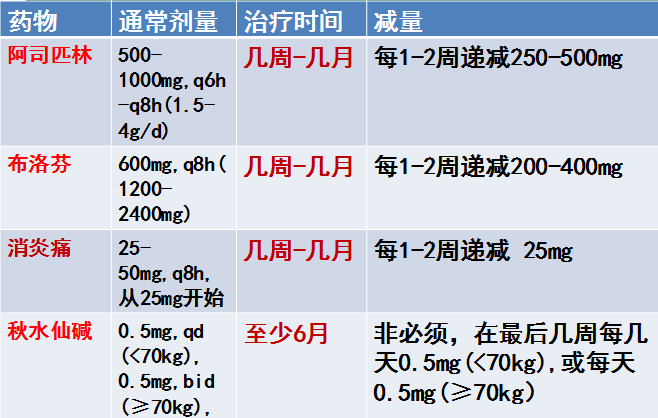
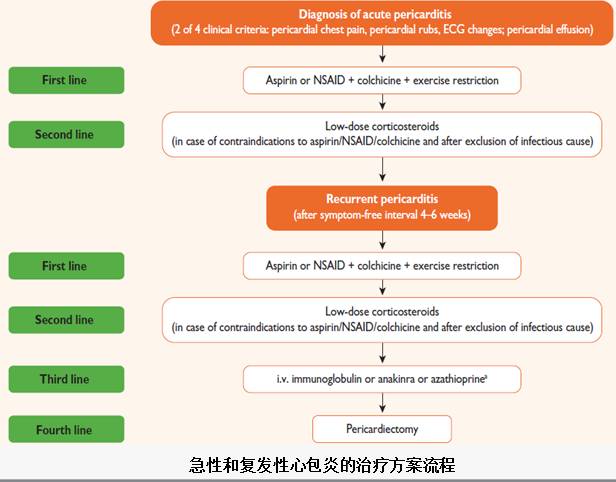
l阿司匹林或 NSAIDs是一线治疗
l秋水仙碱在阿司匹林或NSAIDs基础上的一线治疗
lCRP指导治疗疗程和治疗反应
l小剂量糖皮质激素:不能作为一线治疗。除外感染,阿司匹林/ NSAID/秋水仙碱禁忌或效不佳或特殊适应证(自身免疫病)
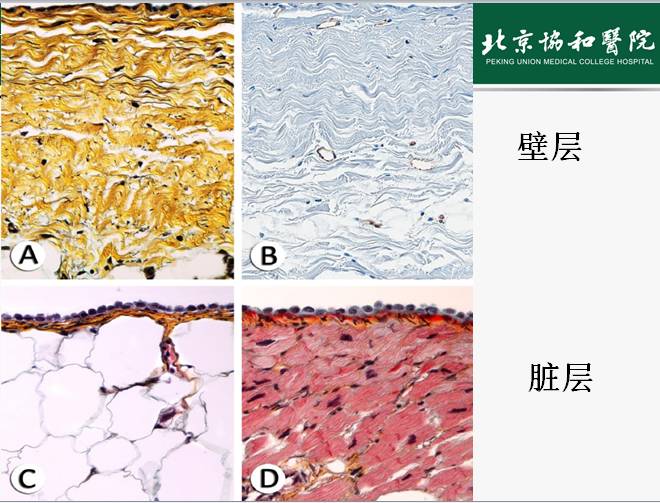
•在不典型或怀疑的患者,CRP、CT和/或 CMR可以提供确切的发现以支持诊断,表现为心包水肿或造影增强的表现,提示心包炎症。
l限制体力活动
l针对潜在病因的治疗
l阿司匹林或NSAIDs仍是治疗的主要药物
l秋水仙碱在阿司匹林或 NSAIDs基础上
l三联治疗: 阿司匹林/ NSAIDs+秋水仙碱+糖皮质激素(低-中剂量)
l糖皮质激素:特殊适应证或 NSAID禁忌或不耐受或效不佳
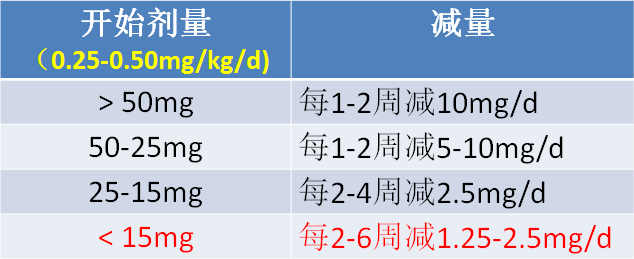
l在复发的临界剂量时(10-15mg/d),减量应非常缓慢
l只有无症状和CRP正常时尝试激素减量 复发时激素不加量,而将阿司匹林或 NSAIDs增加至最大量
•非吸收性糖皮质激素的心包内使用需进一步研究
•对抗炎药物无效或不能长期用激素者,咪唑硫嘌呤, IVIG and anakinra(IL-1β受体拮抗剂,但缺乏循证医学证据
•心包切除术:药物治疗失败时
①急性心包炎
②心肌损伤标记物升高(troponin I orT,CK-MB)
③超声或核磁上无新发生的局灶性或弥漫性左室功能损害
CAG除外ACS
CMR证实心肌损害,除外缺血性心肌坏死
①超声或核磁上新发生的局灶性或弥漫性左室功能减低
②心肌损伤标记物升高(troponin Ior T,CK-MB)
③急性心包炎临床标准
CMR 推荐来证实心肌受累和除外缺血性心肌坏死
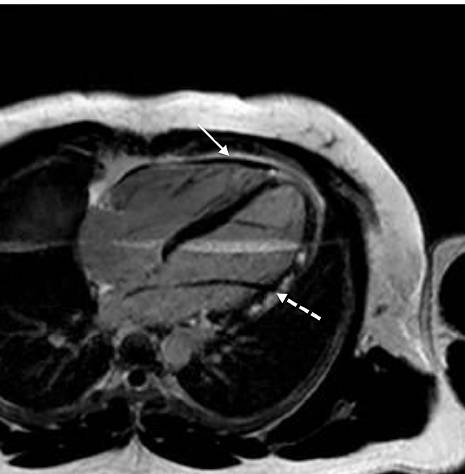 心包增强
心包增强
心外膜下和心肌中层增强
特发性(近50%),发达国家
癌症 (10–25%),
感染 (15–30%),
医源性 (15–20%)
结缔组织病 (5–15%)
结核 (60%), 发展中国家

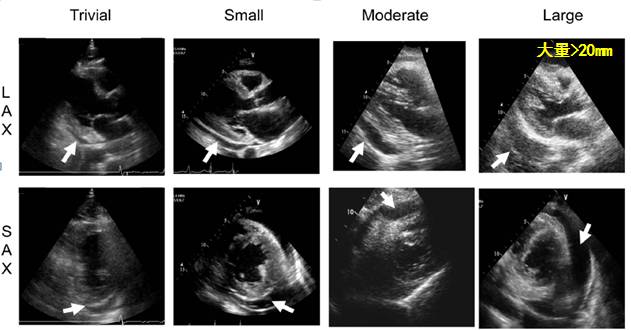
l经胸超声心动图
l胸片
l炎症标记物,如CRP
lCT或CMR:包裹性心包积液,心包增厚和肿物,胸部疾病

l心包积液的高危患者住院(危险因素同心包炎)
l推荐针对心包积液的病因治疗
l心包积液与系统性炎症有关时,推荐阿司匹林/NSAIDs/秋水仙碱和心包炎的治疗
l心包穿刺或心脏外科手术:心包填塞或药物治疗无效的症状性中-大量心包积液,怀疑细菌性或肿瘤性
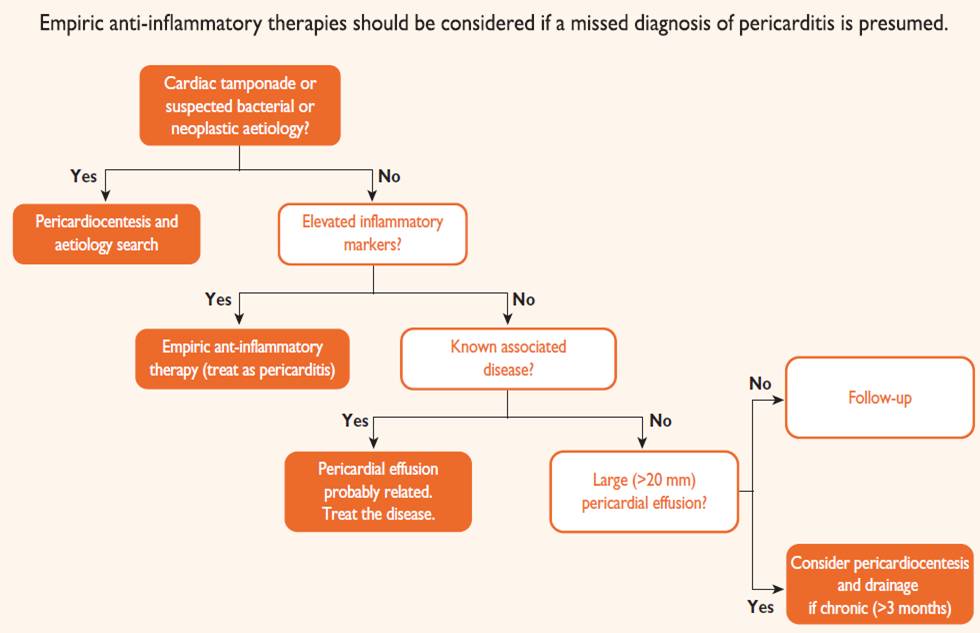
心包积液分类和处理的简单流程
常见病因
心包炎
结核
医源性(介入操作相关,心脏手术后)
外伤
肿瘤
不常见病因
胶原血管病(SLE,类风湿性关节炎,硬皮病)
放射相关
心肌梗死后
尿毒症
主动脉夹层
细菌性感染
心包积气
l超声心动图是一线检查
l紧急心包穿刺或心脏外科
l进行准确临床评估,包括心脏超声,以决定心包穿刺的时机
l禁忌血管扩张剂和利尿剂
l经胸超声心动图
l胸片(前后位,侧位)
l炎症标记物,如CRP
lCT和/或CMR:为二线检查,显示心包钙化(CT),增厚,心包受累程度、范围。
l心脏导管,无创检查不能确诊时
肘静脉压
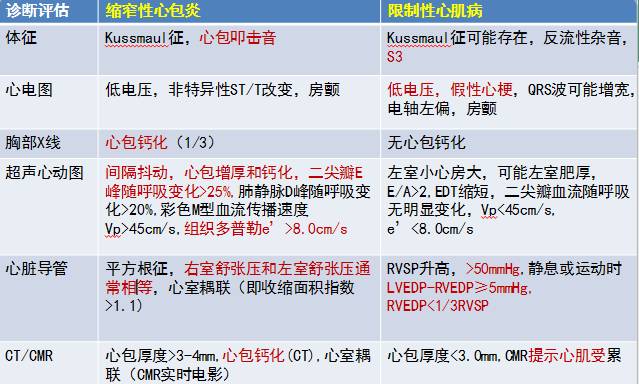
缩窄性心包炎与限制性心肌病的主要鉴别点
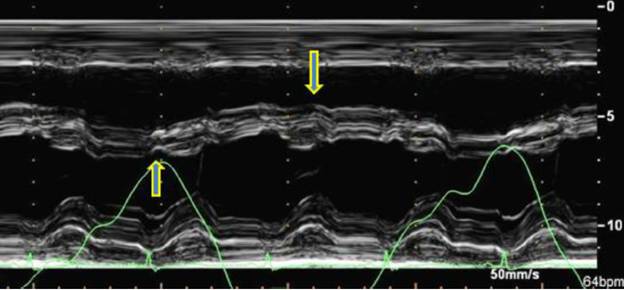
M型:室间隔运动随呼吸变化 typical CP
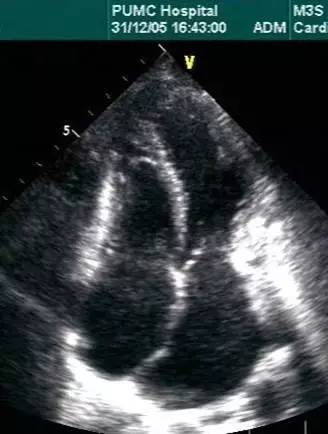 心脏变形,双房大,
心脏变形,双房大,
房室沟心包钙化
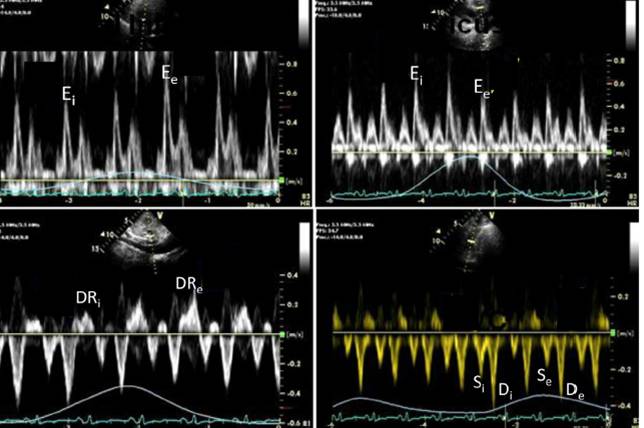
缩窄性心包炎,多普勒血流频谱
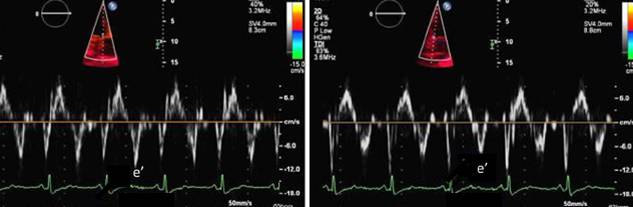
组织多普勒e’
缩窄性心包炎
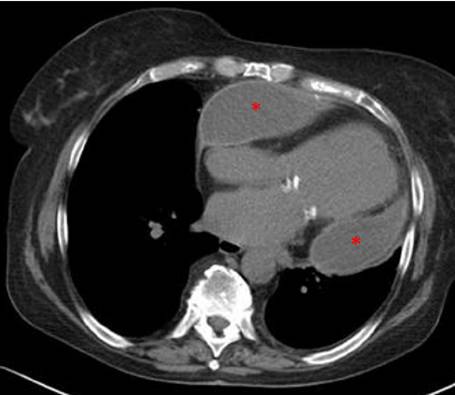
类风关,缩窄
心脏变形,包裹性心包积液
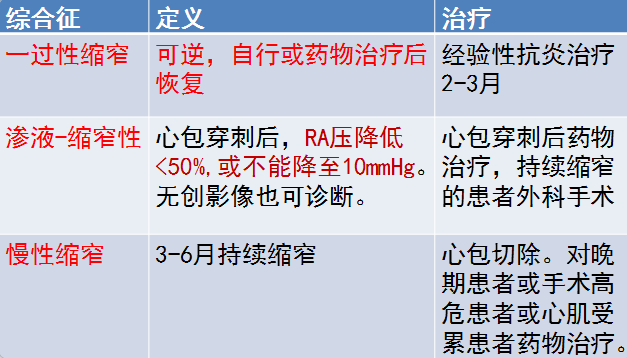
l慢性CP的主要治疗心包切除
l对特异性心包炎(结核)应药物治疗预防缩窄进展
l经验性抗炎治疗:一过性缩窄或新诊断的缩窄伴心包炎症共存证据(CRP升高或CT/CMR示心包增强)
心包疾病诊断的无创影像比较
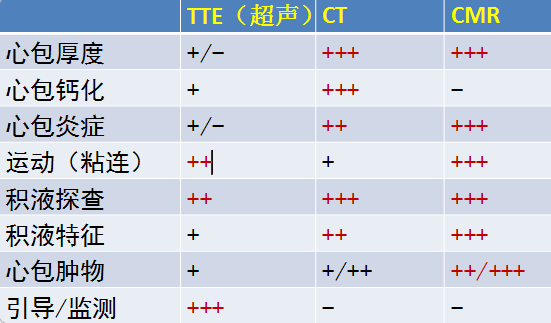
心包疾病诊断的无创影像比较
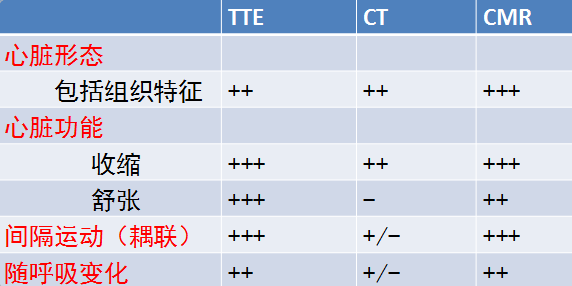
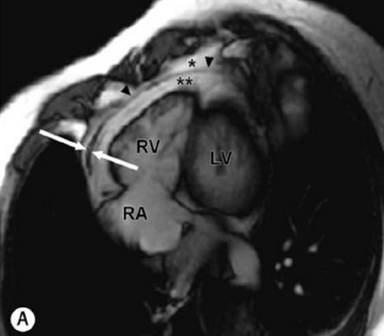
心脏核磁
SSFP gradient-echo white blood cine images in modified four-chamber view
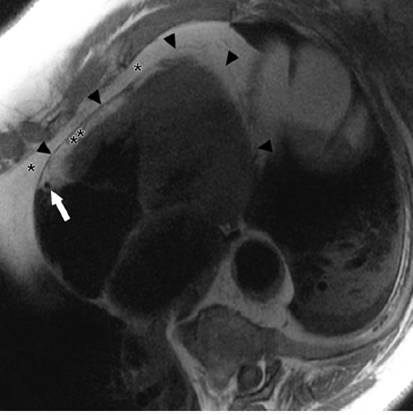
Black-blood fast SE sequence without fat suppression
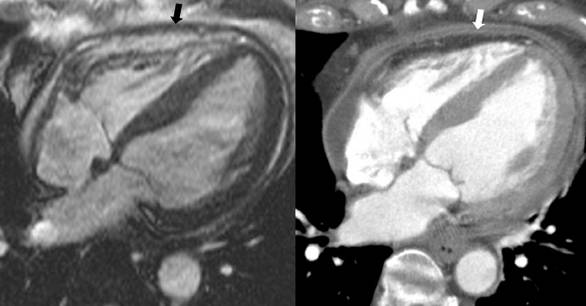
cine (SSFP) CMR ,nonspecific overall thickening of the pericardium (black
arrow)
on contrast-enhanced CT enhancement of both outer
parietal and inner visceral layers of the pericardium due to inflammation (white arrow) with interposed mild effusion.
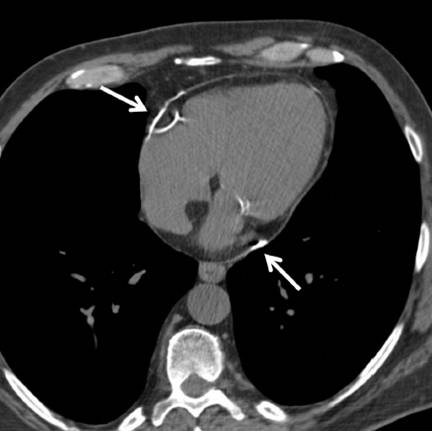
CT(非增强)Nongated unenhanced cardiac CT demonstrates
only minimal thickening of the pericardium up to 3 mm but presence
of linear pericardial calcification (white arrows) over the
right and left atrioventricular grooves suggestive of prior pericardial
process.
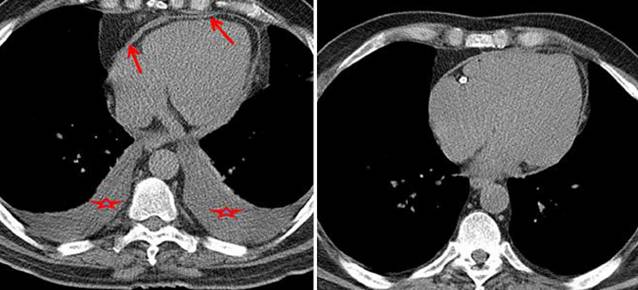
增厚的心包,胸水缩窄的症状
1个月激素治疗后,心包厚度正常
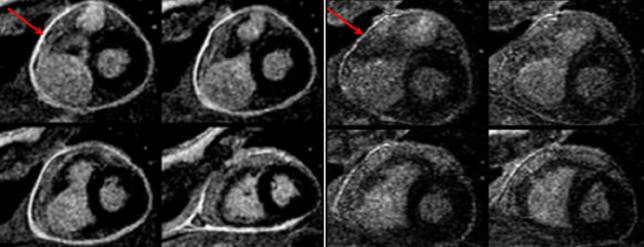
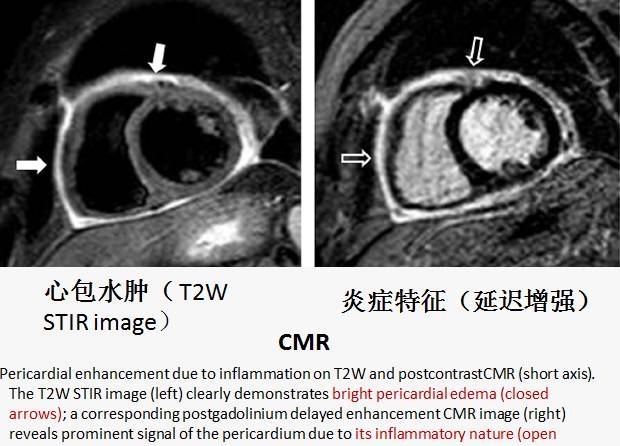
•CMR with intense delayed enhancement (red arrows) of the pericardium (left).
•After 6 weeks of prednisone therapy, the delayed enhancement was reduced (right).
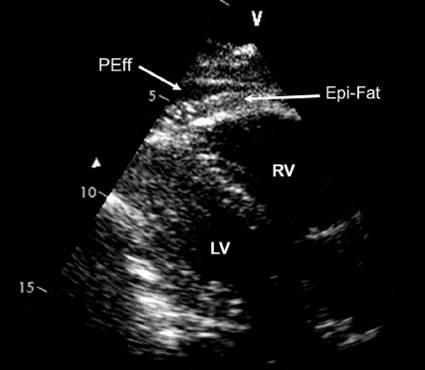
超声心动图
对心包厚度识别不是优势
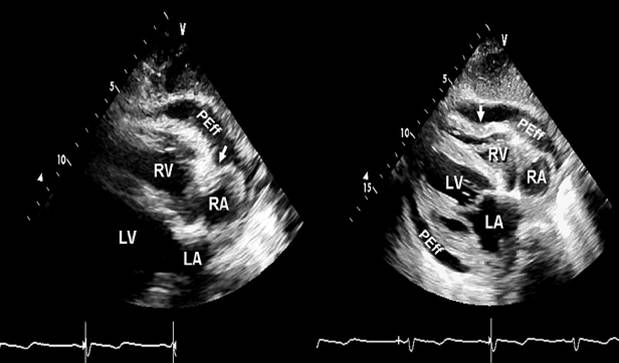
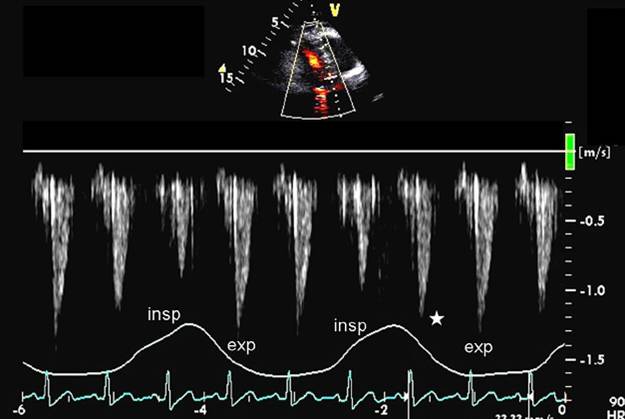
cardiac tamponade and pulsus paradoxus
心包疾病诊断推荐的一般流程
l首次诊断评估推荐
-听诊
-ECG
-TTE
-CXR
-炎症标记物(ESR,CRP),WBC及分类),肝肾功能,甲状腺功能,心肌损伤标记物(肌钙蛋白,CK)
l寻找心包炎可识别和特殊治疗的病因的独立预测因素(包括细菌性,肿瘤性,系统性炎症性疾病)。主要因素包括发热>38度,亚急性过程(症状超过几天或几周),大量心包积液,心包填塞, 对阿司匹林或NSAIDs无效)。
lCT和/或CMR为心包炎的第二层次检查
l心包穿刺或外科引流适用于心包填塞、怀疑细菌性和肿瘤性心包炎
l根据临床表现,对高危者进一步检查

l标准抗结核治疗6个月
l抗结核治疗4-8周后患者状况未改善或恶化,推荐心包切除
随机对照试验尚少
(1)复发性心包炎的病理生理和危险因素。什么是真正的“特发性复发性心包炎”?
(2) 除了秋水仙碱,如何防止心包炎?
(3) 药物减量对心包炎患者是否有益?
(4) 心包疾病患者最佳的治疗疗程?
(5) 能否获得对顽固性复发性心包炎新的和个体化治疗,是否有益?
(6) 运动限制对急性和复发性心包炎是否真正需要?
(7) 心包内纤维蛋白溶解药物对渗出性心包炎真正安全和有效吗?什么时候使用?
(8) 何种干预降低抗结核治疗结核性心包炎患者的高死亡率?
(9) 心肌心包炎实际是什么?
(10)心肌心包炎的长期预后?
(11)孤立性心包积液的病因和病理生理?什么是特发性心包积液?