


在2016年中国国际心力衰竭大会暨中国医师协会心力衰竭专业委员会第一届学术年会上,来自第三军医大学全军心血管病研究所的黄岚教授给我们带来了“心力衰竭器械治疗进展”精彩报告。

心力衰竭(heart failure,HF)是指各种心脏疾病导致心功能不全的终末阶段,临床特征以心排血量降低、器官组织灌注不足、肺循环和/或体循环充血为主
流行病学统计,美国有500万心衰患者,每年新增心衰患者40万,心力衰竭患病率为1.5%-2.0%
中国成人约有585万心衰患者,患病率约为0.9%
逆转心肌重塑、拮抗神经体液过度激活
--ACEI、ARB
--β受体阻滞剂
--醛固酮受体拮抗剂
已成为治疗心力衰竭的基石
药物治疗已使患者的生存期和生活质量得到一定改善
药物治疗改善程度有限,心衰患者五年生存率与恶性肿瘤接近
器械治疗应用于临床,带来了转机
心力衰竭的心脏再同步化治疗
2014中国指南CRT适应症
窦性心律
标准和优化的药物治疗3-6个月仍症状持续、LVEF
降低
预期生存超过1年,符合以下条件的患者:
NYHAⅢ-Ⅳ级
LVEF≤35%,且伴LBBB及QRS≥150ms,推荐植入CRT或CRT-D(IA)
LVEF≤35%,伴以下之一:
伴LBBB且120ms≤QRS<150ms,可植入CRT或CRT-D (IIaB)
非LBBB,但QRS≥150ms,可植入CRT或CRT-D (IIaA)
有常规起搏治疗但无CRT适应证的患者,如LVEF≤35%,预计心室起搏比例>40%,无论QRS时限,预期生存超过1年,且状态良好,可植入CRT(IIaC)
NYHA Ⅱ级
LVEF≤30%,伴LBBB及QRS≥150ms,推荐植入CRT,最好是CRTD (IA)
LVEF≤30%,伴LBBB且120ms≤QRS<150ms,可植入CRT或CRT-D(IIaB)
LVEF≤30%,非LBBB但QRS≥150ms,可植入CRT或CRT-D(IIbB) 。非LBBB且QRS<150ms,不推荐(IIIB)
NYHA Ⅰ级
LVEF≤30%,伴LBBB及QRS≥150ms,缺血性心肌病,推荐植入CRT或CRT-D(IIbC)
(一)左心室四级导线技术
QuartetTM左心室四极导线
--2009年首次由CE Mark公司生产
--2011年美国FDA批准上市,2013年9月在中国应用于临床
--四个电极分别为D1、M2、M3、P4,其他三个电极据D1的距离分别为20、30、47mm,可覆盖左室的大部分
--MORE-CRT研究显示,4极心室导联可提高心脏去同步化治疗(CRT)的疗效和安全性
2012年EHRA/HRS CRT植入及随访专家共识中指出:
--四极导线有效降低长期左心室起搏阈值
--最小化膈神经刺激(PNS)
--降低左心室导线脱位风险
--改善CRT术后患者左心室血流动力学,进而提高CRT反应率
(二)左心室心内膜起搏
2011年Lau等率先报道的左心室心内膜起搏
心室激动的传导顺序由心内膜向心外膜传导
优势
左心室电极植入成功率高
起搏阈值明显降低
主动固定电极有较好的稳定性
降低膈神经刺激,更换起搏部位简单直接
有更多的起搏点选择
更符合生理情况,减少心律失常的发生率
存在问题
血栓形成及栓塞并发症,需要长期抗凝治疗
电极潜在的对二尖瓣功能的影响
存在与二尖瓣相关的感染性心内膜炎的风险
手术难度较高
(三)无导线起搏技术
2014年Auricchio等报道了首个无导线左心室心内膜起搏电极应用于人体进行再同步化治疗的WISE-CRT研究(results of the Wireless Stimulation Endocardially for CRT study)
左室无线电级植入示意图

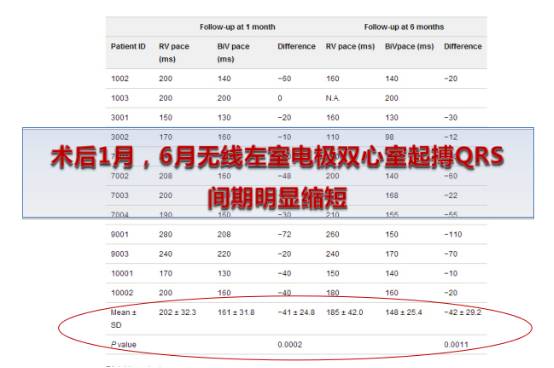
共纳入17例心力衰竭患者,随访6个月时
--双心室起搏比例为92%
--QRS波时限较右心室起搏减少42ms
--约2/3患者心功能分级较前改善一级
--EF较前升高
--无血栓事件
优势
避免了导线相关的并发症
更低且稳定的起搏阈值,更多可选择的起搏位置
主动固定电极的稳定性优于传统植入方式
减少膈肌刺激
心内膜起搏使心脏除极更接近生理情况
与有导线技术相比的优势
电极尺寸小
聚酯外套提高内皮化,利于避免血栓风险
电极稳定性相对更好
不跨越二尖瓣,无二尖瓣反流等相关并发症
局限性
缺血性心肌病左心室瘢痕有起搏不成功的可能
手术技术及相关设备还不够成熟,WISE-CRT研究中17例患者中有3例发生急性心包填塞,电极植入未成功
没有导线连接,难以直接评估左心室电极的各项参数
有血栓的风险
心力衰竭的埋藏式心脏复律除颤器
心力衰竭心原性死亡的主因是心力衰竭恶化和(或)心原性猝死(SCD)
心律失常相关的SCD占心力衰竭患者死亡的30%-50%
系列多中心临床试验证明ICD降低SCD发生率,在SCD的一级、二级预防治疗有良好疗效
2014年中国指南ICD适应症
二级预防:
慢性心衰伴低LVEF,曾有心脏停搏、心室颤动(室颤)或室性心动过速(室速)伴血流动力学不稳定(IA)
一级预防:
LVEF≤35%,3-6个月以上优化药物治疗,NYHA 心功能Ⅱ或Ⅲ级,预期生存期>1年,且状态良好(IA)
缺血性心衰,至少MI后40天
(一)全皮下ICD(SICD)
SICD包括一个脉冲发生器,皮下感应电极和约8cm的电极线圈,无程序刺激(ATP)和起搏功能
全部植入于皮下,无血管与心腔内操作,无需X线指导
(二)经血管内ICD(PICD)
全套系统均位于静脉系统内,经皮可以植入,无需手术切口,理论上可避免囊袋感染等并发症
体型特别瘦弱不能埋藏皮下( 或胸大肌下)ICD的患者可能适用
现阶段主要限于动物实验
迷走神经刺激术
ANTHEM-HF试验:使用VNS治疗装置刺激右侧或左侧迷走神经能够改善慢性心力衰竭患者的心功能
60例患者LVEF≤40%,给予最佳治疗(含β阻滞剂)和迷走神经刺激;未设置对照组
6个月后,LVEF从32.4%增至37.2%(P<0.0001),70%的患者NYHA心功能分级得到改善(至少1级,P<0.0001)
NECTAR-HF研究采用假手术对照首次评估右侧VNS的安全性和疗效
--96例心衰患者在颈部接近右侧迷走神经处置入VNS装置,6个月后VNS组与对照组相比各项客观终点无差异
--主要终点(左室收缩末期内径)和次要终点(超声心动图、运动能力、心衰生物学指标N末端B型脑钠肽前体(NT-proBNP))均无显著差异
ANTHEM-HF研究结果与NECTAR-HF结果相悖
前者为非随机对照研究,可能存在一定程度的安慰剂效应
刺激迷走神经治疗心衰的长期疗效和安全性尚不明确,需更多研究评估
左心辅助装置(LVAD)
左心辅助是将左心房或左心室血流引入辅助泵体,经泵体驱动血流进入主动脉,完全替代左心泵血功能
LVAD效能较IABP高6-8倍,能有效代替心脏80%的工作能力,泵血可达到10L/min
经左心辅助后,左心室室内张力可降低80%,心肌氧需求降低40%
是纠正顽固性心衰和心脏移植前的一种理想治疗手段
ROADMAP研究显示
--NYHA III/IV级的心衰患者接受LVAD治疗
--1年存活率与6分钟步行距离优于最佳药物治疗者
--心功能改善I或II级
HeartMate II系统与血栓形成增加有关
HeartMate系统植入者的卒中发生率增加
两系统出血风险增加
HeartMate III装置和HeartMate PHP获得欧盟批准在欧盟范围内使用
HeartMate III装置的临床试验于2015.4获FDA批准,60家医疗中心纳入1028例受试者
比较HeartMate III装置与HeartMate II的疗效
HeartMate PHPTM(Percutaneous Heart Pump)示意图
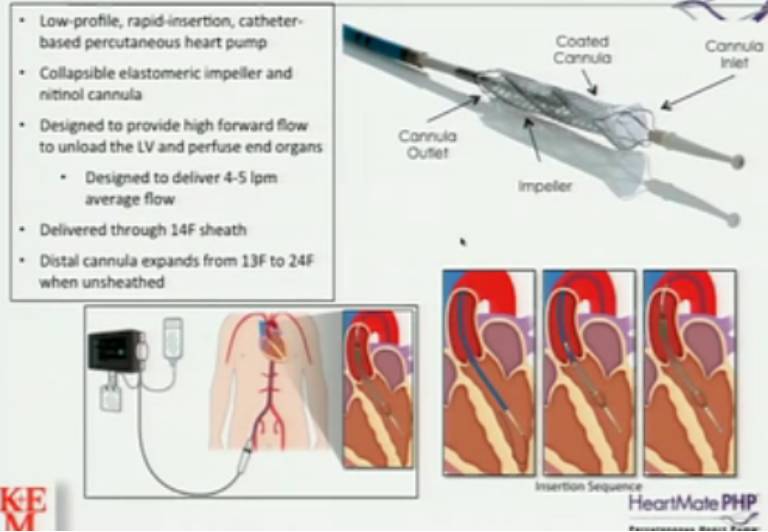
HeartMate PHP可通过14F血管鞘经皮送入,操作简单,并发症少,设计排量4-5L/min,具有广阔的应用前景
体外膜氧合
ECMO
简称膜肺
ECMO技术源于心外科的体外循环
是体外循环(CPB)技术范围的扩大和延伸
可对需要外来辅助的呼吸和(或)循环功能不全的重危患者进行有效的呼吸循环支持
ECMO和体外循环的区别
是密闭性管路无体外循环过程中的储血瓶装置
ECMO为肝素涂层材质的密闭系统管路循环血液
ECMO要求ACT仅达120-180s,体外循环则要求ACT≥480s
ECMO维持时间1-2周,有超过100天的报道,体外循环不超过8小时
体外循环需要开胸手术,需要时间长,要求条件高。ECMO多数无需开胸手术,相对操作简便快速
ECMO适应症
各种原因引起的心跳呼吸骤停
心功能衰竭
呼吸功能衰竭
呼吸循环功能疾患
ECMO的分类
V-V转流
--静脉血在流经肺之前已部分气体交换,弥补肺功能的不足
--适合单纯肺功能受损,无心脏停跳危险的病例
V-A转流
--可同时支持心肺功能的连接方式
--适合心衰合并呼衰,并有心脏停跳可能的病例
--是心肺并联管路,运转过程增加心脏后负荷,流经肺的血
量也减少,长时间运行可出现肺水肿
ECMO治疗的并发症
机械原因并发症 :
一回路血栓堵塞或脱落、氧合器功能不良、机械泵或加热器故障、置管和拔管相关并发症等
一发生上述并发症,应迅速让机体从ECMO上脱离,并恢复治疗前的机械通气,同时处理相应的回路问题
生理原因并发症:
主要跟ECMO扰乱了凝血功能和动脉搏动灌注方式有关,主要包括出血、栓塞、感染、酸碱失衡等